骨科Ⅰ类切口手术预防应用抗菌药物药学干预的价值研究
叶小舟 翁淑峰
抗菌药物专项规划整治活动推进至今,临床中抗菌药物的应用规范性不断加强,药物应用不合理率逐渐下降,这在抗菌药物临床应用管理中获得了良好的效果。但仍有研究发现,在骨科Ⅰ类切口手术患者中仍有抗菌药物应用过度的问题,会增加患者治疗费用、住院时间,并浪费资源,因此需要对该问题进行有效解决以保证患者用药合理[1-2]。临床骨折内固定术、脊椎手术、关节置换术、髋部手术等骨科手术中均需要植入异物,因此术后感染发生率相对较高,这就需要为患者提供抗菌药物的预防性应用以降低感染风险,促进患者尽快康复。此外在治疗期间可能因为植入的异物、手术器械消毒不合格、手术室内环境等因素而引起感染,少数患者存在感染危险因素以及抗菌药物应用不合理情况,不仅会引起真菌感染和提升细菌耐药风险,还可能增加其经济压力,故在骨科Ⅰ类切口手术患者预防性应用抗菌药物中实施药学干预对预防细菌耐药,确保用药安全合理,提升医疗质量[3-5]。本研究从福建省福鼎市医院骨科2021年1—12月收治的患者中随机抽取800 例分组后开展对照研究,报道如下。
1 资料与方法
1.1 一般资料
从福建省福鼎市医院骨科2021年1—12月收治的患者中随机抽取800 例作为研究对象。纳入标准:所有患者均开展骨科Ⅰ类切口手术,术前感染指标(血沉、中性粒细胞、白细胞)检查结果均无异常,其他部位无感染表现;已提前告知患者及家属研究目的,并征得其同意。排除标准:住院期间开展1 种手术以上治疗;合并糖尿病、外伤病史、与手术无关的感染情况者;恶性肿瘤放化疗治疗期间;其他因素所致免疫功能下降;临床资料不全。根据干预时间分组,1—6月400 例患者归入对照组,7—12月400例患者归入观察组。对照组中男性215 例,女性185 例;年龄20 ~77 岁,平均(49.53±2.35)岁;骨折内固定术102 例,脊椎手术95 例,关节置换术101 例,髋部手术87例,其他15 例;观察组中男性233 例,女性167 例,年龄21 ~80 岁,平均(49.58±2.46)岁;骨折内固定术96 例,脊椎手术98 例,关节置换术105 例,髋部手术87 例,其他14 例。2组一般资料比较,差异无统计学意义(P> 0.05),具有可比性。患者充分知晓本研究并自愿加入,本研究经医院伦理委员会批准 。
1.2 方法
对照组:给予常规干预,以患者病情、需求、药敏结果为依据选择抗菌药物遵医嘱应用。
观察组:给予药学干预,在电子病历系统中收集患者姓名、性别、年龄、住院号、诊断结果、治疗方法、既往过敏史和治疗史、住院时间等基础信息;手术类型、手术时间、术中失血量等手术相关信息;抗菌药物名称、用法用量、用药疗程和时机等药物信息。基于此实施药学干预:创建药学干预小组,成员包括骨科、药剂科、感染科主任、医务科主任、临床药师等,制定药学干预方案并执行;药师参与患者的查房工作,与骨科医生共同探讨患者的病情并确定用药方案,及时与骨科医生针对用药不合理情况进行沟通并提出调节建议,同时也参与到会诊工作,对患者抗菌药物应用情况进行分析,及时发现并解决问题;定期进行监督考核,可每月、每个季度、年中和年末时均对骨科抗菌药物处方进行回顾性分析,并点评病历,总结药物应用中的不足并给予反馈信息,在绩效考核中纳入点评结果,从上级到下级逐一传达相关信息和内容,及时整改;定期为药师进行理论知识和技能相关专业培训,加强患者的临床宣教工作,对不足之处做出对应指导以及调节。
1.3 观察指标
针对不同组别患者的预防性抗菌药物应用率、药物合理应用率、用药疗程与时机、用药类型等指标进行比较。
预防性应用抗生素的合理性评价标准[6]:预防性抗生素药物类型方面应用头孢唑林、头孢呋辛及克林霉素磷酸酯为合理,应用其他抗菌药物为不合理;预防性抗生素药物给药时机方面,在皮肤及黏膜切开前30 ~60 min 用药或麻醉开始时用药为合理;未在皮肤及黏膜切开前30 ~60 min 用药或麻醉开始时用药,或术前未用药术后用药为不合理;在预防性抗生素用药疗程方面,患者有手术切口面积较大、手术时间较长、自身免疫力欠佳等指征时术前不预防性用药不合理,有上述指征患者术前<24 h 给药为合理,术前≥24 h 给药为不合理。
1.4 统计学处理
采用SPSS 26.0 统计学软件进行分析。计量资料以(±s)表示,组间比较采用独立样本均数t检验;计数资料用n(%)表示,行χ2检验。P< 0.05 为差异有统计学意义。
2 结果
2.1 2组预防性抗菌药物应用情况比较
对照组400 例患者中预防性应用抗菌药物患者229例,药物应用率为57.25%;观察组400 例患者中预防性应用抗菌药物患者212 例,药物应用率为53.00%,组间预防性抗菌药物应用率比较,差异无统计学意义(χ2=1.460,P=0.227)。
2.2 2组预防性抗菌药物应用合理性比较
观察组抗菌药物合理应用率指标中疗程合理率高于对照组,差异有统计学意义(P<0.05);但2组在用药时机合理和选择合理方面比较,差异无统计学意义(P> 0.05),见表1。
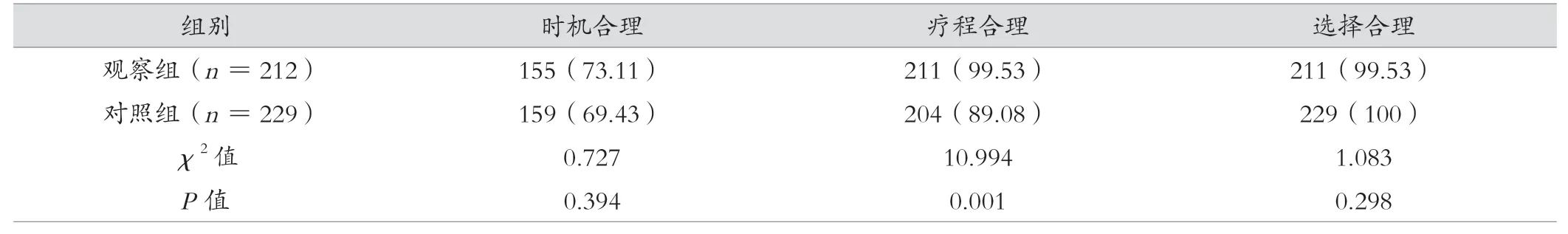
表1 观察组与对照组预防性抗菌药物应用合理性比较[例(%)]
2.3 2组预防性抗菌药物应用疗程与时机比较
观察组术后24 h 内的给药率高于对照组,差异有统计学意义(P< 0.05),观察组术后≥24 ~48 h 及术后48 h 后给药率均低于对照组,差异有统计学意义(P<0.05);同时2组患者术前≥30 ~60 min 给药率、>术前60 min 及<30 min 给药率、术后给药率差异无统计学意义(P> 0.05),见表2。
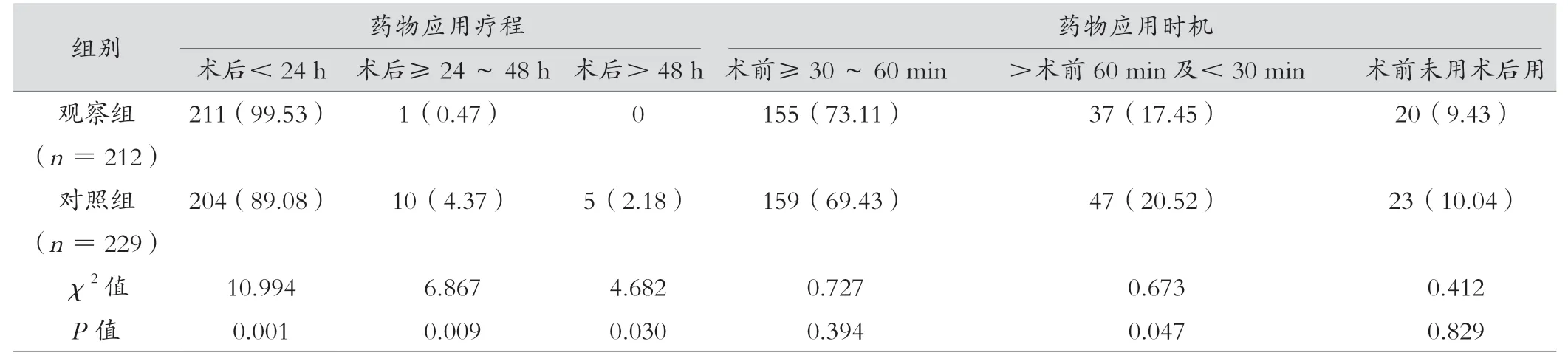
表2 观察组与对照组预防性抗菌药物应用疗程与时机比较[例(%)]
2.4 2组预防性抗菌药物应用类型比较
2组患者的预防性抗菌药物应用类型均集中在第一代头孢类药物中,以头孢唑林为主,2组患者的第一代头孢类药物(头孢唑林)、第二代头孢类药物(头孢呋辛)及林可酰胺类药物(克林霉素磷酸脂)应用率方面比较,差异无统计学意义(P> 0.05),见表3。

表3 观察组与对照组预防性抗菌药物应用类型的组间比较[例(%)]
3 讨论
国家《专项整治活动方案》要求:Ⅰ类切口手术患者的预防性抗菌药物应用率不应超过30%,但在骨科中则可高于该标准,在此次研究中发现,观察组开展药学干预后患者预防性抗菌药物应用率为53.00%,对照组的预防性抗菌药物应用率57.25%,可见药学干预可降低骨科患者抗菌药物预防性应用率,但差异无统计学意义(P> 0.05),也可以发现药学干预的开展在控制骨科Ⅰ类切口手术患者的预防性抗菌药物应用率方面有重要作用。骨科Ⅰ类切口手术患者的革兰阳性球菌引起的感染相对较多,针对革兰阳性球菌在《抗菌药物临床应用指导原则(2015 版)》[7]中建议给予第一代和第二代头孢菌素类药物进行干预,在此次研究中,观察组患者第一代头孢菌素应用率达到53.30%,对照组应用率为56.77%,第二代头孢菌素类药物的应用率分别为6.60%和7.86%,林可酰胺类药物的应用率分别为40.09%和35.37%,差异无统计学意义(P> 0.05)。在预防性抗菌药物的选择方面,科室按照指导原则为患者提供头孢唑林、头孢呋辛等药物,对于皮试阳性患者提供克林霉素药物治疗,药学判断结果显示克林霉素的应用合理[8]。2021年国家取消头孢类皮试,而目前福建省福鼎市医院尚未取消头孢类药物皮试,相关工作仍在筹备中,但医院2021年的抽查病历分析结果显示,预防性抗菌药物的选择仍处在对应标准下的合理范围内,今后会根据相关要求和规定对该项工作进行完善,以保证后续骨科抗菌性药物预防应用更符合最新标准,保证药物应用更合理。此次研究中观察组患者预防性抗菌药物应用疗程合理性显著高于对照组(P< 0.05),提示药学干预的开展在提升药物应用合理方面有重要作用。
在预防性抗菌药物应用疗程和时机方面,《指导原则》中建议给药时机为术前30 ~60 min 或麻醉开始时、手术时间超过3 h 或术中出血量超过1 500 mL,可术中进行1 次药物追加应用,术后24 h 以内给药为《指导原则》推荐的预防用药最佳疗程。术前≥30 ~60 min 是抗菌药物预防性应用的最佳时机,短程给药能够有效预防感染事件的发生,给药时间超过24 h 后会增加耐药菌风险,此次研究中观察组术后24 h 内的给药率(99.53%)高于对照组(89.08%),但在术前≥30 ~60 min 方面观察组与对照组的应用率分别为73.11%和69.43%,药学干预中药师以专业视角为药物应用提供建议和指导,专业性点评患者用药情况在向骨科科室反馈,监督其对不合理用药情况进行及时调整,从而保证用药合理、安全[9-12]。同时文章中体现了抗菌药物临床应用指导原则(2015 版)的临床参考或执行标准。
综上所述,在骨科Ⅰ类切口手术患者的预防性抗菌药物应用工作中实施药学干预对降低预防性给药率方面有重要作用,同时还可以保证抗菌药物预防性应用时机和疗程更符合《指导原则》的规定,可有效提升抗菌药物应用合理性、安全性和有效性。

