ABCB11基因突变致良性复发性肝内胆汁淤积症2型1例
马丹彤 李洪杰 段雪飞
患者,女性,29岁,因“间断皮肤瘙痒、纳差、尿黄10余年,加重10天”入院。
现病史:患者2003年9月无明显诱因出现皮肤瘙痒、皮肤黄染,伴纳差、恶心、厌油、尿黄、大便颜色变浅,无腹痛、腹泻,无发热,于我院住院治疗。查肝功能异常(表1),血常规及凝血功能未见异常,甲、乙、丙、丁、戊型肝炎病毒系列均阴性,诊断为“单纯性胆汁淤积”。予保肝退黄对症治疗,肝功能好转后出院。2004年及2005年患者均因上述症状住院1次,2004年曾行第一次肝脏病理检查(图1A、B),提示“毛细胆管淤胆”,两次住院分别诊断为“肝内胆管梗阻”和“原发性硬化性胆管炎”,并给予对症退黄治疗,肝功能好转后出院,之后未曾复查过肝功。

A、B.第一次肝组织病理(2004年9月HE染色,200×):小叶内有明显的肝细胞及毛细胆管淤胆,Ⅲ区明显,可见灶性肝细胞胞浆疏松化;C、D.第二次肝组织病理(2013年3月HE染色,200×):小叶内可见多量毛细胆管胆栓及肝细胞内胆色素沉积,散在少量点灶性坏死,肝窦扩张,窦内较多淋巴细胞、嗜酸性粒细胞浸润并可见较多D-PAS阳性细胞,Ⅲ区明显
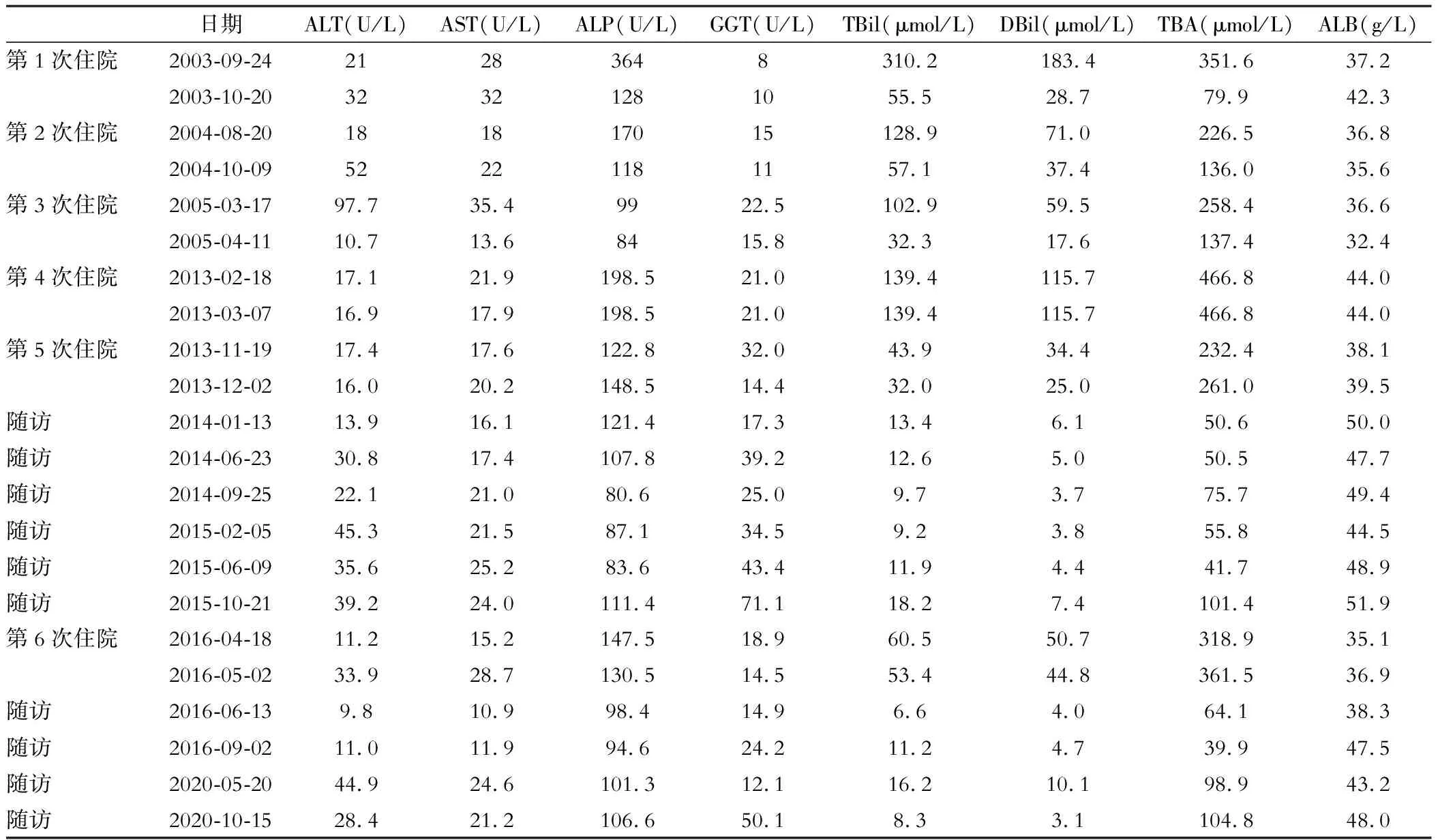
表1 患者历次住院及门诊随访肝功能指标
2013年2月18日患者感冒后出现皮肤瘙痒、眼黄、小便黄、大便颜色变浅,查肝功能异常(表1),血常规、凝血功能正常;甲、乙、丙、丁、戊型肝炎病毒系列均阴性;自身免疫性肝病抗体、抗核抗体+抗可溶性抗原抗体谱(ANA+ENA谱)均阴性;EB病毒(EBV)、巨细胞病毒(CMV)检查均阴性;铜蓝蛋白、肿瘤指标均正常。腹部超声提示肝实质回声偏粗。磁共振胰胆管造影(MRCP)显示:胆道系统显示良好,肝内外胆管未见明显扩张及狭窄。再次行肝脏病理检查(图1C、D),提示“肝脏淤胆性病变”。诊断为:胆汁淤积性肝病。给予甘草酸二铵肠溶胶囊及熊去氧胆酸等治疗,肝功能好转后出院。
患者院外继续口服上述药物治疗1个月后自行停药。10天前,患者劳累后感皮肤瘙痒,厌油腻、纳差、尿黄,7天前出现大便颜色变浅,无发热、腹痛、腹泻、咳嗽、胸痛、头痛、心悸、少尿、黑便。自发病以来,患者精神及睡眠尚可,小便黄,大便颜色偏白,体重无明显变化。体格检查:神清,肝病面容,全身皮肤黏膜轻度黄染,无皮疹、瘀点、瘀斑、肝掌及蜘蛛痣,双侧巩膜轻度黄染,腹平坦,无明显压痛和反跳痛,肝脾肋下未触及,肝区叩击痛阴性,肝相对浊音界上界位于右锁骨中线第Ⅴ肋间,无移动性浊音,心肺及神经系统查体无异常。辅助检查:丙氨酸氨基转移酶(ALT)17.4 U/L,天冬氨酸氨基转移酶(AST)17.6 U/L,总胆红素(TBil)43.9 μmol/L,直接胆红素(DBil)34.4 μmol/L,白蛋白(ALB)38.1 g/L,γ-谷氨酰转移酶(GGT)132.0 U/L,碱性磷酸酶(ALP)122.8 U/L,总胆汁酸(TBA)232.4 μmol/L;血常规及凝血功能未见异常;甲、乙、丙、丁、戊型肝炎病毒系列均阴性;自身免疫性肝炎抗体、ANA+ENA谱均阴性;EBV、CMV检查均阴性;特种蛋白:IgG 9.05 g/L,IgA 1.79 g/L,IgM 0.74 g/L,C3 1.63 g/L,C4 0.20 g/L;铜蓝蛋白0.38 g/L;类风湿因子(RF)<20 U/mL;甲胎蛋白(AFP)1.3 ng/mL;CD4+T淋巴细胞计数1318 cells/μL;腹部超声:肝实质回声偏粗,脾大,门脉血流未见明显异常。患者历次住院期间肝功能结果见表1。
入院初步诊断为“胆汁淤积性肝病”,给予保肝、降酶、退黄等治疗。复习患者2004年9月及2013年3月两次肝脏病理片,均可见肝小叶内Ⅲ区明显的肝细胞及毛细胆管淤胆,两次病理均无明显肝纤维化。结合患者既往多次黄疸发作病史及辅助检查,考虑该患者不排除BRIC,建议采血做基因检测。在与患者及家属沟通后,采集外周静脉血送PFIC1、PFIC2基因检测,2013年12月13日基因检测报告:样本在BRIC 2型相关基因ABCB11基因13号外显子检测到一个T>C突变位点,导致V444A (C/C纯合)基因错义,与胆汁淤积(CM071525)相关。综合组织病理及基因检测,明确诊断为BRIC 2型。为进一步明确家族遗传情况,患者父母也进行了基因检测,均报告有BRIC 2型相关基因ABCB11基因突变。继续予患者保肝对症治疗后,复查肝功能好转,嘱出院后定期监测肝功能等相关指标,并注意改善生活方式,避免着凉、劳累、感冒等可能引起BRIC发作的诱因。
患者出院后于我院定期规律随访,自确诊后至2021年期间,BRIC发作1次:2016年4月18日患者因感冒后皮肤瘙痒、厌油腻、纳差、尿黄入院。查肝生化指标:ALT 11.2 U/L,AST 15.2 U/L,TBil 60.5 μmol/L,DBil 50.7 μmol/L,ALB 35.1 g/L,GGT 18.9 U/L,ALP 147.5 U/L。给予退黄、保肝等治疗,肝功能好转后出院。继续门诊随访,复查肝功无明显异常,B超提示肝脏弥漫性病变,2020年4月13日肝弹性测定:5.5 kPa。
讨论BRIC由Summerskill和Walshe在1959年提出[3],其标志性症状为反复发作的严重瘙痒和黄疸,发作期持续几周至几月,发作间隔期可无任何临床症状[2]。由于BRIC发作期常表现为以直接胆红素升高为主的黄疸,因此需进行胆汁淤积性黄疸的鉴别诊断,避免漏诊或者误诊。
本例患者因反复多次皮肤瘙痒及黄疸住院,按照胆汁淤积性黄疸待查思路,寻找并排查病因。①肝外阻塞性黄疸:胆总管内阻塞的可能病因包括胆石症、胆管炎、肿瘤浸润等,胆总管外阻塞的病因可为壶腹周围癌、胰头癌、肝癌等。患者肝脏病理未见恶性改变,血常规、红细胞沉降率及肿瘤标志物无异常,超声及磁共振检查均未见异常占位及胆管扩张,因此排除肝外阻塞性黄疸。②病毒性肝炎和非嗜肝病毒感染:患者甲、乙、丙、丁、戊型肝炎病毒系列均阴性,EBV、CMV标记物均阴性,可排除。③药物性肝损伤:患者数次发病均无明确用药史,暂不考虑药物性肝损伤。④IgG4相关性硬化性胆管炎:患者为青年女性,无皮炎等过敏史,MRCP显示肝内外胆管未见明显扩张及狭窄,肝脏病理未见席纹状纤维化形成及IgG4浆细胞浸润,可排除[4]。⑤原发性胆汁性胆管炎:患者多次查自身免疫性肝炎抗体、AMA、ASMA、ANA+ENA均阴性,皮肤瘙痒及黄疸发作时ALP轻度升高,GGT基本正常,特种蛋白无异常,病理未见特征性胆管损伤[5],可排除。⑥酒精性肝病:患者否认饮酒史,可排除。⑦代谢相关性脂肪性肝病:患者BMI、总胆固醇及甘油三酯均正常,超声及肝硬度检测结果均不考虑脂肪性肝病。⑧代谢性肝病:最常见为肝豆状核变性,患者铜蓝蛋白无异常,可排除。
排除上述病因后,复习患者既往肝脏病理,两次均表现为肝小叶内特别是Ⅲ区有明显的肝细胞及毛细胆管淤胆,无明显肝纤维化。结合患者病史、查体及辅助检查,总体上肝功能损伤较轻,患者出现黄疸的原因需考虑BRIC导致的肝内胆汁淤积。
BRIC诊断标准包括[6]:①持续数月至数年的无症状间隔黄疸至少发作2次。②实验室指标符合肝内胆汁淤积。③GGT仅轻度升高或正常。④继发于胆汁淤积后的严重的瘙痒症。⑤肝脏病理证实为小叶中心性胆汁淤积。⑥胆管造影显示胆管正常。⑦无已知的其他可能导致胆汁淤积的因素(如药物和妊娠等)。其关键要求是至少6个月的无症状间隔性多次黄疸发作,且无药物或毒性物质接触史或胆管疾病等诱因。该患者符合多项诊断标准,遂建议采血做基因检测,结果证实患者ABCB11基因错义,确诊为BRIC。家族遗传基因检测显示父母均有ABCB11基因的纯合突变,支持诊断。
BRIC每次发作时实验室检查大致相同[7],出现瘙痒后2~4周ALP升高至正常值上限的2倍,部分患者可升高至正常值的40倍,TBil最高值升高至正常值上限的10倍,ALT和AST正常或轻度升高,GGT正常或轻度升高。BRIC发作缓解后,上述实验室指标均可恢复正常[8]。本例患者皮肤瘙痒及黄疸5次发作,实验室检查提示ALP升高,GGT、AST、ALT正常或仅轻度升高,胆红素升高以DBil为主,发作缓解后实验室指标恢复正常,与BRIC上述特点相吻合。在临床中对于胆汁淤积性黄疸,如有ALP升高,GGT不高,AST、ALT正常或轻度升高的情况,应考虑BRIC的可能性。
BRIC发病机制是胆汁酸代谢后由于毛细胆管膜转运缺陷或肝内胆管发育不全,大量胆红素和胆盐不能排入胆管,引起高胆红素血症和高胆盐血症[9]。根据出现编码蛋白缺陷基因的不同,BRIC可分为1型和2型[10],BRIC1型由ATP8B1基因突变影响FIC1蛋白所致,BRIC2型由ABCB11基因突变影响BSEP蛋白所致。本病例为ABCB11基因突变,因此诊断为BRIC2型。
BRIC临床转归相对较好。本例患者给予熊去氧胆酸促进胆汁排泄及多烯磷脂酰胆碱保肝治疗,随访复查肝脏弹性为5.5kPa,无纤维化进展迹象。目前BRIC无特效药物,治疗为对症支持治疗。治疗瘙痒的药物包括抗组胺药物、熊去氧胆酸、消胆胺、利福平[11]、苯巴比妥、阿片拮抗剂等[12]。考来烯胺可缩短胆汁淤积发作的时间并预防再次发作,可用于频繁发作的长期预防性治疗[13]。另有报道,白蛋白血液透析、血浆分离及吸附、内镜下鼻胆管引流术等可改善患者的黄疸及瘙痒症状[14-16]。传统的中医治疗可能有利于患者黄疸消退[17]。由于疾病发作时瘙痒和黄疸等症状对患者的生活有较大影响,对于病程持续时间较长的患者,尚需注意安抚及心理疏导。
总之,BRIC是一种预后较好的终身疾病,其发病率低,通常以发作性的胆汁淤积引起的皮肤瘙痒及黄疸为特征性表现。临床上对于胆红素明显升高的患者,排除病毒性肝炎及自身免疫性肝病,停用可能导致胆汁淤积的药物,影像学检查无胆管扩张或狭窄,应考虑BRIC可能,肝脏病理及基因检测有助于确诊。BRIC目前无特效治疗药物,对于确诊患者,除在发作期对症治疗外,还应强调间歇期预防BRIC发作的各种诱因的重要性[18,19],包括规律作息、少油饮食、改善生活方式,以及避免劳累、受凉、感染等,以减少胆汁淤积的发作。
利益冲突声明:所有作者均声明不存在利益冲突。