产后康复护理服务对降低产后尿失禁及盆腔器官脱垂发生率、盆底功能恢复的效果
邓燕妮
泉州市妇幼保健院·儿童医院,泉州 362000
产后尿失禁和盆腔器官脱垂会造成产妇诸多的不便,当出现盆腔器官脱垂,女性膀胱的排空能力受到影响,进而出现尿失禁的现象,增加产妇心理负担,降低产后预后生活质量。据调查,国内的已婚已育女性有40%的人群存在不同程度盆底功能障碍。分娩是导致女性盆底肌松弛的重要原因,盆底韧带和稳定性能受到不同程度破坏,诱发一系列并发症,因此产后对应的康复护理训练十分关键[1]。产后早期的康复护理训练可包括低频电刺激、生物反馈、肢体训练等,研究报道在促进产妇盆底肌肉收缩、增强肌群功能、改善尿失禁等方面具有明显作用[2-3]。基于此,本研究在产后进行康复护理服务,分析在降低产后尿失禁、盆腔器官脱垂不良反应的效果和安全性。
1 对象与方法
1.1 研究对象 于我院在2022 年7 月至2023 年7 月期间,对收治的产后100 例产妇进行随机抽签分组。纳入标准:①入选产妇均为初产妇。②产妇具有本研究知情权,并自愿签订知情协议书。③本研究已经过医院伦理委员会审批通过。④对研究康复服务耐受。排除标准:①凝血功能障碍。②泌尿系统感染。③心、脑等其他重要器官存在病变。④既往盆腔手术史。⑤认知障碍、有严重的精神疾病。⑥依从性极差。对照组:年龄在22~35 岁,平均年龄(26.36±2.18)岁,孕周37~42 周,平均孕周为(39.04±4.31)周。观察组:年龄21~34 岁,平均年龄为(26.41±2.21)岁,孕周37~42 周,平均孕周(39.01±4.29)周。两组患者的年龄孕周等一般资料的对比差异没有统计学意义(P>0.05)。具有可比性。
1.2 方法
1.2.1 对照组 实施常规护理服务。对产妇进行产后的并发症防范知识指导,告知盆底肌肉的收缩锻炼方式,指导产妇有意识的进行盆底肌肉群收缩锻炼和生物电刺激疗法,做好定期复查工作,评估产后术后身体恢复情况。
1.2.2 观察组 在对照组的基础上联合产后康复护理服务。①成立产后康复服务小组。由产科护士长、责任护士组成康复小组,做好产后康复服务的培训考核工作,提升组员的综合能力,小组成员各司其职。组长负责制作好康复护理服务工作计划并落实康复护理理念,在平台上建立产妇的健康档案信息。在万方、知网等互联网平台搜索和产后康复护理相关的文献资料、丰富临床经验和专家指导进行支持,将数据分析整理后作为康复护理计划的理论依据。所有产妇入院后详细了解家庭背景、受教育程度、疾病史、手术史、过敏史等基础资料,分娩后针对产妇的身体状态进行对应评估诊断,根据产妇的性格特征、肌力受损程度、心理状态、新生儿体质量和耐受能力来采取针对性的产后康复护理服务。②健康教育。通过文字、图片、视频等方面让产妇对产后尿失禁、盆腔器官脱垂等并发症有一个具体的掌握了解,让患者认知到锻炼对机体恢复的重要性,提升对训练的配合依从性。在训练干预期间加强对产妇情绪变化的重视度,主动和产妇取得有效沟通,注意沟通方式和技巧,勿过多交流产妇的敏感、隐私话题,通过关怀、鼓励的语言拉近彼此的关联,获取产妇对护士的依从性,利于后期康复护理服务顺利进行。③生物电刺激。使用生物电刺激仪器送至产妇的阴道内部对应位置,电流的力度以产妇自觉麻刺感合适,电流的强度调控在20~25 mA,每日持续15 min,每周可干预3 次。注意在电刺激治疗前阴道与外阴腺体刺激所产生瘙痒、分泌物增多的情况,为了避免黏膜损伤出血,在电刺激疗法时必须做到操作熟练且轻柔。在盆腔肌力的锻炼时候,需结合产妇的个体差异和病情来选择合适的电刺激治疗时机和具体方案,电刺激强度的调控以产妇可耐受且没有疼痛为宜,产妇对电刺激不敏感的时可需要增大脉冲指数,一般增加的幅度在1%~5%为佳。结合产妇的实际需求可将电极放于产妇大肠俞、腰俞穴、肾俞穴等穴位。④阴道锻炼干预。通过盆底肌力的检测结果来决定产妇的阴道锻炼强度和具体方式,选择产妇可耐受的阴道哑铃,在阴道椎体训练中引导产妇将阴道哑铃推送到阴道中,并让产妇夹紧阴道哑铃,维持的时间根据产妇的承受情况来循环渐进的延长。锻炼姿势也从基础的站立逐渐递增到走路,打喷嚏时检查哑铃是否滑脱阴道口。为产妇进行Kege 训练,取产妇的平卧位,适宜的将双腿保持分开状态,双腿呈屈曲姿势,教会产妇如何正确做呼吸运动,在吸气时让患者收缩肛门和尿道,持续时间一般在10 s 左右,在呼气时让产妇尿道、肛门呈放松的状态,完成一次呼吸锻炼为一组,一次锻炼的时间为15 min,每日可结合产妇的实际需求和耐受能力进行1~2 次锻炼。对于无法感知到肌肉收缩或仅存在轻微收缩的产妇,护士需将手指放入产妇阴道后穹隆下的1.5 cm 位置,把盆底肌压到后外侧,如阴道能探入两个手指,这可以左右按压来刺激肌肉牵张的感受器,来进行肌肉知觉唤醒训练,帮助肌肉的放松和收缩。若产妇的盆底肌力恢复上4 级以上,则可以进行腹压增加锻炼,包括跳跃、咳嗽、腹部肌肉按压等方式,产妇腹部肌肉与盆底肌肉进行收缩,来获取肌肉条件反射。⑤出院后延续性康复护理服务。获取产妇的联系方式,护士做好定期的追踪随访工作,告知产妇定期复查的必要性,发放产后锻炼和并发症防范健康知识小手册,可接触微信公众号平台、微信交流群等方式增加联系,在公众号定时发放教育知识视频和文章,内容覆盖到阴道盆底的锻炼方式、个人阴道卫生清洁、科学饮食、健康作息、产后保健知识等,增强产妇的持续性坚持效果,告知产后恢复阶段不要性生活,分娩之后休养期间身体比较虚弱,注意营养摄入充足,及时应用腹带,尽可能多运动避免长期卧床,养成科学、规律的锻炼习惯。
1.3 观察指标
1.3.1 产后并发症发生率 记录产后经过干预后的尿失禁、膀胱脱垂、子宫脱垂的发生率情况。
1.3.2 盆底功能恢复情况 评估对产妇干预前以及干预3 个月后的盆底功能恢复变化情况,肌力的评价分有0~6 级,0 级为手指没有肌肉收缩感;1 级为手指能触碰到肌肉颤动感,2 级手指触及到阴道肌肉但不能完全的收缩,时间维持2 s;3 级手指能触及阴道肌肉完全收缩时间3 s;4 级手指触及阴道肌肉完全收缩时间达到4 s;5 级手指触及阴道肌肉收缩时间高于4 s,且有对抗感。3~5 级表示产妇的肌力恢复情况良好。得分越高者盆底肌力恢复效果越好。
1.3.3 肌纤维收缩压 使用盆底治疗仪记录在干预前后产妇的盆底Ⅰ类以及Ⅱ类肌纤维持续性收缩压变化情况。
1.3.4 生活质量评分 使用世界卫生组织测定量表WHOQOL-BREF 评估产妇在干预前后的生活质量,总分为100 分,得分越高者表示产妇的生活质量越好。
1.4 统计学方法 采用SPSS 23.0 统计学软件将研究对象的各项指标进行对比分析。计数资料使用例数、率(n,%)表示,采用χ2检验;计量资料使用±s表示,采用t检验。P<0.05 表示具有统计学意义。
2 结果
2.1 两组产妇的并发症情况比较 观察组的并发症发生率低于对照组,两组之间的对比差异有统计学意义(P<0.05)。见表1。
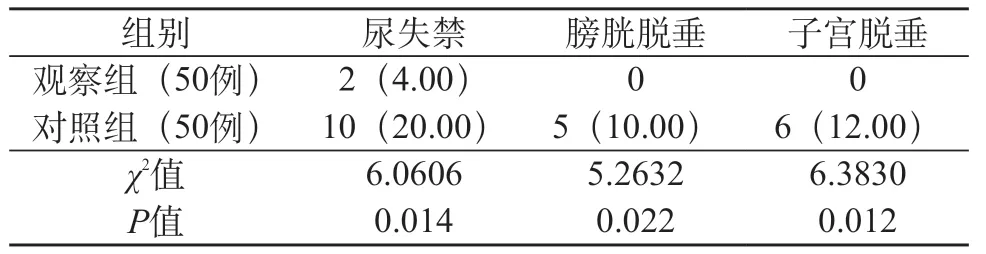
表1 两组产妇的并发症发生率对比[例(%)]
2.2 两组产妇盆底肌功能恢复情况比较 干预前组间的盆底肌功能对比差异没有统计学意义(P>0.05),干预后产妇的盆底肌功能均得到不同程度改善,观察组产妇的肌电值和肌力高于对照组,两组之间的比较差异有统计学意义(P<0.05)。见表2。

表2 两组产妇的盆底肌功能恢复效果对比
2.3 两组Ⅰ类和Ⅱ类肌纤维持续收缩压情况比较 观察组的Ⅰ和Ⅱ类的肌纤维持续收缩压高于对照组,两组之间对比差异有统计学意义(P<0.05)。见表3。
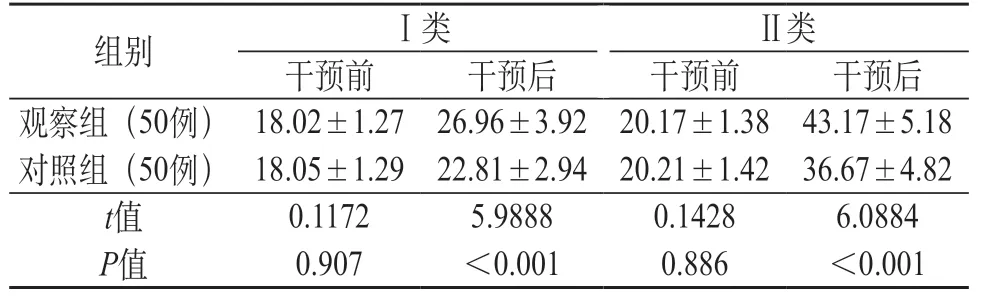
表3 两组产妇Ⅰ类、Ⅱ类肌纤维收缩压对比(cmH2O)
2.4 两组产妇的干预后生活质量评分变化情况比较 干预前两组生活质量无统计学意义(P>0.05),干预后观察组的生活质量评分高于对照组,组间的比较差异有统计学意义(P<0.05)。见表4。

表4 两组产妇生活质量评分对比(分)
3 讨论
在妊娠期间胎儿体质的不断增大,盆腔肌所需承受的压力也随之增大,盆腔为韧带、盆底肌肉和结蹄组织、神经等组合而成,对机体的器官、骨骼起到了支撑的作用。分娩无论是剖宫产或顺产,盆腔肌肉均会受到不同程度的改变和创伤,分娩过程中的过度牵拉和机械性损伤导致阴部的神经损伤,降低肌力和盆底的支持能力,破坏盆底的支持结构[4-5]。盆腔肌功能一旦受损后,若无法得到有效的恢复,则可能出现阴道松弛、盆腔器官脱垂、漏尿、阴道痉挛等并发症。且随着年龄的增长激素水平下降,则会带来更严重的后果,威胁到女性的身心健康,有大样本流行病学调查中表示,老年女性的压力性尿失禁高达29%,盆底肌肉组织的受损,是引起盆底功能障碍疾病患病率重要原因,需引起重视。产后的第42 天是修复盆底功能的最佳时机,错过了最佳恢复时机则可能降低盆底修复的效果,增加治疗难度。通过产后的康复训练能改善盆底功能障碍性疾病、能促进盆底受损神经肌肉恢复[6-7]。目前临床上针对于产后阴道盆底肌的锻炼方式可包括生物反馈、穴位按摩、盆底肌锻炼、电刺激疗法、饮食营养干预等。在具体的实施期间,还需结合产妇的个体特征来选择的不同层次的盆底功能康复训练方法[8]。
当前在针对于产后的康复训练对改善尿失禁、提升生活质量方面具有重要的作用。结合本研究结果显示,观察组产妇的盆底肌力和纤维收缩压均更高,且在尿失禁、膀胱脱垂的并发症方面低于对照组(P<0.05),在恢复产妇盆底器官功能上作用显著。分析原因为,此次对产妇的产后康复护理服务中,使用了电刺激、生物反馈、负压增加训练、盆底肌肉收缩、盆底肌肉唤醒以及肌肉锻炼等康复锻炼,期间遵照了肌力仪器测试结果来掌握产妇的初始盆底肌肉收缩情况来选择个体化的治疗训练措施。并在治疗期间根据产妇的恢复能力、对康复服务的接受态度来进行合理及时的调整,产妇亦容易配合接受。在对产妇的电刺激康复治疗中,通过将电刺激传送到阴部神经和神经纤维组织,通过刺激下腹部下神经传送神经纤维,激发尿道周围平滑肌、相邻骨骼肌的收缩和肌肉的兴奋,在唤醒肌肉神经的同时避免肌肉神经的萎缩[9-10]。且能够改善血液,促进神经的传导功能恢复。而生物反馈是将产妇盆腔功能恢复程度反馈在计算机中,护士结合肌力的反馈型号来调整锻炼方式,增强盆底肌训练的实效性。通过产妇的呼吸、盆底肌肉主动训练,在腹压增强训练上促使腹部肌肉与盆底肌肉达到协调收缩,帮助肌肉条件收缩,增强盆底肌力力量[11-12]。在院后的延续性康复服务干预中,通过电话联系、微信公众号交流让产妇能够得到不限时间、空间的家庭式康复锻炼,确保锻炼能够长期性坚持下去,通过多个康复锻炼联合应用,对盆底功能障碍的改善效果更佳。结果显示观察组的生活质量评分高于对照组(P<0.05),产妇干预后的生活质量得到增强,表明了产妇康复护理确保产妇预后身体健康的重要性。在盆底训练中加强对排尿、膀胱功能,阴道产妇正确的控尿和阴道收缩,以此达到改善膀胱器官脱垂、尿失禁的不良反应和发生率。在陈晖[13]的研究报道显示对产妇进行盆底康复护理服务后,康复护理组的盆底肌力和生活质量明显高于单一的常规护理服务组,证实了康复护理在改善盆底肌力同时降低并发症的发生,和本研究结果相似。
综上所述,产后康复护理服务在降低产后尿失禁和盆腔器官脱垂中具有积极作用,可明显促进产妇产后盆底肌力恢复,促进盆底功能的恢复,提升产妇预后生活质量,减少盆腔功能障碍相关疾病的发生,在临床上值得推广以及应用。

