氢吗啡酮联合罗哌卡因前锯肌平面阻滞减轻乳腺癌术后急性疼痛的临床观察*
王 惟,张 微,贺轲渝,李 巍
(重庆大学附属涪陵医院麻醉科,重庆 408000)
乳腺癌已超过肺癌成为全球最常见癌症[1],我国乳腺癌患者的5年生存率为73%,远高于其他恶性肿瘤[2],外科手术是根治乳腺癌的关键[3],研究报道25%~60%的患者存在持续的术后疼痛[4]。近年来,前锯肌平面阻滞(serratus anterior plane block,SAPB)在胸部手术术后镇痛中的应用日益增多,但神经阻滞镇痛的时效受限于局部麻醉药物作用时间,近年来添加佐剂以延长单次神经阻滞局部麻醉药物镇痛时间已成为研究热点[5-6]。氢吗啡酮(hydromorphone,HM)是一种强效阿片类药物,为吗啡半合成衍生物,较吗啡效价比更高[7-8],临床应用中不良反应少[9]。本研究通过超声引导下氢吗啡酮联合罗哌卡因SAPB应用于乳腺癌患者手术术侧,对照观察其在乳腺手术术后镇痛方面的安全性和有效性,以期为乳腺癌手术术后镇痛方案的选择提供参考,现报道如下。
1 资料与方法
1.1 一般资料
研究纳入2022年10月到2023年5月于本院行乳腺癌手术治疗的58例患者。根据既往相关文献分析,设定α为双侧0.05,β为0.1,power为1-β=0.9,通过PASS21.0计算出本研究样本量为每组23例患者,共计46例,考虑20%的失访率,因此预计纳入样本量为58例患者。采用随机数字表法分为氢吗啡酮联合罗哌卡因组(HR组)和罗哌卡因组(R组),每组29例。患者入组后于手术日由独立于研究的第三方医务人员拆开随机数字表信封,根据分组配置阻滞药液后交予术前准备间麻醉医生进行术侧SAPB。本研究获得本院伦理委员会批准(批准号2022CDFSFLYYEC-041),且患者知情同意并签署知情同意书。患者纳入标准:(1)年龄>18岁,择期行乳腺手术患者;(2)美国麻醉医师协会(ASA)分级 Ⅰ~Ⅲ级。排除标准:(1)穿刺部位感染者;(2)糖尿病周围神经病变者;(3)长期服用阿片类药物的慢性疼痛患者或药物上瘾者(疼痛时间>3个月,且服用阿片类药物≥10 mg或服用羟考酮>3个月);(4)妊娠者;(5)对本研究相关药物过敏者;(6)认知功能障碍,不能有效沟通者。终止研究标准:(1)受试者无任何原因撤回知情同意书;(2)失访(包括患者拒绝随访;2次以上联系不上患者或家属);(3)术后进入ICU。
1.2 方法
1.2.1麻醉方法
入手术室后监测血压(blood pressure,BP)、血氧饱和度(SPO2)、心电图(ECG)、心率(HR)和脑电双频指数(BIS)。麻醉诱导:按顺序静脉推注咪达唑仑(江苏恩华药业股份有限公司)0.05 mg/kg、舒芬太尼(宜昌人福药业有限责任公司)0.3 μg/kg、丙泊酚(广东嘉博制药有限公司)1~3 mg/kg、罗库溴铵(浙江华海药业股份有限公司)0.6~1.2 mg/kg。麻醉维持:术中给予瑞芬太尼(宜昌人福药业有限责任公司)、丙泊酚持续泵注,维持BIS值处于40~60,按需间断给予舒芬太尼、罗库溴铵,循环波动小于基础值的20%。手术结束后Steward苏醒评分≥4分拔管送返病房。术后48 h内,患者NRS评分>3~7分予以非甾体抗炎药(NSAIDS)口服。NRS评分>7分予以盐酸曲马多(石家庄石药集体欧意药业有限公司)静脉注射镇痛。
1.2.2SAPB
所有患者神经阻滞由同一名麻醉主治医师操作,HR组SAPB方法:将超声高频线阵探头以矢状位方向放置定位术侧腋中线第4、5肋间水平,标记后消毒铺巾,超声显示背阔肌、前锯肌及上下两肋之间的肋间外肌,将22 G针置入直到前锯肌和肋间外肌之间,回抽无血无空气后注入0.25%罗哌卡因(广东嘉博制药有限公司)+10 μg/kg氢吗啡酮(宜昌人福药业有限责任公司)混合液30 mL,超声可视下显示两层肌肉间液体呈梭形分开,药物扩散满意,穿刺后穿刺点覆盖敷贴。R组:同样操作方法注入0.25%罗哌卡因30 mL。
1.3 数据收集
收集患者基线资料和结局指标。基线资料包括(1)基本信息:年龄、身高、体重;(2)ASA分级;(3)病例资料:病灶特点(肿瘤大小、淋巴结转移情况)、辅助治疗情况(是否术前、术后放化疗和靶向治疗);病理类型、手术方式、手术时间。结局指标包括,(1)术中阿片类药物用量、术中出血量、气管导管拔除时间;(2)术后疼痛评分:术后30 min、2 h、4 h、6 h、12 h、24 h、48 h静息及运动数字疼痛分级法(NRS)评分;(3)神经阻滞相关并发症发生情况,包括术后24、48 h恶心呕吐、瘙痒、呼吸抑制发生情况;(4)下床时间、引流管拔除时间、出院时间、术后慢性疼痛情况(3个月内)。由护理人员采用NRS评分进行疼痛评估;并根据疼痛评分分度,分度标准:0分为无痛,1~3分为轻度疼痛,>3~6分为中度疼痛,>6~10分为重度疼痛。下床时间定义为手术结束后患者第1次下床行走活动的时间。
1.4 统计学处理
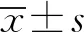
2 结 果
2.1 基线资料的比较
两组纳入患者均完成试验,无退出病例。两组患者年龄、BMI、手术时间、肿瘤大小、ASA分级、手术方式、淋巴结转移发生率、围手术期化疗和靶向治疗、病理类型比较差异无统计学意义(P>0.05),见表1。
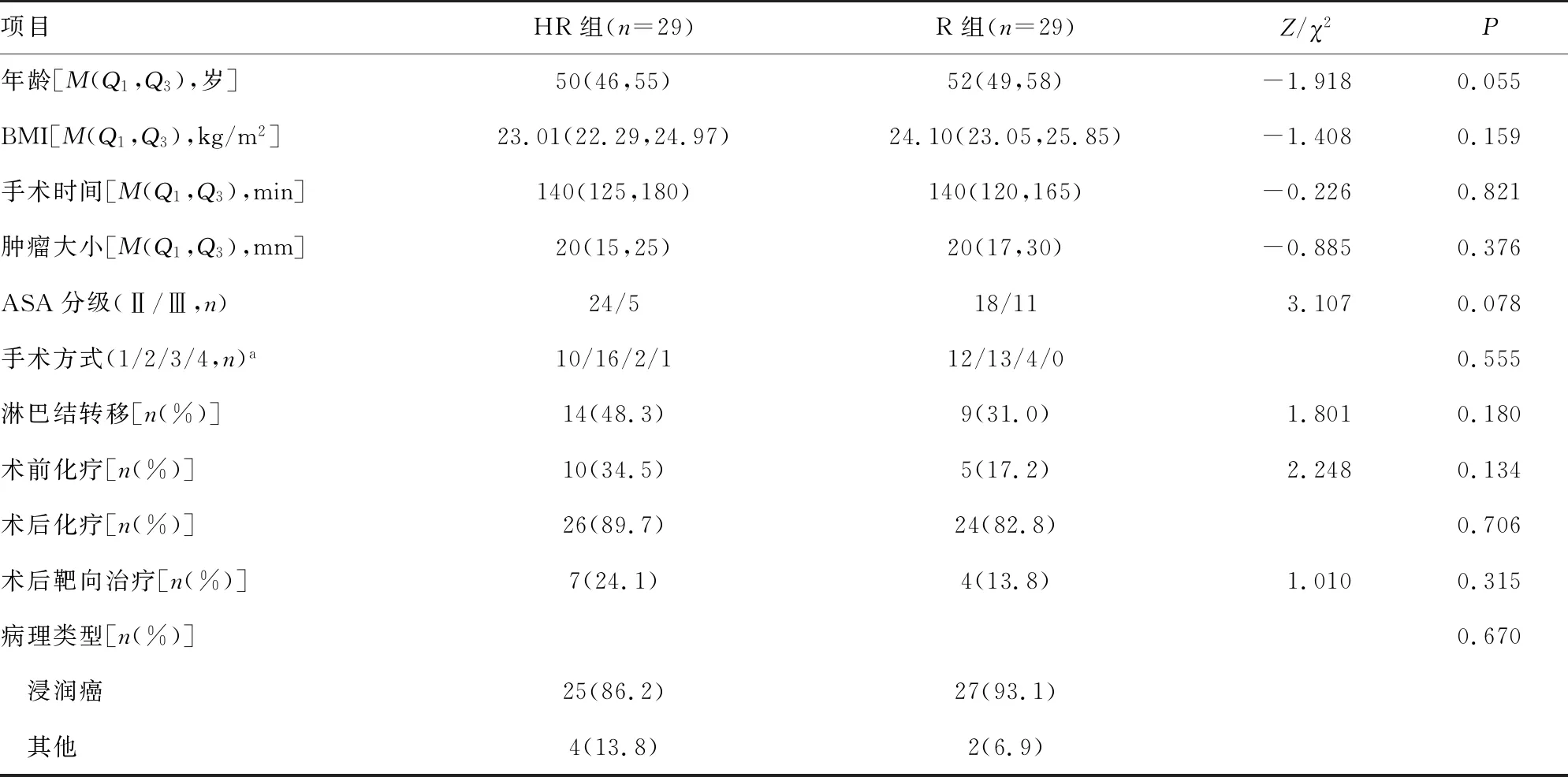
表1 两组患者基线资料比较
2.2 NRS疼痛评分的比较
HR组患者在术后30 min、2 h、12 h、24 h、48 h静息NRS评分和术后12 h、24 h、48 h运动NRS评分较R组降低,差异有统计学意义(P<0.05),见表2。

表2 两组患者术后NRS评分比较[M(Q1,Q3),分]
2.3 术后中、重度疼痛发生率的比较
HR组术后12 h、24 h、48 h中、重度疼痛发生率低于R组,差异有统计学意义(P=0.020、0.040、0.005),见表3。

表3 两组患者术后48 h内中、重度疼痛发生率比较[n(%)]
2.4 患者阻滞相关围手术期指标的比较
HR组较R组下床时间更早[20(18,23)hvs.24(20,27)h,P=0.021]。两组患者术中阿片类药物用量、术中出血量、气管导管拔除时间、引流管拔除时间、出院时间差异无统计学意义(P>0.05),见表4。试验中未发生明显神经阻滞相关并发症;围手术期未发生麻醉相关性瘙痒、呼吸抑制。
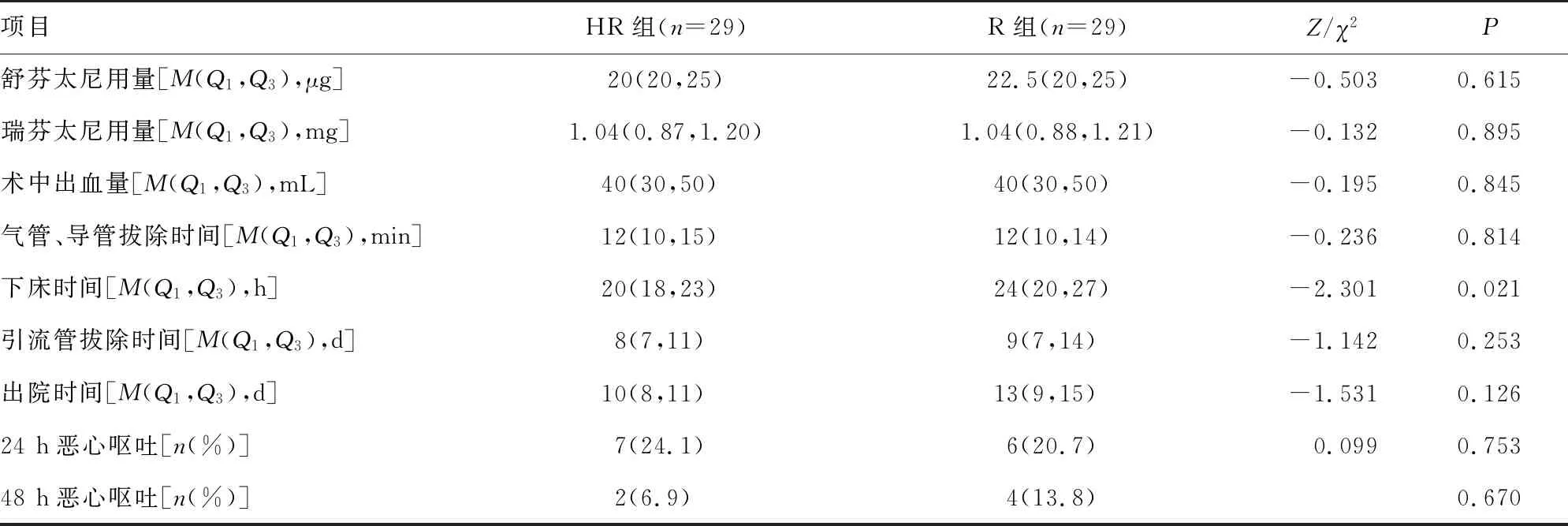
表4 两组患者阻滞相关围手术期指标比较
2.5 术后慢性疼痛情况的比较
两组患者术后慢性疼痛发生率高且持续时间长,但两组间差异无统计学意义(P=0.940),见表5。
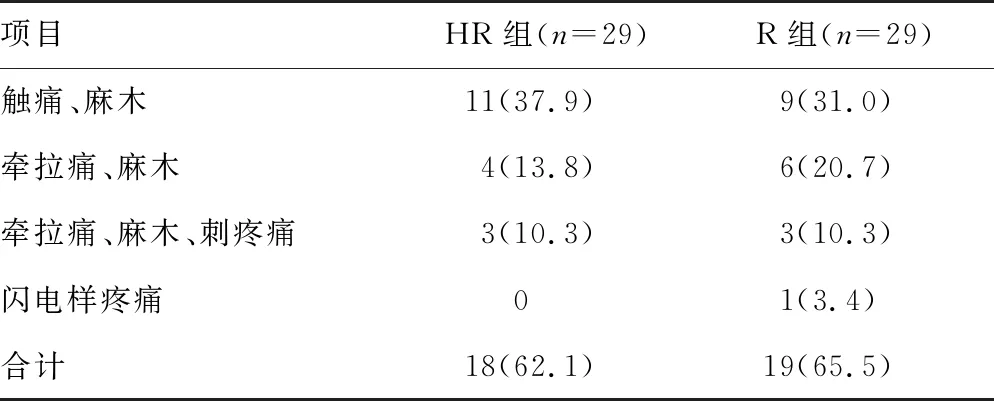
表5 两组患者术后慢性疼痛比较[n(%)]
3 讨 论
本研究通过对比分析氢吗啡酮联合罗哌卡因和罗哌卡因SAPB在乳腺癌患者手术中应用中的数据,发现氢吗啡酮联合罗哌卡因SAPB在乳腺癌手术术后48 h内NRS评分及中重度疼痛发生率更低,患者下床时间更早,但两组在术中阿片类药物用量、术中出血量、气管导管拔除时间、引流管拔除时间、出院时间、术后恶心呕吐发生率、术后慢性疼痛发生率方面无明显差异。
2013年,BLANCO等[10]首次提出SAPB,将药物注入背阔肌和前锯肌之间,该范围阻滞胸长神经和肋间神经外侧皮支,可用于乳腺手术、腋窝淋巴结清扫、肋骨骨折和胸廓切开术等胸科手术的镇痛。2016年,PÉREZ等[11]提出前锯肌深层阻滞,将药物注入前锯肌和肋间外肌之间,该范围阻滞肋间神经外侧皮支穿出肋间外肌的部位,适用于乳腺手术、肋骨骨折和淋巴结清扫等胸科手术的镇痛。研究证实与胸椎旁神经阻滞和胸段硬膜外阻滞比较,SAPB可以避免发生硬膜外血肿、低血压等并发症[12],且不受限于肥胖和使用抗凝剂的患者。超声引导下SAPB不仅在操作技术上安全易行,并且已有许多临床研究证实其在乳腺手术[13-14]、开胸手术[15]、肋骨骨折及胸腔镜手术[16-17]等胸部手术中的镇痛效果。
外周神经阻滞的镇痛时效受限于局部麻醉药物作用时间,局部麻醉药物中添加佐剂可以延长单次神经阻滞局部麻醉药物镇痛时间[18-19]。临床上阿片类药物是最常用的局部麻醉药物佐剂[7]。氢吗啡酮在临床应用中不良反应少[20-21]。其发挥作用主要通过激动μ阿片受体,一定程度上激动δ阿片受体。而μ阿片受体与δ阿片受体于中枢神经系统和外周组织都有广泛分布。氢吗啡酮局部给药的作用机制不同于全身给药,全身给药主要作用于中枢阿片受体,局部给药主要通过与外周阿片受体结合[22],少部分与脊髓背角阿片受体结合或经血液循环作用于中枢阿片受体。研究证实,周围神经存在阿片受体,氢吗啡酮可以直接与之结合发挥镇痛作用[23]。近年有研究表明,外周阿片受体介导了全身使用阿片类药物产生的大部分镇痛作用[24-25],局部使用氢吗啡酮可直接获得镇痛效果,且较全身给药剂量小。陈金星等[26]研究证实在妇科腔镜手术中的腹横肌平面阻滞,姚景余等[27]在胸腔镜肺叶切除术中的胸椎旁阻滞,使用氢吗啡酮作为局部麻醉药物佐剂能延长局部麻醉药物镇痛时间,增强局部麻醉药物的镇痛效果,且不增加不良反应发生。
本研究显示两组患者48 h内NRS评分差异有统计学意义(P<0.05),但两组患者NRS评分均值均小于3,为轻度疼痛,究其原因在于围手术期患者采用多模式镇痛管理降低了患者术后疼痛的发生率,同时SAPB在乳腺癌手术中的效果确切。良好的镇痛效果加速了患者的康复,使患者下床活动时间提前。与既往报道的研究结论一致。
本研究结果还显示,术后慢性疼痛发生率高,但多为轻度疼痛。主要表现为手术区域感觉异常、麻木、牵拉痛及偶发的针刺样疼痛,疼痛的发作时间从几日到几周不等。这与手术创面大,术中神经损伤导致神经病理性疼痛有关。综上所述,氢吗啡酮联合罗哌卡因SAPB应用于乳腺癌手术术后急性疼痛安全有效,对于术后慢性疼痛的康复干预研究还需要进一步探索。

