《2021 ESC急慢性心力衰竭诊断和治疗指南(2023重点更新)》要点解读
李锦 蔡琳
(西南交通大学附属医院 成都市第三人民医院心内科 成都市心血管病研究所,四川 成都 610031)
随着近年来一系列心力衰竭(心衰)诊治的相关循证医学证据及临床实践经验的不断积累,欧洲心脏病学会(European Society of Cardiology,ESC)和ESC心力衰竭协会于2023年公布了针对《2021 ESC急慢性心力衰竭诊断和治疗指南》(简称2021年版指南)的更新[1]。该更新指南针对慢性心衰的分类依然沿用2021年版指南分类:射血分数降低的心衰(heart failure with reduced ejection fraction,HFrEF)、中间范围射血分数心衰(heart failure with mid-range ejection fraction,HFmrEF)和射血分数保留的心衰(heart failure with preserved ejection fraction,HFpEF)。本次指南更新主要集中于HFmrEF和HFpEF患者的药物治疗和管理、急性心衰治疗策略和心衰并发症的治疗。现对其重要推荐更新进行解读。
1 更新要点一:慢性心衰药物治疗和管理
2021年版指南仅将利尿剂作为伴有液体潴留症状的HFmrEF与HFpEF患者的Ⅰ类推荐[2],由于当时无针对HFmrEF和HFpEF患者进行钠-葡萄糖共转运蛋白2抑制剂(sodium-glucose cotransporter 2 inhibitor,SGLT2i)的相关试验,故未推荐在HFmrEF和HFpEF患者中使用SGLT2i。
对于左室射血分数(left ventricular ejection fraction,LVEF)41%~49%的HFmrEF患者,2021年版指南对具有Ⅰ类证据的治疗HFrEF患者的药物如肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RAAS)阻断剂、β受体阻滞剂及盐皮质激素受体拮抗剂(mineralocorticoid receptor antagonist,MRA)为Ⅱ类推荐(Ⅱb,C)[2]。这是基于证据主要来源于亚组分析,其试验设计也非针对HFmrEF患者,并且试验总体终点为中性结果。
对于HFpEF患者,2021年版指南并未推荐使用治疗HFrEF患者的方法,因为RAAS阻断剂和MRA等均未达到临床试验[PARADIGM-HF(沙库巴曲缬沙坦)、TOP-CAT(螺内酯)和CHARM-Preserved(缬沙坦)]的主要终点[2]。
1.1 SGLT2i在HFmrEF和HFpEF患者中运用的试验及指南推荐更新
主要涉及两项运用SGLT2i的大型随机对照试验EMPEROR-Preserved(恩格列净,5 988例)和DELIVER(达格列净,6 263例),在纽约心功能分级Ⅱ~Ⅳ级、LVEF>40%、N末端脑钠肽前体/脑钠肽血浆水平升高的心衰患者(HFmrEF和HFpEF)中,发现恩格列净或达格列净均可显著降低患者主要临床终点事件发生风险21%或18%,主要归因于恩格列净或达格列净可减少因心衰住院/恶化,不论是否患有2型糖尿病(tpye 2 diabetes mellitus,T2DM)均有良好的治疗效果[3-6]。这两项试验均在传统药物治疗基础上加用SGLT2i,证明SGLT2i在HFmrEF和HFpEF患者中的应用是合理的。
对EMPEROR-Preserved和DELIVER两项试验进行荟萃分析,证实SGLT2i降低了心血管死亡或首次因心衰住院的复合终点事件风险20%。其中,心衰住院风险降低了26%。而心血管死亡风险未明显降低,很可能与LVEF>40%,尤其HFpEF患者群体存在显著异质性相关。另一项荟萃分析[7]将DAPA-HF试验的HFrEF患者数据与DELIVER试验相结合,再次证实达格列净降低了因心血管原因导致的死亡风险14%,且其疗效不受射血分数影响。
根据这两项试验结果,《2021 ESC急慢性心力衰竭诊断和治疗指南(2023重点更新)》(简称2023年更新指南)[1]推荐在HFmrEF和HFpEF患者中使用SGLT2i(达格列净或恩格列净)(ⅠA)(表1)。

表1 2023年更新指南推荐更新的内容汇总
1.2 HFmrEF和HFpEF患者管理推荐更新
2023年更新指南[1]更新了HFmrEF和HFpEF患者的管理推荐。HFmrEF的推荐与HFrEF基本一致,提示HFmrEF治疗与HFrEF治疗相似(图1)。在HFpEF患者的管理路径中血管紧张素受体脑啡肽酶抑制剂(angiotensin receptor-neprilysin inhibitor,ARNI)/血管紧张素Ⅱ受体阻滞剂(angiotensin Ⅱ receptor blocker,ARB)以及螺内酯并未列出,这是因为在2021年版指南中已推荐(图2)。
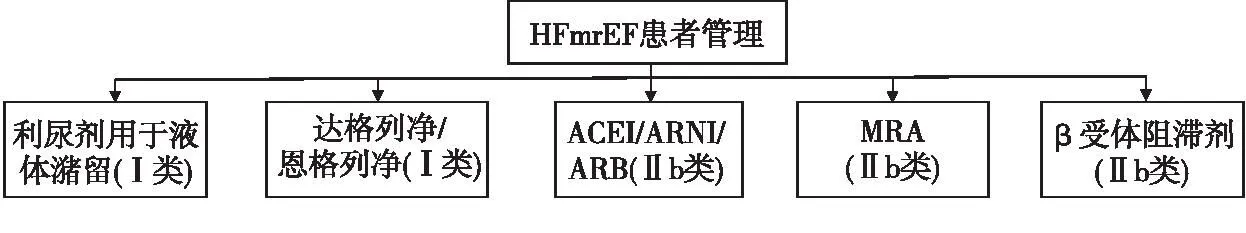
注:ACEI,血管紧张素转化酶抑制剂。图1 HFmrEF患者管理
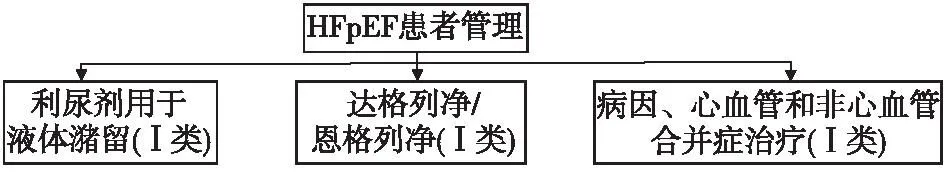
图2 HFpEF患者管理
自DAPA-HF和EMPEROR-Reduced试验后,SGLT2i已被2022年版AHA/ACC/HFSA和2021年版ESC心衰指南推荐为Ⅰ类药物,成为HFrEF药物治疗“新四联”之一。EMPEROR-Preserved和DELIVER试验后,ESC指南更新增加SGLT2i在HFmrEF和HFpEF中的Ⅰ类推荐。至此,SGLT2i推荐扩展至心衰管理全程,成为贯穿各类心衰治疗的药物。
结合2021年版指南和2023年更新指南,临床确诊为慢性心衰的患者,药物治疗策略应首先考虑:心衰病因、诱因和合并症治疗,利尿剂(有水钠潴留和容量超负荷患者Ⅰc),SGLT2i(Ⅰa)[1-2]。然后,再根据心衰射血分数分类使用其他药物治疗:(1)HFrEF患者使用ACEI/ARB/ARNI(Ⅰa)、β受体阻滞剂(Ⅰa)、醛固酮受体拮抗剂(Ⅰa)、伊伐布雷定、维立西呱和地高辛等;(2)HFmrEF患者除利尿剂和SGLT2i外,还可采用治疗HFrEF的药物(Ⅱb);(3)HFpEF患者使用利尿剂和SGLT2i,以及针对病因、心血管及非心血管合并症的治疗(Ⅰ)。
2 更新要点二:急性心衰治疗策略
2021年版指南强调了因急性心衰发作入院患者出院前和出院后早期评估的重要性,基于新发布的两项大型试验COACH和STRONG-HF,2023年更新指南更新了有关急性心衰患者强化护理治疗策略的推荐。
COACH试验(5 452例)整群随机研究了医务人员在急诊室采用风险分层工具(EHMRG30-ST评分)对急性心衰患者进行风险评估,根据低、中、高风险患者进行分层管理,在30 d随访期间接受标准化门诊护理。结果提示在急性心衰患者中采用标准化过渡治疗可降低30 d全因死亡或因心血管住院风险12%[8]。
STRONG-HF试验[9](1 078例)随机对照研究了急性心衰住院患者在出院前和出院后的早期随访中,开始口服药物治疗并达到最佳剂量的安全性和有效性。高强度护理组入组后即开始应用ACEI/ARB/ARNI、β受体阻滞剂和MRA,并快速剂量递增,于出院前48 h内接受首次药物滴定(至目标剂量至少一半);出院后2周内尝试增加滴定剂量至目标剂量。结果表明,6周时高强度护理组患者最终达到目标剂量的比率显著高于常规护理组。随访至180 d时,高强度护理组主要复合终点事件(心衰再入院或全因死亡)发生率降低34%,HFrEF或HFpEF患者均可获益,提示出院早期密切随访和服用指南推荐相关药物快速达目标剂量有助于降低心衰再住院或死亡的风险。
基于STRONG-HF试验结果,2023年更新指南[1]建议在急性心衰患者出院后的前6周内进行强化标准药物治疗和快速滴定,并密切随访(表1)。现实情况是,心衰患者出院后往往不规范用药,导致心衰反复发作,病情不断恶化。心衰患者的管理和自我管理可改善患者的生活质量和预后。2023年更新指南提出了急性心衰患者早期标准化药物强化治疗的新理念和策略,这对心衰管理提出了新的要求,意义重大。
3 更新要点三:并发症
3.1 慢性肾脏病与糖尿病
2021年版指南中对糖尿病患者预防心衰给出了相应推荐。基于前期已有研究证实ARB可预防糖尿病肾病患者发生心衰事件。“肾脏疾病·改善全球预后(KDIGO)”与美国糖尿病学会发布的《糖尿病医学诊疗标准(2022)》均推荐在慢性肾脏病(chronic kidney disease,CKD)、糖尿病、高血压以及白蛋白尿患者中应用ACEI或ARB治疗。2023年更新指南[1]为预防CKD和T2DM患者的心衰提供了两条新的建议,增加了SGLT2i和非奈利酮的推荐(表1)。
3.1.1 SGLT2i相关试验
基于DAPA-CKD和EMPA-KIDNEY试验,以及DAPA-CKD、EMPA-KIDNEY、CREDENCE和SCORED四项试验的荟萃分析,证实了SGLT2i在心肾保护方面的价值,并揭示了其在糖尿病和非糖尿病患者中的广泛适用性。
DAPA-CKD随机双盲试验纳入21个国家386个中心的4 304例CKD患者,患者为CKD 2~4期和尿白蛋白排泄升高[尿白蛋白/肌酐比值≥200 mg/g,估算肾小球滤过率(estimated glomerular filtration rate,eGFR)25~75 mL/(min·1.73 m2),糖尿病和非糖尿病],其中11%既往有心衰病史。中位随访时间2.4年,在接受最大耐受剂量的RAAS阻断剂治疗基础上,达格列净降低一级终点事件(eGFR水平降幅持续≥50%、终末期肾病、肾脏相关或心血管死亡等)风险39%,降低心血管终点事件(心衰住院或心血管死亡等)发生率29%[10]。
EMPA-KIDNEY试验[11]纳入了范围更广的CKD患者[包括eGFR 20~45 mL/(min·1.73 m2)(即使无白蛋白尿),或eGFR 45~90 mL/(min·1.73 m2)且尿白蛋白/肌酐比值≥200 mg/g],6 609例患者随机分至恩格列净组或安慰剂组,其中10%既往有心衰病史,中位随访时间2.0年,恩格列净可降低肾病进展或心血管死亡的主要复合终点事件风险28%。
近期荟萃分析纳入了DAPA-CKD、EMPA-KIDNEY、CREDENCE和SCORED试验,药物涵盖达格列净、恩格列净、卡格列净和索格列净。当同时纳入心衰和CKD试验时,无论是否有糖尿病史,心衰住院率的降低和心血管死亡的减少都是相似的(T2DM患者,HR=0.77;非T2DM患者,HR=0.79)。然而,当只纳入CKD试验时,T2DM患者心衰住院率和心血管死亡的HR为0.74;非T2DM患者的HR为0.95,非糖尿病患者的结果并不显著。基于这些结果,SGLT2i被推荐用于CKD和T2DM患者,以降低心衰住院或心血管死亡的风险[12]。
3.1.2 非奈利酮相关试验
非奈利酮作为一种新型的高选择性非甾体类MRA,减少了传统甾体类MRA导致的不良事件(血钾水平升高、男性乳房发育和女性月经紊乱等),根据FIDELIO-DKD和FIGARO-DKD试验以及对这两项研究的汇总分析,证实非奈利酮可延缓T2DM患者的肾病进展,且兼具降低心血管事件风险的作用。
FIDELIO-DKD试验纳入全球48个国家5 734例伴有CKD的T2DM患者[其尿白蛋白/肌酐比值为30~300 mg/g,eGFR为25~60 mL/(min·1.73 m2),且伴有糖尿病视网膜病变,或尿白蛋白/肌酐比值为300~5 000 mg/g且eGFR为25~75 mL/(min·1.73 m2)],随机分为非奈利酮组和安慰剂组。患者同时接受降糖和最大耐受剂量的RAAS阻断剂治疗,其中7.7%有心衰病史。中位随访时间2.6年,结果显示,非奈利酮显著降低肾脏复合终点事件风险18%,显著降低复合心血管事件风险(心血管死亡、非致死性心肌梗死、非致死性卒中或心衰住院)14%。非奈利酮对心血管和复合肾脏结局(包括心衰住院)的影响不依赖于既往心衰病史[13]。
FIGARO-DKD试验纳入来自全球47个国家7 437例伴有CKD的T2DM患者,患者存在持续中度升高的白蛋白尿(尿白蛋白/肌酐比值30~300 mg/g)且eGFR 25~90 mL/(min·1.73 m2)(即CKD 2~4期);或持续严重升高的白蛋白尿(尿白蛋白/肌酐比值300~5 000 mg/g)且eGFR>60 mL/(min·1.73 m2)(即1期或2期CKD)。随机分为非奈利酮组和安慰剂组,其中7.8%患者基线水平存在心衰,中位随访时间3.4年。结果显示,在标准治疗基础上,非奈利酮显著降低心血管事件(心血管死亡及首次因心衰住院)风险13%,降低心衰住院风险29%[14]。
将FIDELIO-DKD和FIGARO-DKD两项试验的13 026例糖尿病肾病患者根据预先指定的个体患者水平进行汇总分析,中位随访时间3.0年,非奈利酮可降低复合心血管结局事件(包括心血管死亡、非致命性卒中、非致命性心肌梗死以及心衰住院)风险14%,降低单纯心衰住院风险22%[15]。因此,在2023年更新指南[1]中,非奈利酮被推荐用于预防CKD合并T2DM患者的因心衰住院(表1)。
3.2 铁缺乏
铁缺乏和贫血在心衰患者中普遍存在,与活动能力下降、反复因心衰住院和心血管死亡及全因死亡均独立相关。目前,铁剂有口服及静脉注射等不同剂型,之前临床试验显示口服铁剂并未改善慢性心衰患者的症状及预后[16-17],而IRONMAN试验[18]为静脉铁剂治疗慢性心衰提供了强有力的依据。
IRONMAN试验>[18]在英国的70家医院进行,纳入1 137例心衰、LVEF≤45%、转铁蛋白饱和度<20%或血清铁蛋白<100 μg/L的患者,随机分配至静脉注射异麦芽糖酐铁组或常规治疗组。该试验中14%患者在心衰住院期间入组,18%患者既往6个月内有心衰住院史。中位随访时间2.7年,达到主要终点事件(包括首次和复发的总的因心衰住院以及心血管死亡在内的复合终点事件)的比率为82%[18]。这些结果与AFFIRM-AHF试验类似[19]。
Graham等[20]的荟萃分析研究共纳入10项试验(共3 373例患者),结果显示静脉补充铁剂治疗可降低心衰总体的住院和心血管死亡的复合终点事件发生率25%,并降低首次因心衰住院或心血管死亡的风险28%,其他荟萃分析[21-23]也得出了类似结论。在PIVOTAL试验中,患者合并终末期肾病行透析治疗,与低剂量方案相比,高剂量静脉铁剂可减少首次和复发心衰事件[24-25]。
基于以上试验和荟萃分析,静脉补充铁剂可改善患者的生活质量,并降低因缺铁和HFrEF导致的住院率。相较于2021年版指南,2023年更新指南[1]对心衰患者的静注补铁推荐等级进行了升级(表1),进一步提升了对心衰患者铁缺乏和贫血的关注。
羧基麦芽糖酐铁和异麦芽糖酐铁都极少发生输注严重不良反应。在肾功能正常的患者中,输注羧基麦芽糖酐铁后可能发生暂时性低磷血症,异麦芽糖酐铁很少发生此类副作用,2023年更新指南[1]由此对这两种静脉补充铁剂进行了推荐(表1)。
综上所述,基于新的循证医学证据,2023年更新指南进行了相关更新,主要涉及SGLT2i、非奈利酮、静脉铁剂的使用和强化护理策略的推荐,临床医生需根据指南更新为心衰患者选择最佳治疗和管理策略。随着对心衰发生机制的不断深入了解,药物和治疗策略的不断进步,心衰治疗前景广阔,值得期待。