组合式外固定架治疗下肢开放性粉碎性骨折的临床疗效分析
傅文辉 廖发科 张梅秀 龙岩市第一医院骨科(福建 龙岩 364000)
内容提要 目的探究组合式外固定架在下肢开放性粉碎性骨折中的临床效果。方法选取院内2020年1月~2022年7月收治的80例下肢开放性粉碎性骨折患者,根据随机数字表法分为两组,每组40例。对照组使用石膏固定,研究组使用组合式外固定架治疗,对比两组的临床效果、并发症发生率、自我管理评分。结果在临床效果方面,研究组的总有效率为97.50%,高于对照组的80.00%,差异显著,P<0.05;与对照组相比,研究组出现伤口感染、骨折再移位、关节僵硬等并发症的概率较小,差异显著,P<0.05;研究组的自我管理评分高于对照组,差异显著,P<0.05。结论在下肢开放性粉碎性骨折患者治疗中,采用组合式外固定架方式可提高临床效果,预防并发症产生,促进自我管理水平提升。
在临床骨折治疗中,主要将骨折位置固定,确保稳定牢固,促进肌肉快速恢复。当前临床多采用钢板、髓内针固定,应用较为频繁的固定技术为骨板、石膏、骨外钢板等,可使骨折位置更加稳固牢靠。与普通骨折相比,下肢粉碎性骨折较为严重,常常伴随骨缺损、感染等症状,一旦处理不科学,很容易诱发一系列并发症,增加骨愈合难度。在此背景下,外固定架疗法诞生,可确保骨折部位的对位对线,控制损伤位置,避免位移,还可提供弹性固定技术,促进血液流通顺畅,该项技术现已广泛应用于临床,并取得良好的骨折后期修复效果。本研究重点分析组合式外固定架在粉碎性骨折治疗中的应用效果,具体如下。
1.资料与方法
1.1 临床资料
选取院内2020年1月~2022年7月收治的80例下肢开放性粉碎性骨折患者,根据随机数字表法分为两组,每组40例。对照组男28例,女12例,年龄35~60岁,平均(48.62±2.36)岁;研究组男26例,女14例,年龄36~62岁,平均(49.63±2.31)岁。全体患者的基础资料具有可比性,P>0.05。本研究在院伦理委员会审批通过下开展。
纳入标准①经过临床诊断为下肢开放性粉碎性骨折;②患者资料齐全,自愿参与。
排除标准①患有严重脏器官疾病;②患有手术禁忌症;③存在神经障碍、语言障碍的患者。
1.2 方法
对照组石膏治疗。石膏固定超过上下两个关节,避免骨折位移或者微动情况发生,采用医用高分子石膏,固定时先将其浸泡,用水浸泡1~2min后,将石膏贴于皮肤表面,用弹力绷带逐层缠绕石膏夹板,使夹板更贴附于身体,不但发挥塑形作用,还可固定牢靠。在打石膏期间禁止过紧,以免局部造成压迫、肿胀,引起缺血性坏死。在打石膏期间禁止用手指触碰或按压夹板,以免引起局部夹板卡压皮肤,增加软组织受损风险。
研究组组合式外固定架治疗(型号GZLW04BA;生产厂家天津市新中医疗器械有限公司;国械注准20143132267),具体如下。⑴固定方法。先行皮肤牵引,治疗内科合并症,利用C形臂引导进行骨折手法整复,注意重叠、侧方与旋转位移的校正,对位良好的患者可直接固定。采用Whitman法进针,全部Schanz钉均位于相同冠状面;对于骨质疏松患者,可在股骨大转子、小转子位置补充1枚钉,使外固定更加稳定;较大骨折块采用克氏针固定,骨折两侧穿钉4~6枚,利用钉棒连接器牢靠连接,骨折复位外固定支架固定,调整骨折两侧的对位对线,临近骨折段利用螺钉加压固定,胯关节固定期间,密切关注关节间隙的保持。对于骨、软组织等缺损处,利用骨水泥、植骨填充,尽量保留大块碎骨骨片周围软组织,避免骨片血运受损;⑵治疗期间处理。①向患者与家属告知外固定架治疗的目的,提高依从度,告知外固定架不可随意移动位置或自行拆除,早期要密切关注患者皮肤颜色,及时发现疼痛、肿胀、手指麻木等表现,使血液循环正常,如若发现异常要马上处理;②密切关注固定架的螺栓稳定度,采用自攻式螺纹钢针,预防钢针松动,每班护士交接时,应认真查看每个螺丝钉状态,及时拧紧松动螺丝,以免不安全事件产生;③预防针孔感染,全程无菌操作,用无菌纱布覆盖固定架,每周更换1~2次;术区换药,观察植皮、皮瓣区域成活情况,结合患者自身情况,提供预防性抗生素药物,连续服用5~7d,预防炎症感染,切开针孔处过紧皮肤,用75%乙醇消毒,2次/d;如若发现已经感染,增加换药频率,口服抗生素,如若感染情况未得到控制,应去除外固定架改用夹板固定,并根据骨骼生长情况服药相关药物,加速新骨生长,缩短骨折愈合时间;⑶拆架后功能锻炼。术后第2天鼓励患者参与早期功能锻炼,为其讲解提早开展功能锻炼的价值,促进骨折愈合,缩短愈合时间,以免关节粘连与肌肉挛缩等并发症产生。在专业护士指导下,术后当日开展肌肉锻炼,包括握拳、足背伸等,训练肌肉收缩与舒张,每日2~3次,每次15~30min;在关节锻炼中,下肢骨折以膝关节屈曲练习为重点,屈曲角度为80˚,踝关节屈曲90˚,根据伤口疼痛耐受度调整活动强度,范围由小到大,动作从轻柔逐渐加重,避免再次错位。因患者为下肢骨折,锻炼30d后拍X射线片与术后首次X射线片对比,如若骨痂生长,固定可靠稳定,可带支架拐杖行走,在8~12周后X射线片显示满足临床愈合标准,便可将固定支架拆除。
1.3 观察指标与判定标准
①临床效果。根据疗效评定标准,如若骨折愈合对位对线良好,固定6周可行走,且没有并发症、后遗症产生,则为显效;如若骨痂形成,出现轻度畸形愈合,固定6周尚可行走,则为有效;如若骨折愈合不理想,对位对线差,出现并发症,固定6周后仍然无法站立,则为无效。总有效率为显效与有效相加的百分比;②并发症发生率。对比两组出现伤口感染、骨折再移位、关节僵硬等并发症的概率;③自我管理评分。采用自我管理评分量表,包括管理状态、管理行为、限制行为、心理活动四个方面,每项满分25分,总分100分,分数越高说明患者的自我管理能力越强。
1.4 统计学分析
2.结果
2.1 两组患者自我管理评分对比
研究组自我管理的四项评分均高于对照组,差异显著,P<0.05,见表1。

表1.两组患者自我管理评分对比(分)
2.2 两组并发症发生率对比
与对照组相比,研究组的并发症发生率较低,差异显著,P<0.05,见表2。
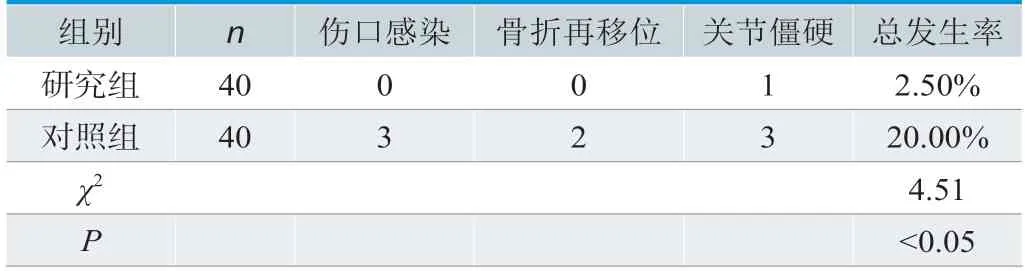
表2.两组并发症发生率对比结果
2.3 两组临床效果对比结果
研究组的临床效果更高,达到97.50%,超过对照组的80.00%,差异显著,P<0.05,见表3。
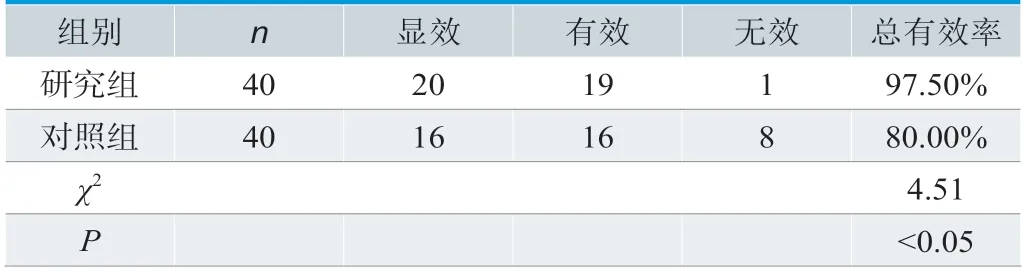
表3.两组临床效果对比结果
3.讨论
下肢开放性粉碎性骨折属于严重型骨折,因伴有骨缺损、伤口感染、血液运行受阻等,常常不易固定,临床多采用骨外穿针外固定架治疗,可起到维持骨折对位对线、损伤控制等作用,并提供稳定的生物力学环,对骨折位置血液运行干扰较小,可加速骨愈合,治疗效果显著。同时,还可有效降低并发症风险,术后早期开展康复训练,提高患者的自我管理能力,有助于改善生活质量,早日康复出院。
3.1 外固定架的概述
①使用优点。部分骨折患者带有血管损伤,应快速恢复血液供应。在四肢显露神经、骨折切口不同,外固定架操作便捷,尤其是组合式外固定架,不受穿针的限制,可以先穿针后固定,待血管、神经与肌肉损伤得以修复后,再打入其他钢针和连接杆,由此缩短肢体缺血时间。在修复血管过程中,采用显微操作技术,因固定组件数量少,操作更加简便。在组织游离移植中,利用外固定架同样可发挥良好效果,与传统治疗相比,手术时间可缩短1~3h。在下肢开放性粉碎骨折患者治疗中,以往多采用石膏外固定,为患肢护理带来不便,还会导致大范围皮肤剥脱、组织瓣游离或坏死,而外固定架的应用可使内固定更加可靠,将患肢悬吊在牵引床上,上述问题得以解决,患肢抬高还利于消肿,开展早期功能锻炼。②主要类型。此类架体上下两端固定针距宽,固定骨折范围较大,可避开骨折端固定。针对开放性粉碎性骨折,可谓是首选治疗方式。如若患者存在软组织或骨缺损情况,内固定可能会阻碍后续治疗、护理的开展,出现不同程度的伤口感染,需要二次手术将内部固定物去除,才可彻底清创。杜妍等[1]针对外固定架的类型进行研究,结合当前临床使用情况,发现单边外固定架、三维外固定架逐渐淘汰,而夏和桃式、AO外固定架具有便于组合、形式灵活等特点,可根据患者情况随时增加、拆除,应用效果良好。陈昌胜等[2]研究指出,后期行交腿皮瓣修复另一肢体,因骨折两端固定针之间不平行,利用连接杆连接后,使针的把持力提升,后期针道松动概率下降。对于骨折患者来说,治疗后期X射线片显示AO外固定与夏和桃式钢针周围无骨吸收情况,而单边外固定架出现骨吸收情况。在架体拆除中,单边只需手指便可拧出,说明针道松动,容易引发感染,影响骨折愈合,而组合式外固定架需要借助器械才可拧出,更加安全可靠。③使用要点。在组合式外固定架使用中,骨折每侧穿针数量至少2枚,一侧钢针无需垂直于骨干,且不可相互平行,便于增加钢针把持力,达到多维固定效果,与骨折端相距最近的钢针,其距离应为4cm左右,如若临近关节无法保证所穿钢针相距超过5cm,则可用两枚直径3~4mm的斯氏针穿入,预防旋转和位移。
3.2 外固定架在下肢开放粉碎性骨折中的应用效果
本研究以院内收治的下肢开放粉碎性骨折为对象,探究组合式外固定架的应用效果,主要体现在临床效果、并发症发生率、患者自我管理能力等方面,从整体来看应用效果显著,具体如下。
⑴可提高临床效果。在临床效果方面,研究组的总有效率为97.50%,高于对照组的80.00%,差异显著,P<0.05,这说明外固定架的应用可提高临床效果。肖坚等[3]临床研究表明,在较为严重的粉碎性骨科修复中,外固定支架的治疗效果理想,可提高患者的生活质量,降低并发症风险,缩短手术时间,加速骨头愈合。对于下肢开放粉碎性骨折的患者,利用显微外科技术与外固定支架相结合的方式,可重建骨与大范围软组织缺损,使肢体功能尽快恢复。戴繁林等[4]研究指出,VSD与外固定支架相联合应用到下肢骨折治疗中,与常规石膏固定相比临床效果更加理想,且术后Neer评分良好,能够缩短病程,提高生活质量。吕涛等[5]针对单边、环形两种类型的外固定支架在骨缺损中的疗效进行对比分析,发现两种支架形式均可指导下肢骨折、骨缺损情况,但患者对单边外固定支架的耐受度更高;对于长干骨缺损的患者,环形支架的优势更加显著。
⑵可降低并发症发生率。与对照组相比,研究组出现伤口感染、骨折再移位、关节僵硬等并发症的概率较小,差异显著,P<0.05,这说明外固定架的应用可降低并发症概率,减轻患者痛苦。在姚隽等[6]研究中指出,外固定架治疗下肢骨折时容易引发多种并发症,且成因与程度不同,主要包括钉道感染、关节僵硬、骨折错位等方面,具体如下。①钉道感染。如若钉道出现明显红肿、流出大量分泌物,说明出现伤口感染现象,应加强钉道口的局部护理,采用0.2%碘伏进行消毒,每日一次,可起到预防作用;对于存在感染倾向的患者,局部加用“百多邦”或者其他抗菌素进行消毒;对于感染严重的患者,果断拔钉,全身用抗菌素,必要时引流,待感染得到控制后再重新固定。②关节僵硬。本研究有1例患者为胫腓骨下端粉碎性骨折,利用外固定架治疗后,术后4个月拆除,发现踝关节僵硬,非关节位置没有此种并发症产生。针对上述情况,最为行之有效的防治措施是选择有关节的外固定架。③骨折错位。针对不够稳定且受力较大的骨折,如股骨骨折,因此处受力较大,在解剖上午外展肌群,选择外固定架治疗时应谨慎,钉的位置尽量靠近骨折端,距离在2.0~3.0cm,减小扭矩。针对此类骨折,应适当推迟关节活动,发现骨折错位后,可用外固定支架专用复位钳夹持重新对位,如若失败,则需要开展二次手术。
⑶可增强患者自我管理能力。研究组的自我管理评分高于对照组,差异显著,P<0.05,说明外固定架治疗可提高患者的自我管理能力。外固定架治疗作为一种新型模式,将治疗与管理相结合,根据患者实际情况制定护理方案,促进患者康复。经过治疗后,提早开展运动康复训练,避免关节粘连,缩短愈合时间。患者因疼痛影响,对疗效、后期恢复情况较为担忧,很容易产生负面情绪。通过精细化护理,由护士对患者进行针对性心理疏导,帮助其树立信心,提高依从度,减轻不良情绪干扰,疼痛感得到缓解。同时,通过并发症护理、健康宣教等方式,使患者了解并发症的成因,并掌握科学的康复锻炼方法,促进了行为、心理等方面管理能力提升,有助于改善预后,尽快康复出院。
综上所述,在下肢开放性粉碎性骨折治疗中,组合式外固定架的应用可增强内稳定性,促进骨痂生长,预防钉道感染、关节僵硬、骨折错位等并发症产生,缩短骨折愈合时间,提高临床效果。同时,经过科学的术后处理、早期康复锻炼、心理疏导,提高患者对行为、心理等方面的自我管理能力,提高依从度,改善生活质量,为骨折愈合提供可靠基础。

