鼻咽癌同步放化疗自评口腔黏膜炎与自我管理积极度的相关性研究
侯敏 曾雪辉 陈娴 林家驹 冯惠霞
中国鼻咽癌(nasopharyngeal carcinoma,NPC)在全球范围内具有高发病率、高病死率的特点,其好发于我国南方,尤其是广东、广西2 省,因此也被称为“广东瘤”。临床上,超过70%的NPC 患者就诊时已经是局部晚期,放疗联合化疗的综合治疗是其主要的治疗模式[1]。然而放化疗同步进行治疗的同时,也引发一系列不良反应,严重影响患者情绪、远期生活质量及治疗依从性,增加患者的经济负担[2]。放射性口腔黏膜炎(radiotherapy-induced oral mucositis,RTOM)表现为口腔黏膜充血、红斑、糜烂、溃疡及纤维化、疼痛、进食困难、口干等。据统计有90%以上的患者出现不同程度的口腔黏膜炎,50%以上患者甚至出现3~4 级口腔黏膜炎,已成为头颈部肿瘤放疗最常见且严重的并发症之一[3]。及时正确的评估对口腔黏膜炎的防治和预后有着重要的意义,同时也是口腔黏膜炎防治最重要的临床干预措施,而放化疗患者仅在化疗时才收入院,患者的住院时间短而有限,每疗程之间的离院时间较长,护士难以及时发现、动态观察患者治疗后的口腔黏膜炎反应,患者自我评估及自我管理积极度对于及时发现口腔黏膜问题及RTOM 的防治与预后格外重要,而国内尚缺乏相关研究。本研究体现了《抗肿瘤治疗引起急性口腔黏膜炎的诊断和防治专家共识》[4]中关于口腔评估的推荐意见,即调查患者自评口腔黏膜炎的现状,探讨自评口腔黏膜炎与患者积极度的关系,以期为患者自评口腔黏膜炎后期标准制定提供参考依据。
1 资料与方法
1.1 一般资料
本研究采用方便抽样法,选取中山大学肿瘤防治中心2023 年6—9 月的NPC 同步放化疗患者作为调查对象。纳入标准:(1)年龄>18 岁,经鼻咽镜、核磁共振、病理组织学等检查确诊为NPC。(2)同步放化疗中。(3)意识清楚,听、说、读、写能力正常。排除标准:合并其他恶性肿瘤或其他严重疾病。根据样本量至少为条目数5~10 倍计算样本量,考虑10%的脱落率,计算样本至少为72~144 例,本研究最终纳入样本量为115 例。
1.2 方法
1.2.1 一般资料调查表
通过文献回顾结合NPC 患者治疗情况由研究小组自行设计,包括性别、年龄、婚姻状况等研究对象的一般人口学资料以及疾病资料如放化疗情况、肿瘤分期、疾病分期、身体质量指数等内容。其中肿瘤分期采用WHO 关于鼻咽癌的TNM 分期,结合TNM 分期可得出相应的疾病总分期[5]。肿瘤原发灶(tumor,T)是指原发肿瘤的大小与范围;淋巴结(node,N)代表淋巴结受累程度;血道转移(metastasis,M)为远处转移,0 代表无远处转移,1 代表有远处转移。本研究T、N、M 分期及疾病总分期均有主管医生判定,参考标准见表1,疾病资料均从住院病历中获取。

表1 鼻咽癌疾病总分期标准
1.2.2 口腔黏膜炎每日自评问卷(oral mucositis daily questionnaire,OMDQ)
OMDQ 于2008 年由ELTING 等[6]在STIFF 等基础上进行了改良,用于头颈部癌症患者放化疗口腔黏膜炎的结局评估。我国顾艳荭等[7]进行汉化及调试,调试后的问卷由9 个条目组成,每个条目取值范围0~4 分,具体条目内容包括感觉自己整体健康状况、口腔清洁舒适状况、口腔疼痛程度、口腔疼痛影响进食程度、口腔疼痛影响说话程度、口腔疼痛影响睡眠程度、口腔疼痛用药频率、口腔黏膜情况、进食类型。该量表具有较好的信效度,是集科学性、操作性强等特点的评估放化疗患者口腔黏膜炎情况的工具。本研究中Cronbach's α 为0.878。
1.2.3 患者积极度量表(patient activation measure,PAM)
PAM 是HIBBARD 等[8]编制,由13 个条目组成,原始总分为13~52 分,需要进行标准化转换,换算总分为0~100分。PAM 采用Likert 4 级评分法,患者根据实际情况作答,每个条目选项分为“非常不同意、不同意、同意及非常同意”,分别计1~4 分。通过标准化转换后PAM 可分为4 个水平。(1)高水平是指得分>67.0 分,患者已具备疾病管理的相关知识、技能和信心,但遇到压力或挑战时仍需要外界帮助进行健康管理。(2)中等水平为得分>55.1~67.0 分,患者主动进行疾病自我管理,但缺乏信心和相关疾病知识和技能来坚持行动。(3)>47.1~55.1 分代表中低水平,患者已经意识到疾病自我管理的重要性,但缺乏知识和自信。(4)得分≤47.1 分为低水平,代表患者尚处于一种被动接受医疗服务的角色,尚未认识疾病自我管理的重要性。PAM 已成为评估慢性病患者疾病管理积极度的重要工具。本研究采用洪洋等[9]中文版PAM,其Cronbach's α 系数为0.911。
1.3 资料收集方法
借助问卷星平台制作电子问卷进行资料收集,首页采用统一指导语向调查对象解释本研究保护隐私,遵循保密匿名原则,说明本次调查的目的、意义与方法,并设置知情同意方可进行问卷填写与提交,问卷每个IP 地址仅能填写一次。经预调查测试,剔除填写时间<180 s 的问卷22 份,本研究最终回收问卷137 份,有效问卷115 份,有效回收率为83.9%。
1.4 统计学处理
采用SPSS 25.0 统计学软件进行数据分析。计量资料以()表示,不符合正态分布者以[M(P25,P75)]表示,组内比较采用配对样本均数t检验或方差分析;计数资料以n(%)表示,采用χ2检验。采用Pearson 相关性分析对NPC 患者同步放化疗后自评口腔黏膜炎情况进行分析,采用多元线性回归分析患者自评口腔黏膜炎情况。检验水准α=0.05。
2 结果
2.1 研究对象一般情况
本研究中,男性87 例(75.7%),女性28 例(24.3%);年龄18~75 岁,平均(48.58±11.98)岁;已婚患者99 例(86.1%);疾病分期为Ⅲ期及以上的患者有107 例(93.1%);放疗次数为1~33 次,平均(15.03±9.57)次;77 例(67.0%)患者出现体质量下降;进行诱导化疗的患者90 例(78.3%);使用靶向和(或)免疫治疗的患者78例(67.8%);同期化疗次数1~3 次,平均(1.45±0.63)次。
2.2 OMDQ 及PAM 得分
NPC 同步放化疗患者OMDQ 得分为(12.61±6.75)分,得分排名前3 的是感觉自己整体健康状况、口腔清洁舒适状况及进食类型。113 例(98.3%)的患者自我报告不同程度的口腔黏膜炎,26 例(22.6%)患者自我感觉健康状况不太好甚至很不好,74 例(64.3%)的患者口腔清洁舒适状况一般或不太好,PAM 得分为(83.93±5.79)分,总体处于高水平。见表2。
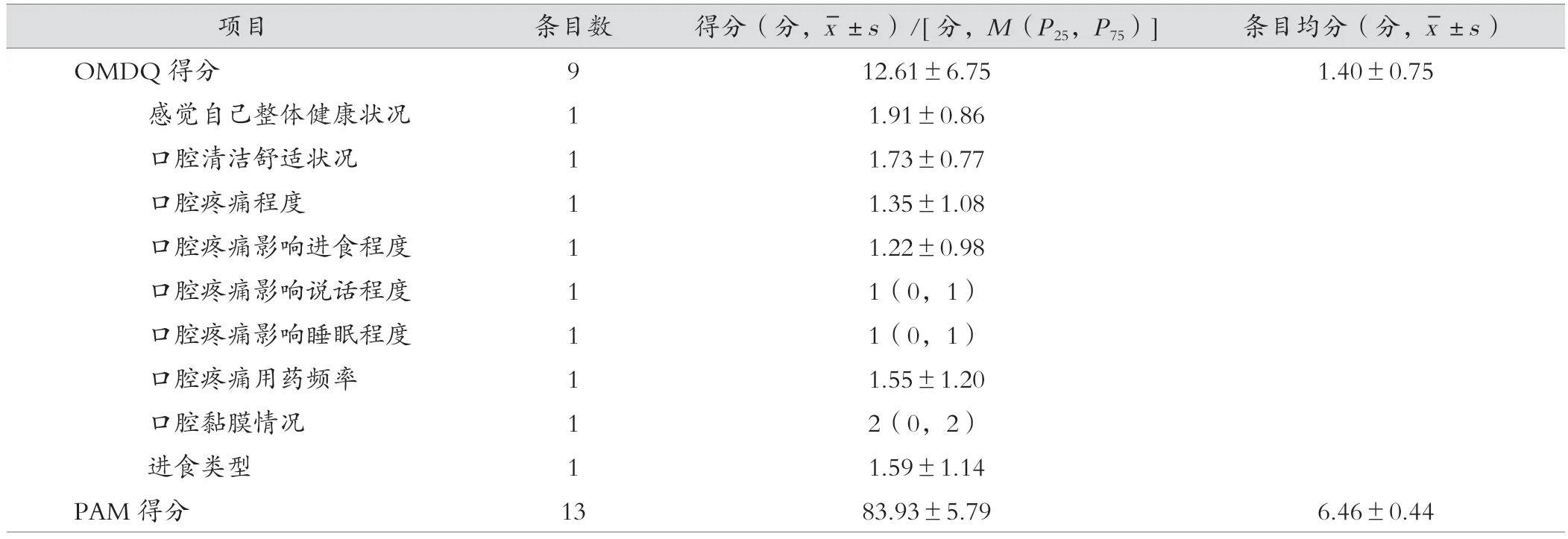
表2 NPC 同期放化疗患者OMDQ 及PAM 得分(n =115)
2.3 OMDQ 与患者积极度相关性
Pearson 相关分析显示,PAM 得分与OMDQ 总分呈负相关(r=-0.619,P<0.001);与OMDQ 各维度呈负相关,包括感觉自己整体健康状况、口腔清洁舒适状况、口腔疼痛程度、口腔疼痛影响进食程度、口腔疼痛影响说话程度、口腔疼痛影响睡眠程度、口腔疼痛用药频率、口腔黏膜情况、进食类型(r=-0.446、-0.436、-0.550、-0.510、-0.553、-0.536、-0.374、-0.342、-0.376,P<0.001)。
2.4 不同特征的NPC 患者OMDQ 得分比较
婚姻状况、T、M、疾病分期、放疗次数及体质量变化是影响NPC 患者同步放化疗自评口腔黏膜炎的重要因素,差异有统计学意义(P<0.05)。见表3。
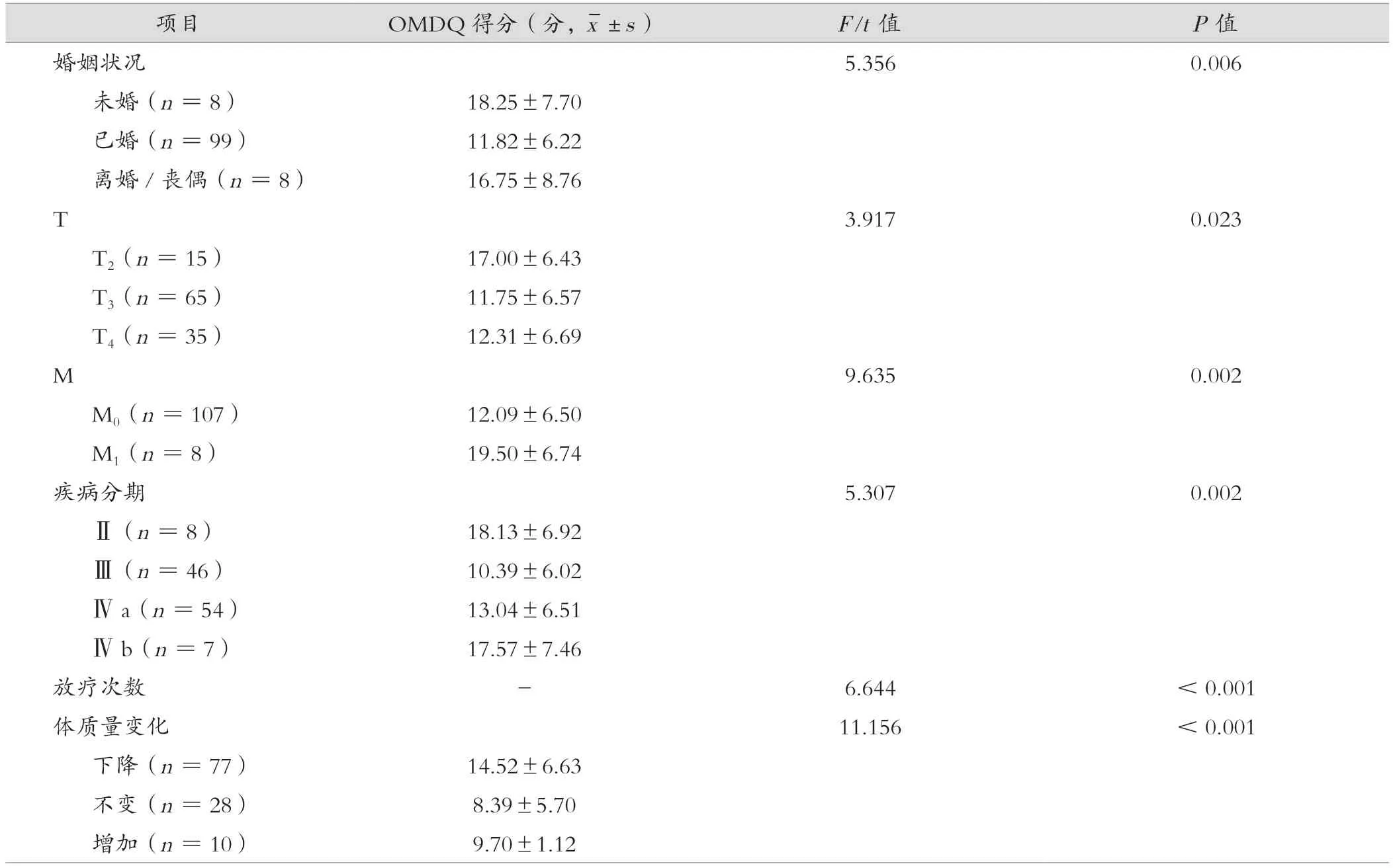
表3 不同特征的NPC 患者OMDQ 得分比较(n =115)
2.5 NPC 同期放化疗患者自评口腔黏膜炎的影响因素分析
以自我管理积极度及单因素分析差异有统计学意义的变量为自变量,OMDQ 总分为因变量进行多元线性回归分析。自变量赋值表见表4。多元线性回归显示,是否远处转移、放疗次数及患者积极度水平是该群体口腔黏膜炎的影响因素,共解释总变异水平的55.5%(P<0.001)。见表5。

表4 自变量赋值表
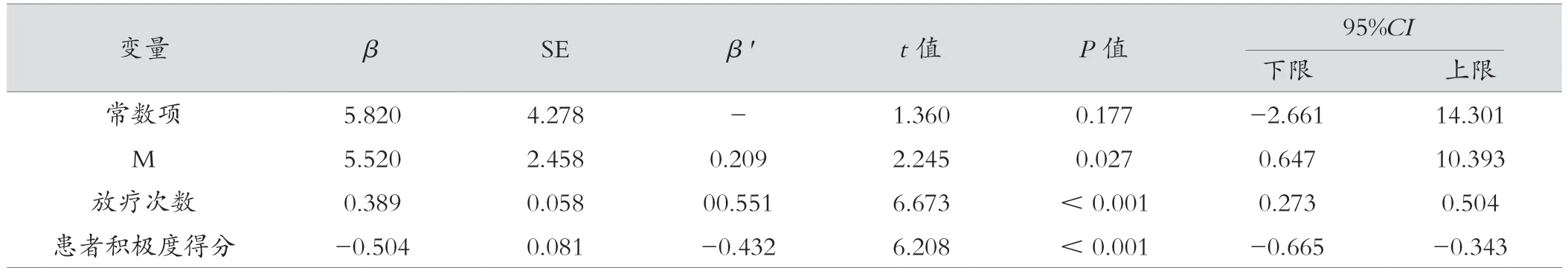
表5 NPC 患者口腔黏膜炎影响因素分析(n =115)
3 讨论
3.1 NPC 同步放化疗患者口腔黏膜炎管理水平有待提高
RTOM 在很大程度上会造成患者的不适,加重恐惧、焦虑、抑郁心理。传统评估工具侧重于对患者客观体征的评估,缺乏对患者主观感受的重视。本研究使用OMDQ 评估患者的口腔黏膜炎,结果显示,患者OMDQ得分为(12.61±6.75)分,98.3% 的患者均有不同程度的口腔黏膜炎,这符合口腔黏膜炎在放化疗患者发生率。本研究中条目得分前3 位的分别是感觉自己整体健康状况、口腔清洁舒适状况及进食类型。22.6% 的患者自我感觉健康状况不太好甚至很不好,可能与治疗相关性症状有关。NPC 同期放化疗患者不良反应易形成叠加效应,症状多集群出现,且治疗周期长,患者身体及心理功能随治疗时间延长呈下降趋势,意味着患者承受着比其他肿瘤患者更高的治疗相关性症状负担[10]。口腔清洁舒适为位列第2 的条目,提示患者认为自身口腔清洁度欠佳,口腔不舒适。本研究50.4%的患者口腔清洁舒适状况一般。机体暴露的射线量达到20~30 Gy 时引起唾液分泌量减少或流速减慢,唾液黏度增加,口腔微生态平衡被破坏,口腔卫生差、唾液分泌减少、口腔pH 值改变是预测头颈部肿瘤患者发生口腔黏膜炎的危险因素[11]。因此护理人员应加强指导患者口腔清洁,对于口腔清洁选择何种工具、清洁频次、清洁时长、如何清洁具体化可操作性,同时指导家属监督患者口腔清洁效果。口腔黏膜炎不仅会导致患者舒适度下降,甚至由于患者进食时疼痛加剧而导致患者对进食的恐惧和抵触,随着口腔黏膜反应逐渐加重,进食类型也逐步由可进干食-软饭-带汤食物-汤类-不能进食轨迹发展,从而导致患者热量缺口,营养不良和体质量下降。本研究中67.0%的患者放疗后出现了体质量丢失。营养状态是患者5 年累计生存率和远处无转移生存的预测指标[12]。因此营养科医生、肿瘤专科医生、护理人员在患者放化疗期间应针对患者具体情况共同参与制定符合营养均衡、热量达标原则的营养支持方案,以增强口腔黏膜抵抗外来致病菌侵袭的能力[13]。
3.2 NPC 同步放化疗患者自我管理积极度
NPC 同步放化疗后患者PAM 得分为(83.93±5.79)分,总体在高水平阶段,得分高于张妍欣等[14]研究结论。原因可能是本研究收集的是住院患者资料,住院期间由于医护人员的监督及多种健康教育方式的开展,大多数患者住院期间能随时与医护人员沟通,相应的专科护士鼓励患者参与疾病管理,因此患者住院期间知识储备较好,对抗疾病的信心增强。另一方面,住院过度依赖医护人员导致患者出院后角色转变困难,疾病自我管理信心不足,短期内难以适应转变,自我管理积极度水平有待提高。未来尝试应用“互联网+”如移动医疗APP、微信小程序等加强NPC同期放化疗患者的延续护理,为患者提供系统、全面的教育和支持性护理干预[15]。
3.3 NPC 同步放化疗患者自评口腔黏膜炎受多种因素影响
3.3.1 发生远处转移的NPC 同步放化疗患者自评口腔黏膜炎越严重
本研究结果显示,是否发生远处转移是NPC 患者同步放化疗后口腔黏膜炎的影响因素(P=0.027),与陈晨等[16]研究结果一致。这是因为患者发生远处转移时,肿瘤体积、浸润深度及转移能力明显增加,淋巴结受累较严重,因此放疗所使用的剂量更高、涉及范围更广,患者发生口腔黏膜炎时间越早,程度越严重[16]。临床工作中对于远处转移的患者加强口腔黏膜炎的预防与干预,减轻患者痛苦。
3.3.2 放疗次数越多,患者口腔黏膜炎越严重
本研究结果证明放疗次数越多,患者口腔黏膜炎越严重。患者累计放疗剂量的增加已经被公认为放射性口腔黏膜炎的危险因素,放疗剂量增加,口腔黏膜炎分级逐渐提高[17]。当累积放射剂量为10~20 Gy 时,黏膜虽出现红斑,伴有轻至中度疼痛,但没有明显的溃疡性改变;而当累积辐射剂量≥50 Gy 会增加RTOM 的风险;累积辐射剂量为≥65 Gy 时,发生RTOM 的风险最高[18]。
3.3.3 患者积极度水平越高,口腔黏膜炎程度越低
本研究在国内首次证实患者积极度水平是口腔黏膜炎的保护因素,即患者自我管理水平越高,患者发生口腔黏膜炎的严重程度越低。患者获取疾病相关知识的主动性直接影响自我管理积极度。近年来,同伴支持提高患者自我管理水平的作用受到广泛关注,成为延续性护理干预的有效途径之一。在NPC 同期放化疗患者实行同伴支持是可能成为提高患者积极度水平的方法。医护人员应致力提高患者积极度水平,积极主动为患者提供治疗所需信息,通过增强心理社会支持,学会理解尊重患者的感受,减少患者内在调节资源损耗,在治疗的过程中增强患者对自身疾病管理的信心和健康管理的技能。
综上所述,NPC 同步放化疗后患者自评口腔黏膜炎情况有待改善,患者积极度水平越低,口腔黏膜炎程度越严重,需要重点关注是否远处转移、放疗次数、患者积极度水平对口腔黏膜炎的影响,NPC 同步放化疗后患者整体健康状况、口腔清洁舒适状况及进食种类均存在较大问题,临床工作中应着重改善。本研究为单中心横断面调查研究,且调查方式采用问卷星进行资料收集,不排除部分条目一致率高,可能存在一定的偏倚和误差,未来研究可进行质性访谈、多中心或纵向随访。

