自体动静脉内瘘患者应用导图穿刺的效果观察
黄华博 黄巍 黄明华
终末期肾脏病(end stage renal disease ESRD)是肾脏疾病不可逆的慢性疾病,血液透析是其主要治疗方法之一。KDOQI[1]指出,当ESRD 生存计划和整体治疗目标一致时,患者需要选择一个动静脉作为血管通路。而自体动静脉内瘘(autogenoue arteriovenous fistula,AVF)作为维持性血液透析患者的首选通路,直接影响患者生存质量、透析充分性及医疗费用。不恰当的穿刺方法直接影响AVF 的寿命及并发症发生率,其风险可达15%~20%,对ESRD 患者死亡率有直接或间接影响[2]。作者在维持性血液透析患者中应用导图对血管进行穿刺规划,效果较好,现报道如下。
1 资料与方法
1.1 临床资料 选取2022 年2 月至2022 年8 月本院首次以AVF 为血管通路的透析患者40 例。使用日本尼普洛150F 空心纤维透析器,血流透析机为瑞典金宝AK98。采用随机数字法分为对照组与观察组,每组各20 例。纳入标准:①患者知情同意,年龄18~80 岁;②符合成熟内瘘标准:内瘘血流量>500 mL/min;穿刺段静脉内径≥5 mm;距皮深度<6 mm,可穿刺长度5 cm;吻合口震颤良好[3];③规律性血液透析3 次/周;④凝血功能正常。排除标准:①合并严重心肺疾病;②不能配合治疗。观察组男11 例,女9 例;年龄(38.97±10.72)岁,其中合并高血压14 例、肾小球肾炎4 例、糖尿病2 例。对照组男9 例,女11 例;年龄(36.67±11.96)岁。合并高血压13 例、肾小球肾炎3 例、糖尿病4 例。两组患者一般资料比较差异无统计学意义(P>0.05)。
1.2 方法(1)对照组:每月定期对患者血管通路进行B 超检查,按传统方法进行穿刺:常规对内瘘进行听诊、视诊及触诊以判断内瘘功能是否良好,根据穿刺护士临床经验及患者反映情况选择穿刺点,尽可能采用绳梯穿刺。(2)观察组:建立以穿刺导图为核心的患者档案。实施方案:①建立患者基本病情档案,包括其姓名、性别、病案号、年龄、基础疾病、内瘘手术名称,手术简要谱图(吻合的动、静脉,吻合方式)等,并告知患者相关目的,签署知情同意书。②患者每月B 超检查,特别对内瘘吻合口直径、内瘘血流量、血管狭窄情况(是否存在、狭窄段)、血栓情况(是否存在、血栓大小)、血管走向、深浅度进行检查;③B 超引导下,在患者内瘘侧手臂皮肤上标记吻合口位置、血管走向、血管狭窄及血栓形成处;④在B 超协助定位下拟定穿刺计划,包括动、静脉穿刺点,穿刺方向,动脉穿刺点为3~5 处,分别用A1~A5表示;静脉穿刺点为3~5 处,分别用V1~V5 表示。穿刺顺序为V1、A1,以此类推循环;⑤建立穿刺导图:对已经完成标注的内瘘进行拍照,并彩色打印成1:0.5 比例大小的照片,就穿刺点位、方向及进针角度及穿刺过程中需要注意的问题进行说明;⑥建立患者内瘘穿刺计划书,内容包括穿刺日期、穿刺点位、穿刺护士及穿刺时体会(是否有阻力、硬结、角度)及穿刺过程遇到的问题及处理过程,此计划书存入患者档案中;⑦穿刺前由穿刺护士仔细阅读患者档案,掌握基本信息,物理听诊患者内瘘,按照导图计划进行穿刺,上机完毕及时记录在计划表内;⑧上机前评估与导图穿刺有冲突或穿刺失败时,可随时使用B 超仪下引导穿刺;⑨患者如需进行相关内瘘手术,需按照上述步骤重新评估内瘘建立档案;⑩透析过程中记录观察各项指数,发现问题及时处理。
1.3 观察指标(1)比较两组患者6 个月内穿刺成功率、出现内瘘穿刺并发症发生率。穿刺并发症包括:穿刺处硬结、渗血情况。6 个月内护士执行绳梯穿刺依从率。成功率标准:一次性穿刺成功,穿刺过程中不回针,透析过程中动、静脉压力正常。穿刺成功率=穿刺成功率次数/穿刺总次数×100%;绳梯穿刺依从率=绳梯穿刺次数/穿刺总次数×100%。(2)比较两组患者6 个月内出现内瘘并发症:局部血管明显扩张甚至隆起、内瘘堵塞、血栓形成发生情况。(3)比较两组患者6 个月内患者透析充分性达标率。采用Kt/V 值衡量透析充分性,测定频率为每月最后1 次透析监测,于透析前空针采集患者动脉端血液;透析结束后,关闭旁路透析液,调节泵速至100 mL/min,于15~30 s 内采集动脉端血液[4]。监测透析前后尿素氮(BUN)数值,根据公式[5]:spKt/V=-Ln(R-0.008×T)+(4.0-3.5×R)×UF/BW 计算,Kt/V>1.2 为达标。Kt/V 达标率=Kt/V 达标次数/监测Kt/V 总次数×100%。1.4 统计学方法 采用SPASS26.0 统计学软件。计量资料以()表示,两组比较采用独立样本t检验,计数资料以n(%)表示,两组间比较用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者执行绳梯穿刺依从率、穿刺成功率及相关穿刺并发症比较 见表1。

表1 两组穿刺成功率等指标比较
2.2 两组患者6 个月发生内瘘并发症情况比较 见表2。
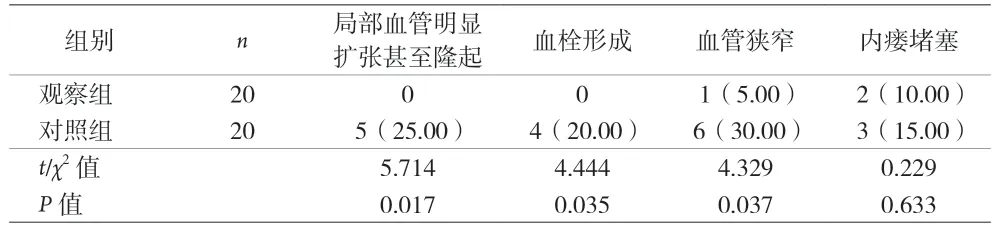
表2 两组患者并发症比较[n(%)]
2.3 两组患者6 个月内Kt/V 达标率比较 见表3。

表3 两组Kt/V达标率比较
3 讨论
动静脉内瘘是透析患者赖以生存的生命线,穿刺方法不当或穿刺失败易引发内瘘相关并发症。根据导图穿刺计划,使穿刺全局化、整体化,即使穿刺由多名护士完成,护理操作仍旧具有连续性[6]。即使穿刺失败,也可借助B 超进行绳梯穿刺,提高护士绳梯穿刺依从性。本资料结果显示,观察组护士绳梯穿刺依从率高于对照组(P<0.001)。通过定期检查、对有特殊情况的护理对象随时监测的工作模式,动态反应血管变化情况,同时将发现情况记录在册,使护士在穿刺时根据导图及患者档案了解内瘘走向、深浅情况及穿刺禁忌等情况,做到心中有数,穿刺时根据内瘘图片与患者实际手臂进行比对,避免盲目穿刺,提高穿刺成功率,减少穿刺时内瘘针反复回针导致内皮细胞受损及血管损伤概率,降低局部硬结发生;同时应用有计划的绳梯穿刺,使得穿刺点皮肤有充足愈合时间,减少穿刺点渗血。观察组穿刺成功率、穿刺处硬结及穿刺处渗血比较明显低于对照组(P<0.05)。
动静脉内瘘穿刺点的选择与内瘘的并发症发生率直接相关。绳梯穿刺是业内较为推荐的穿刺手法,但在穿刺过程中,由于各种原因,绳梯穿刺可能演变为局域性穿刺,造成局部皮肤变薄、在动脉血流冲击下导致血管重塑出现明显扩张甚至隆起[7]。本资料显示,观察组局部血管明显扩张甚至隆起、血栓形成及血管狭窄例数低于对照组(P<0.05)。原因分析可能为:导图根据内瘘情况动、静脉设定3~5 个等距离的穿刺点,每次按计划穿刺,当重复一个循环时,穿刺点针尖从上次的穿刺眼进入,即不能在原先的穿刺点周围进针,使整条血管扩张均匀,避免血管明显扩张甚至隆起;应用导图穿刺,使穿刺“可视化”,提高穿刺成功率,降低血管始动损伤及血管剪切应力变化等上游事件,从而使内瘘新生内膜等相关下游事件发生率下降[8],内瘘血栓及血管狭窄发生率得到改善。但本资料中两组患者内瘘堵塞比较无统计学意义(P>0.05),可能因研究时间短及样本量小有关。
目前评价透析患者充分性常用指标为Kt/V,并以此作为评估透析充分性的首选方法。透析充分与否,直接影响患者生活质量、住院率、生存率及死亡率。英国肾脏协会及美国肾脏基金会(K/DOQI)建议Kt/V 最小值为1.2[9-10]。本资料显示,对照组Kt/V 80 次达标(66.67%);观察组Kt/V 110 次达标(91.67%),两组患者比较差异有统计学意义(P<0.001)。究其原因可能为:日常护士穿刺时仅凭借临床经验选择穿刺点位,透析途中可能达不到理想血流量影响透析充分性。本研究医师根据结合患者术式的差异,仪器检查患者内瘘血流量、判断管腔狭窄情况及血栓形成位置,制定个性化的穿刺计划,选择适合穿刺点,把握穿刺间距,在透析过程中,减少血流逆向流动,既能获得满意血流量又可减少血液再循环,提高Kt/V 合格率[11]。
综上所述,对内瘘血管进行合理规划及监测,是保证患者AVF 通畅的重要方法,导图穿刺应用于AVF 患者中可以提高穿刺成功率,降低内瘘并发症,减少医源性损伤,具有一定应用价值。

