3D打印钛合金在口腔颌面部术后骨缺损修复中的应用进展
张彤媚 严颖彬 罗 睿 李瑞欣 刘 浩
口腔颌面部手术切除后形成的骨缺损,很难自行修复,如不使用其他手段进行修复,将对患者术后的生存质量造成极大的困扰。目前,在临床上血管化骨皮瓣移植是修复颌面骨缺损的金标准,但因取骨量有限、开辟第二术区、供区疼痛、出血、塑性困难等缺点而受到限制[1]。因此,人们开始使用植入体修复颌骨缺损,钛合金因具有力学性能佳、耐腐蚀性强、生物相容性佳、重量轻、无磁无毒等优点[2],成为骨科以及口腔颌面外科应用最广泛的生物材料之一[3,4]。但钛合金由于自身性能以及传统加工工艺的限制,仍然存在一定的不足。首先,传统方法制备的医用钛金属生物活性不佳,无法完成良好的骨整合[5];其次,钛合金的摩擦系数较大,耐磨性能差,因而在植入状态下比不锈钢和钴基合金更易遭受磨损的破坏[6];最重要的是远高于骨组织的弹性模量会产生明显的应力遮挡,长期植入后易导致骨组织因受力减少而发生骨质疏松和内植物松动[7];并且由于颌面部肌肉及骨骼的个体差异化较大,因此通用化、标准化的成品钛板,常常与患者颌骨的曲面形态匹配不佳导致力学相容性不好,总体失败率较高[8]。因此,如何同时兼顾钛合金的力学性能和生物相容性目前仍是一大难题。
近年来,3D 打印技术(又称增材制造技术)迅猛发展[9],其具有仿真度高、个性化按需打印等优点,现已成为新的研究热点。不同于传统铸造方法,3D打印可以精确的控制钛合金支架的形状、孔隙率、孔径,并在术前利用患者计算机断层扫描图像(computerized tomography,CT)构建患者颌骨的3D模型,对模型进行评估和手术模拟,根据骨缺损形状个性化打印植入体,从而优化手术流程,减低术后并发症。现介绍3D 打印钛合金修复体在口腔颌面部术后骨缺损修复中的应用现状、不足及改善方法,以期为修复口腔颌面部术后骨缺损提供参考。
一、应用现状
1.植入部位
近年来,有关3D打印的个性化颅颌面重建植入物的报道越来越多。以前的大多数研究都集中在颅骨[10],现在有关于下颌骨以及面中部骨缺损(包括眶底,上颌骨和牙槽骨,颧骨)的报道越来越多。
2.术前计划
可以采用CT 数据获取患者的解剖信息。二维CT 数据以数字成像和医学通信(digital imaging and communications in Medicine,DICOM)格式保存。DICOM 格式的CT 数据被导入图像处理软件(如Mimics、3D Systems D2P、Simpleware ScanIP、Vitrea 等),转化为STL 格式的文件。然后利用计算机辅助设计(computer - aided design,CAD)软件(如3D Systems、Geomagic、Freeform、Materialise 3-Matic 等)进行3D 建模,设计植入体以及切割导向器的3D 建模文件,并将其导入3D 打印系统中,进行打印。同时还可以使用手术计划模拟软件(如Materialise CMF、ProPlan、3D Systems VSP、CMF、KLS Martin IPS CMF、 MedCAD AccuPlan、OsteoMed Digital、Surgical Planning)来模拟/评估植入物放置和手术治疗方案[3]。
3.打印技术
选择性激光熔化(selective laser melting,SLM)和电子束熔融(electron beam machining,EBM)是目前最常用于金属粉末成型的3D 打印技术。SLM 技术是使用粉末金属、辐射加热器和计算机控制的激光器逐层递增地构建物体的。打印时,放置具有精确厚度(通常为0.1 mm)的固定粉末层,然后根据CAD 文件引导和编程高功率激光器以熔化金属粉末。通过这种方式,对象在层中逐步构建,直到过程完成[11]。EBM 和SLM 的主要区别在于,EBM 使用电子束熔化钛粉,而SLM 使用激光束。电子束熔深大,导致每层厚度大,粉末粉径大,使其成形效率较高,但精度较低,常需表面处理,而SLM 技术制造件有更好的表面质量和结构细微特征。SLM技术可以完全熔化金属粉末,得到全致密结构,表面成形精度可达30~60 μm,尺寸精度可达±0.1 mm[12]。SLM 在惰性气体下融化成型,而EBM 为了维持电子束的强度,必须在高真空下工作,因此可以防止某些具有高反应性的金属或合金与空气中的氧气或其他化学物质接触产生杂质,确保3D 打印产品的完整性[13]。同时EBM 在控制零件残余应力方面好于SLM,因此零件变形和应力开裂的情况会更少一些。
4.伦理及临床应用审批
随着3D打印钛合金植入物的发展,它也带来了新的安全方面的伦理问题。当对3D 打印钛合金植入物进行人体试验时,除了知情同意、利益、风险分析等常规环节外,需要做更多考虑的主要是植入物长期影响的不确定性以及出现问题时的责任。根据国家药品监督管理局医疗器械技术审评中心2022年颁布的高强韧性纯钛骨科内固定植入物注册审查指导原则[14],3D 打印的钛合金植入物需经过各项性能研究:物理及机械性能(如材料的拉伸、压缩、弯曲、各向异性、疲劳性能和强度等)。化学/材料表征研究(如元素含量、晶粒尺寸等)、生物安全性、磨损性、耐腐蚀性、灭菌性能,以及动物实验验证后方可进行临床审批。
5.应用方式
(1)下颌骨缺损
①个性化定制重建钛板
术中徒手弯制或术前预弯制钢板修复颌骨缺损耗时且精度有限,术后效果很大程度上依赖外科医生的技巧和手术的复杂程度。临床上常因钢板弯曲角度与颌骨轮廓匹配不佳而导致术后骨愈合不良,最终导致钢板暴露[15]。随着3D 打印技术的发展,术者可以通过对患者进行虚拟手术计划(virtual planning,VP)设计并打印个性化重建钛板,它能完美的适配骨缺损部位的轮廓,达到较好的骨整合效果。对142例采用预弯/预成型钛板和定制个性化钛板联合腓骨皮瓣重建下颌骨缺损的患者进行比较时,作者发现个性化3D打印钛板组的并发症发生率较低,再次手术的概率较小[16]。
打印个性化重建钛板之前,要根据患者的CT数据,进行VP[17],该技术通过分析截骨部位及供体移植物的三维数据,来达到重建最佳的几何结构、优化植入物与骨接触,保留游离皮瓣的血液供应的目的。VP 过程中,一般使用健康的对侧骨创建修复模型,该模型除了可以帮助完成钛合金植入物的个性化定制外,还可以设计并3D打印切割导向器。切割导向器一般使用生物相容性材料制成,用于指导术中肿瘤切除以及移植骨的获取,在指导截骨角度的同时,还可以保护周围软组织以及某些特殊结构(如下牙槽神经[18])。手术中,导向器可以固定在颌骨上(图1),以协助暴露术区,从而帮助术者完整切除肿瘤以及对齐供体组织的截骨线[19,20],也可以固定在供体区[20],设计移植物形状和截骨线,从而精准的切取移植物。

图1[19] 手术装置的虚拟设计
与预弯钛板相比,使用定制设计的钛板减少了术中时间和缺血时间[19],这可能是因为将切割导向器临时固定到骨上的螺钉孔可以作为钛板固定孔发挥双重作用,并且由于植入物与颌骨的优化对齐,创建了更高效的操作流程。同时,与传统手术相比,VP 指导的个性化钛板的重建效果能使植入物与原始下颌骨更加匹配,有文献报道术后12 个月,重建下颌骨下缘相对于天然下颌骨的矢状面上观察到的位移有5.26 mm,在冠状面仅有3.87 mm的后缩[19]。
②个性化定制微型钛板
3D 打印的个性化微型钛板在修复颌面部骨缺损时也需要VP 的指导。2022 年Kreutzer 等人[20]在腓骨切割导向器和下颌骨打孔导向器的指导下(图2),利用3D 打印的4 孔微型钛板和2.0 mm 非锁定螺钉(螺钉长度7 mm)对腓骨肌皮瓣的每个节段进行固定,术后骨愈合良好,无钛钉或钛板暴露,且术后通过二期牙列重建恢复了患者的咬合功能。Du等人[21]开发了一种系统的3D 打印微型钛板联合骨瓣修复颅颌面缺损的方法,他们通过Solidworks开发了一种便于外科医生操作的模组,并使用有限元分析(finite element analysis,FEA)来优化设计,同时对钛合金支架进行表面处理,促进植入体与骨界面的骨整合,成功地进行了41 例手术,同样缩短了手术时间,降低了术后并发症的发生率。
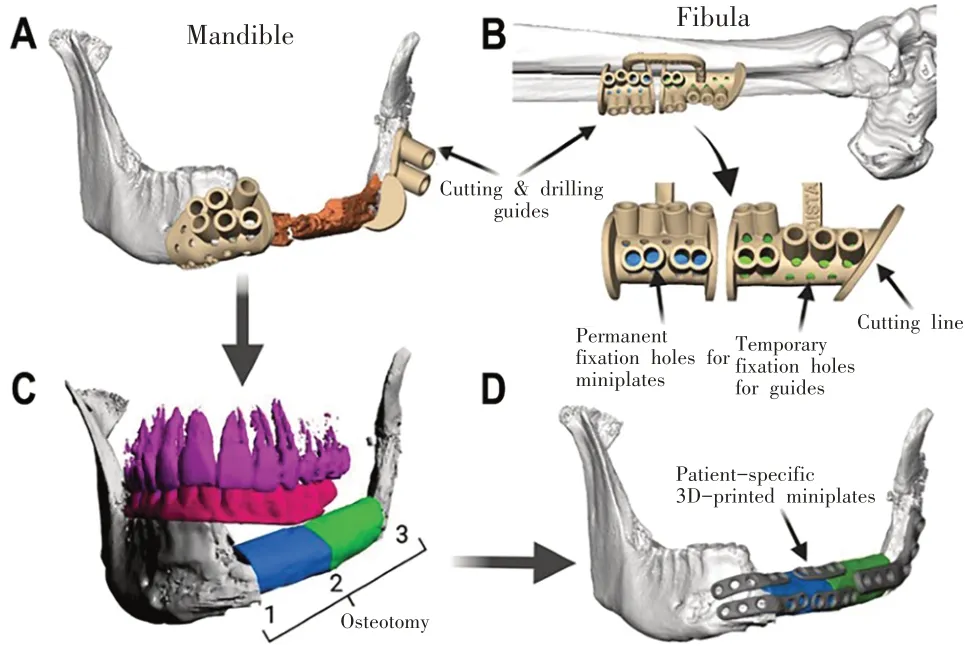
图2[20] A-B:在下颌骨缺损处(橙色)和腓骨(绿色和蓝色)放置切割和钻孔导向器,导轨包括用于临时导轨固定的孔以及用于微型钛板固定的孔;C:上颌牙列的可视化(紫色)和下牙列的牙齿设置(粉色),用于规划牙种植体插入,1、2和3为截骨线;D:个性化 3D打印微型板的最终重建结果

图3 A[24]:腓骨骨肌皮瓣和钛网植入物重建下颌骨缺损;B-C[25]:个性化钛合金托盘填充了自体髂骨移植物,修复下颌骨缺损
目前尚缺乏比较下颌骨重建板和微型钛板区别的前瞻性随机对照研究,但有的文章认为,微型钛板固定后,骨不连频率似乎较低[22]。固定技术之间的差异可能由不同的生物力学原理来解释,经过体外生物力学分析[23],有学者认为微型钛板固定比传统和个性化3D打印重建钛板固定,允许更多的节段间微移动。然而,在使用游离皮瓣修复下颌骨缺损的情况下,这一假设的体内证据仍然缺乏。
③为移植物制造空间支架
通过3D打印为骨移植物制造空间支架,可以将骨移植物保持在适当位置,直到其与宿主骨发生整合。2012 年,Hou 等人[24]利用3D 打印的钛网作为空间支架,以腓骨肌皮瓣为骨移植物重建了15 例患者的下颌骨。Singare 等人[25]利用3D 打印方法设计了一种个性化钛合金托盘,其内填充了自体髂骨移植物,以松质骨颗粒作为基底,髂骨皮质骨结合两侧骨断端作为个性化托盘的“盖子”,完成了下颌骨的重建,该作者认为填充松质骨的钛托盘技术减少了自体骨采集量,还允许在术前进行植入物放置测试,使植入物能够准确定位。
(2)面中部缺损
广泛切除肿瘤后的面中部重建通常延伸到眼眶及牙槽骨的区域,内侧可累及到鼻骨。Brown[26]将面中部缺损分为Ⅰ-Ⅳ类,Brown 还进一步指出,单一的皮瓣手术无法重建较大的Ⅲ类缺损,这种缺损需要骨皮瓣联合植入物治疗。许多学者认为[27~29],关于复杂的面中部缺损,只有在CAD 技术的帮助下,才能获得恢复面中部对称性和预防眼球内陷的手术效果。
在上颌Ⅲ类缺损的修复过程中。骨移植物的轻微错位不仅会导致美学不佳,而且还会导致患者的功能损伤,如眼球内陷、眼睑外翻、复视或眼球运动异常等。同时,骨移植物还应在假体的理想位置并提供足够的骨体积,以实现二期的牙列重建。Mertens 等[30](图4)在VP 和术中手术导航的指导下,以患者健全对侧数据创建了修复模型,将用于支撑面中部的钛植入体和用于重建眶底的钛网分开设计,联合肩胛骨皮瓣重建了上颌Ⅲ类缺损,使钛植入物近乎接近原始形状地替换了颧骨、牙槽骨和眶壁,并在后期完成了牙列重建,恢复了患者的咀嚼功能。

图4[30] 个性化专用钛植入物重建上颌骨Ⅲ类缺损
颧颌支托修复对上颌Ⅲ类缺损的重建非常重要。有学者[31]认为如果使用髂骨或肩胛骨瓣重建Ⅲ类缺损,则可以使用成品钛网修复眶底。如果用腓骨重建上颌牙槽骨,成品钛网不够坚固,无法恢复颧颌支托,因此他们使用厚1 mm 的个性化3D 打印钛网,可以在恢复轮廓的同时恢复颧颌支托,并可用于固定腓骨瓣。
因此,对于肿瘤切除引起的面中部缺损,从美学和功能方面来说,个性化钛修复体可以作为上颌骨重建的良好选择。
二、不足之处及钛合金自身优化方法
1.不足之处
力学相容性不佳及生物活性不足是导致钛合金植入失败的主要原因。首先,钛合金植入体常因其设计不合理、植入体与下颌骨断端骨组织的生物力学不匹配等原因导致修复体失败,故而无法在临床上广泛推广[32]。其次,对于个性化钛合金修复体的数字化设计没有一个标准的使其结构符合修复体生物力学要求的工作流程,从而导致修复体与下颌骨固有的应力分布不同,尤其在延伸及固定部分附近会出现应力集中[33]。由于应力过分集中而引起修复体的断裂、螺钉松动、植入物周围发生骨吸收等是下颌骨修复重建手术失败常见原因。再次,由于钛合金的生物惰性,缺乏成骨能力及成血管能力。因此,单纯钛植入体的骨整合能力不佳。
2.钛合金自身优化方法
(1)多孔结构
多孔钛合金可以降低弹性系数并模拟自然骨的强度,从而防止应力遮挡[7],而且其微孔结构有利于新生骨长入,使其形成牢固的机械锁结,极大提高了植入物的长期稳定性。目前已有多位学者将3D 打印多孔钛合金的植入物应用于下颌骨重建中[34~36],但涉及的病例均较少,术后观察的时间也较短,仅有一例患者的术后观察时间达到了4 年[34]。同时,多孔参数对多孔钛合金支架的力学性能及生物相容性影响尚在研究之中,这些参数包括:多孔支架的几何形状、孔径、孔结构、孔隙率、互连性、孔隙方向和曲折度等多项因素。
例如,多孔钛金属支架的弹性模量可通过调整孔隙率进行调整[37],低孔隙率金属支架的弹性模量较高,由于应力遮挡作用,可能导致支架周围骨的松动和溶解。增加孔隙率和孔隙连通性可以促进细胞在支架内的渗透和迁移以及毛细血管的形成,从而更有利于细胞的迁移和分化[38]。然而,随着孔隙率的增加,支架的抗压强度呈指数下降,在反复的小应力刺激下,支架更容易破裂。同样,孔径对支架的影响也有争议。小孔有利于细胞黏附和分化,但过小的孔隙也会阻碍营养物质的运输,阻碍毛细血管的生长,而大的孔隙虽有利于细胞和间质液体的渗透和渗透,但过大的孔隙中骨组织的生长速度较慢[39]。
但有学者认为,多孔与实心结构各有优缺点,多孔支架在生物力学方面更有优势,但多孔支架与周围组织的摩擦系数很高,如果有再次手术的可能,最好是制作实心结构,否则取出困难较大[40],而且该学者还认为由于多孔支架在插入时会对软组织造成较大损伤,因此可用实心结构进行美学修复。
(2)表面改性
许多研究试图通过表面改性(物理及化学改性)和添加生长因子的方法来改善钛支架的成骨效果。较为常见的物理表面改性主要包括喷砂酸蚀、激光处理、电解蚀刻、物理气相沉积、离子注入、表面陶瓷化等。如Wild 等研究了三种表面:未经处理,喷砂处理和使用酸蚀刻的喷砂处理,发现喷砂处理及酸蚀刻处理,能够显著增加骨结合的强度[41]。Klos[42]等人利用飞秒激光制备了两种纳米结构-波纹结构和尖锥结构与微纳复合结构进行了对比研究,发现该技术能增加表面的润湿性及蛋白吸附能力,并诱使干细胞收到基于形状的机械约束,从而促进成骨分化。化学改性主要包括酸碱处理、阳极氧化、溶胶凝胶、化学气相沉积等制造表面涂层的方法。如:Brie 等[43]使用sol-gel 工艺在多孔钛合金植入物上形成生物陶瓷涂层(Ca P),EX等[44]在多孔钛支架的表面进行介孔生物活性玻璃(MBGS)涂层并进行热处理等等,均可以有效地提高多孔钛支架的表面的成骨性能。通过将生长因子等物质固定在钛合金表面,可以达到诱导细胞定向分化的目的,如RYU等[45]通过在钛植物表面添内加了rhBMP-2,增强了植入物的成骨能力。Zhao 等人[46]将3D 打印钛植体与白细胞介素4 结合,调节了巨噬细胞极化,促进了骨再生和血管生成。
三、总结和展望
在颌面外科术后骨缺损领域,3D 打印可以减少术中时间和血管缺血时间,大量数据表明对患者整体预后有积极影响。期望在未来,①随着内部软件和工作流程的开发,改良植体设计与临床操作的流程,降低费用和时间成本的同时,进一步完善临床上的效果,使完美重建成为现实。②尝试使用骨以及血管更易长入的微观及表面结构,并使其生物力学特性与人体骨骼相近,并期望能研究多孔结构各项参数,如孔径、孔结构、孔隙率等的最佳组合。

