口腔颌面部间隙感染的临床特征及预后影响因素分析
韩静欣 林道志 石中文 黄谢山 吴 江
口腔颌面部间隙感染是口腔颌面部常见的疾病之一,主要是颜面、颌周及口咽区软组织感染引起的疾病[1]。患者主要临床表现为局部红、肿、热、痛及言语不清、吞咽困难等症状,口腔颌面部间隙感染发病急、进展快,若治疗不及时,可引起肺炎、脑脓肿、败血症等严重并发症,严重时可致患者死亡[2,3]。近年来口腔颌面部间隙感染的患病率呈升高趋势,并趋于年轻化,表现出耐药菌感染增多,并发症及感染增多等[4],分析患者预后情况及可能的影响因素,并给予个体化治疗,对于改善患者预后具有重要意义[5]。本研究通过分析213 例口腔颌面部间隙感染患者临床资料,探讨影响感染预后可能的危险因素,为口腔颌面部间隙感染的治疗提供参考。
资料与方法
1.一般资料
本研究经过海口市人民医院伦理委员会批准,患者知情并同意。选择2020 年6 月~2023 年1 月在海口市人民医院住院治疗的213 例口腔颌面部间隙感染患者作为观察对象,其中男137 例,女76 例,年龄35~73岁,平均年龄(52.33±12.31)岁。纳入标准:①符合《口腔颌面部间隙感染诊疗专家共识》中相关诊断[6];②均经过影像学检查(MRI、CT、B 超等);③患者临床资料完整。排除标准:①自身免疫系统疾病、肿瘤或肝肾功能障碍者;②沟通交流障碍或精神疾病者。
2.研究方法
(1)病原菌分离:无菌条件下,穿刺抽取1~2 mL感染部位脓液,采用全自动病原菌鉴定仪对分泌物分离并鉴定病原菌。
(2)实验室检查资料收集:收集患者年龄、性别、体质量指数(BMI)、病程、住院时间、合并疾病史(糖尿病)、感染部位、感染来源、累及间隙、病原菌、是否贫血与切开引流等一般资料,记录入院时实验室检查包括白细胞计数(WBC)、中性粒细胞计数(Neu)、血清C反应蛋白(CRP)、白蛋白(ALB)。
(3)预后:记录患者住院期间预后情况,若患者治疗期间病情加重,出现并发症情况(肺炎、胸腔积液、心包炎、呼吸梗阻、颅内感染、脓毒血症等)及死亡则为预后不良,反之则为预后良好。
3.统计学分析
采用SPSS 25.0 软件进行统计分析,符合正态分布的连续变量用(χ±s)表示,组间比较采用t检验;计数资料用n(%)表示,组间比较行χ2检验,多因素Logistic 回归分析影响口腔颌面部间隙感染患者不良预后的危险因素;检验水准α=0.05。
结果
1.患者临床特征
213 例患者主要感染部位在下颌下间隙、眶下间隙、嚼肌间隙与颊间隙,其中下颌下间隙感染率最高,为34.74%(74/213),其次为眶下间隙感染,感染率为21.13%(45/213);感染来源主要为牙源性感染,其次为腺源性感染,见表1。
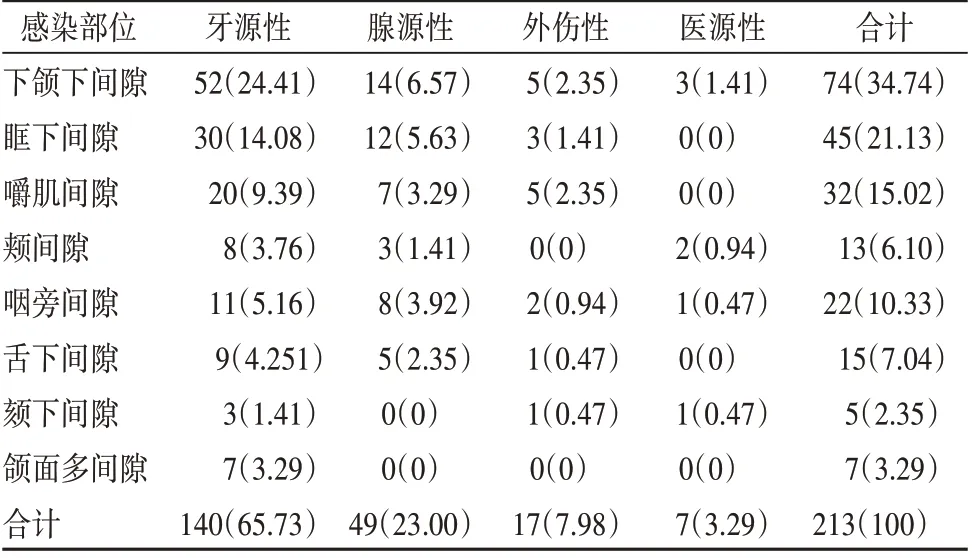
表1 患者临床特征
2.患者病原菌分布情况
213例患者中有197例培养出病原菌,共培养出病原菌204 株,其中革兰氏阳性菌118 株(57.84%),主要以金黄色葡萄球菌与溶血链球菌为主;革兰氏阴性菌86 株(42.16%),主要以大肠埃希菌和铜绿假单胞菌为主,见表2。
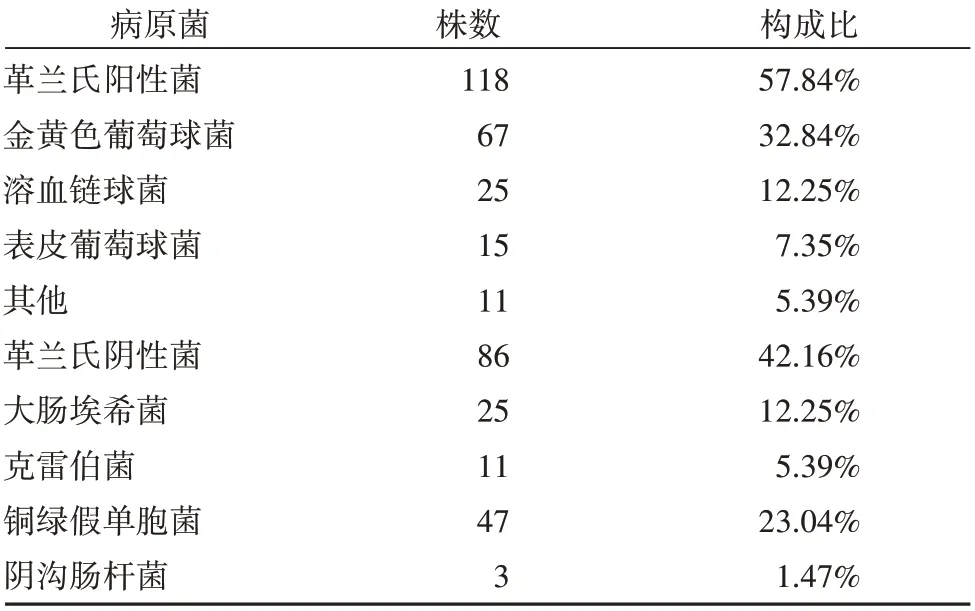
表2 患者病原菌分布情况
3.预后情况及一般资料比较
213 例患者,发生预后不良47 例(呼吸梗阻13例,肺炎12例,心包炎3例,脓毒症4例,胸腔积液13例,2 例死亡),发生率为22.07%。与预后良好组比较,预后不良组年龄≥60 岁、合并糖尿病患者比例、病程、住院时间、累及多间隙、多重致病菌感染患者比例及血清CRP、WBC、Neu 水平显著升高(P<0.05),见表3。
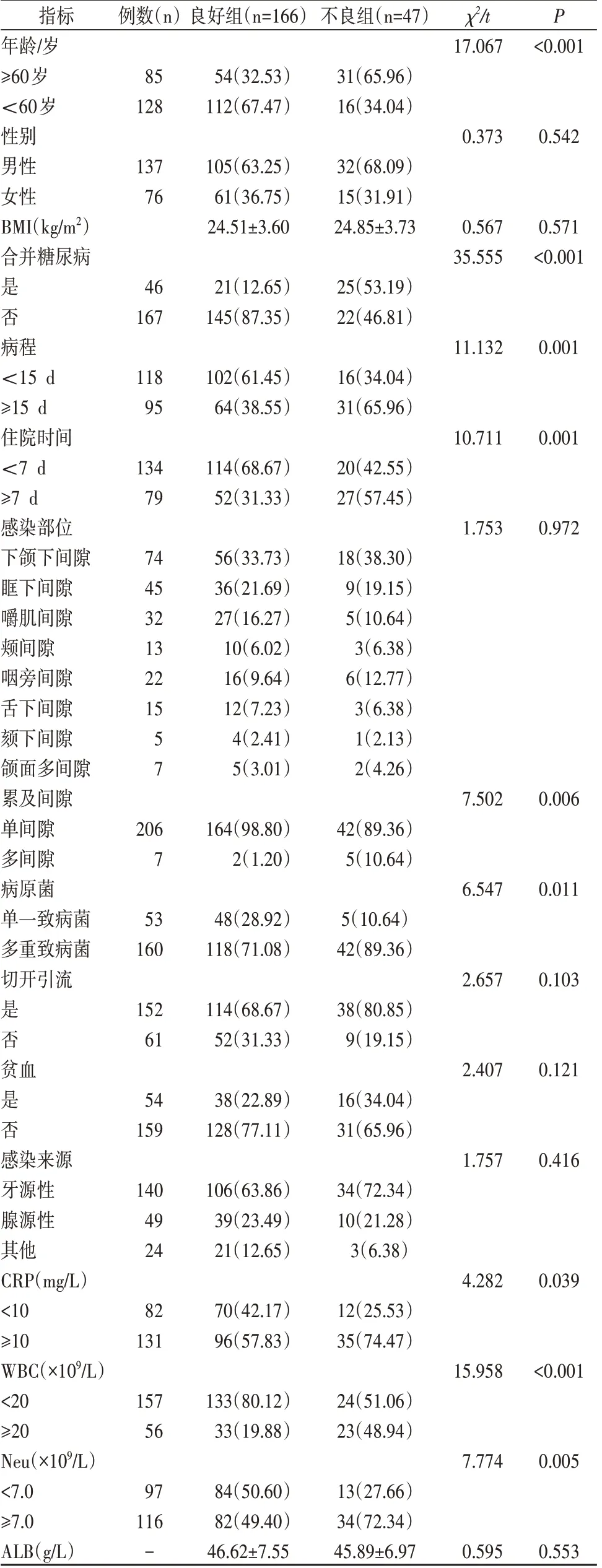
表3 预后良好与预后不良患者一般资料比较
4.影响口腔颌面部间隙感染患者预后的多因素分析
以口腔颌面部间隙感染患者是否发生预后不良为因变量(赋值是=1,否=0),将表3中P<0.05的年龄(≥60 岁=1,<60 岁=0)、合并糖尿病(是=1,否=0)、病程(≥15d=1,<15d=0)、住院时间(≥7d=1,<7d=0)、累及间隙(多间隙=1,单间隙=0)、病原菌(多重致病菌=1,单一致病菌=0)及血清CRP(≥10 mg/L=1,<10 mg/L=0)、WBC(≥20×109/L=1,<20×109/L=0)、Neu(≥20×109/L=1,<20×109/L=0)作为自变量,进行多因素Logistic 回归分析,结果显示,年龄、合并糖尿病、病程、累及多间隙、多重致病菌感染是口腔颌面部间隙感染患者预后影响因素(P<0.05),见表4。

表4 影响口腔颌面部间隙感染患者预后的多因素Logistic回归分析
讨论
口腔颌面部间隙感染是外科感染中常见的疾病,可由牙源性和腺源性等多种因素引起,由于口腔颌面部特殊的解剖结构,患者感染后病情进展迅速,引起多间隙感染,导致治疗难度增加,若治疗不当可造成严重的并发症[7,8]。随着抗菌药物的广泛应用,耐药性问题增加治疗难度,因此了解口腔颌面部间隙感染的临床特征及预后影响因素,可为临床治疗提供参考[9~11]。
研究显示,颌面部间隙感染以混合菌感染为主,在早期以需氧菌群占主导地位,主要为链球菌以及金黄色葡萄球菌[12,13]。本研究显示,213例患者中有197 例培养出病原菌,共培养出病原菌204 株,主要以革兰氏阳性菌为主,主要为金黄色葡萄球菌与溶血链球菌,与陶峰[14]以往报道结果类似,提示临床可参考本研究结果,选择合适的具有针对性的治疗药物,防止抗生素滥用等情况发生。
研究显示,口腔颌面部间隙感染患者发生预后不良的发生率为5.78%~26.90%,发生率较高[15]。本研究中预后不良发生率为22.07%,提示口腔颌面部间隙感染发生预后不良的风险较高,应当给予重视。另有2 例患者死亡,可能与患者严重感染有关。据报道显示,年龄增长、吸烟、糖尿病、致病牙和多个感染间隙的发生与口腔颌面部间隙感染患者较长的住院时间相关[16]。本研究显示,年龄、合并糖尿病、病程、累及多间隙、多重致病菌感染是口腔颌面部间隙感染患者预后的影响因素。年龄越大的患者,生理机能明显下降,免疫功能下降,易出现严重并发症,增加治疗难度,影响患者预后[17,18]。患者病程越长,病情越严重,治疗难度增加,影响患者预后。合并糖尿病的口腔颌面部间隙感染患者并发症更多,病情更严重,主要是由于高血糖为细菌生长提供良好的生长环境,高血糖还可增加代谢紊乱,降低机体免疫力,增加感染机会[19,20]。多间隙感染表明感染侵及的范围大,患者病情严重,多重致病菌感染可能加大治疗难度,影响患者预后[21]。
综上所述,口腔颌面部间隙感染主要发生于下颌下间隙,以牙源性感染为主,主要为革兰氏阳性病原菌感染,患者预后主要受年龄、合并糖尿病、病程、累及间隙、多重致病菌感染等因素的影响。本研究不足之处在于仅选择本院病例进行研究,后续将扩大样本量,开展多中心研究。

