老年二次脆性骨折风险自评预测模型建立及临床应用价值
李克鹏,孟令辰,谷同同,崔 阳
(保定市第二中心医院,河北 保定 072750)
骨质疏松症是一种进行性、全身性的骨骼疾病,其特征是骨量低、骨脆性增加和易发生骨折[1]。2018年国家卫生健康委员会首次基于社区人群进行了大规模多中心中国居民骨质疏松症流行病学调查,结果显示65岁以上人群骨质疏松症患病率达到32.0%[2]。骨质疏松症对于健康的最大危害是骨质疏松性骨折。骨折后患者的病死率显著增高。年龄越大,死亡风险越高。骨折后患者即使存活,也常遗留慢性疼痛和残疾等问题,严重影响患者生活质量[3]。脆性骨折风险评估是防治骨质疏松症的关键。以骨折风险评估量表(FRAX)为代表的脆性骨折风险的评估工具已经广泛用于临床决策[4]。它比单独的骨密度 (Bone mineral density,BMD) 测量可以更有效地识别骨折高风险患者,但其适用于没有发生过骨折的骨质疏松人群,对临床上已发生了脆性骨折的患者意义不大[5]。临床存在用于识别即将发生骨折风险患者的预测模型需求。具有骨质疏松性骨折病史的患者后续骨折的风险显著增加[6]。在初次骨折后的第一年内发生骨折的风险最高[7]。因此,寻找一种更好的二次脆性骨折预测方法至关重要。本研究旨在建立一种基于人口统计学特征的预测模型,可以简单快捷地鉴别二次骨折的高危人群,不管是医务工作者还是患者自身都可以进行评估,并指导其进行针对性预防。
1 对象与方法
1.1 研究对象 自2015年1月至2021年3月,保定市第二中心医院骨科共有376例患者被诊断为骨质疏松性椎体压缩骨折并接受了椎体后凸成形术治疗。排除了11例不符合纳入标准或符合任何排除标准的患者,研究共纳入了365例患者。对纳入的患者资料进行回顾性分析,本研究经保定市第二中心医院伦理委员会批准。病例纳入标准:病历资料完整;脊柱力线基本正常;单节段椎体骨折;接受椎体后凸成形术治疗,术后24 h内正常下地行走;均为低能量损伤导致骨折,主要为摔倒或搬重物,术后至少随访12个月,年龄≥60岁。排除标准:存在脊柱后凸或脊柱侧弯;病理性椎体骨折;因疼痛或其他并发症卧床时间延长,大于术后24 h,患者与家属表述不清,不能满足电话随访信息采集需要者。根据是否发生二次骨折将患者分为骨折组及对照组。
1.2 围手术期管理 手术采用俯卧位,术前用1%利多卡因进行局部麻醉。为了采用经椎弓根入路进行穿刺, C型臂进行双平面透视确定套筒位置,首先应用气囊进行撑开,注入聚甲基丙烯酸甲酯骨水泥。术后,患者保持俯卧位18 min。术后常规抗骨质疏松治疗,术后第2天下地行走。
1.3 数据采集 两名研究人员独立地从医院电子病历中提取患者信息,主要包括年龄、性别、合并症(高血压、糖尿病、脑血栓后遗症、心脏病,消化系统疾病、呼吸道疾病、泌尿系统疾病等),对患者进行电话随访,随访内容包括患者的身高、体重、是否吸烟饮酒、是否与子女同住、生活能否自理(包括自我卫生及简单家务)、行走是否需要拐杖,抗骨质疏松药物治疗(包括钙剂+VD3+鲑鱼降钙素/阿仑膦酸钠/特立帕泰),首次骨折后至少1年随访期内是否进行过骨密度检查(双能X射线吸收法),首次骨折后至少1年随访期内是否发生再次骨折。然后,将这些数据导出到 Excel工作表(Office 2016 版)中,用于统计描述和分析。将连续变量转变为分类变量:年龄划分为≥80岁及<80岁两组,按体重指数(BMI)划分为BMI≤25 kg/m2;BMI>25 kg/m2两组。当前吸烟或饮酒定义为患者在初次骨折后12个月内自我报告的吸烟或饮酒情况。
1.4 统计学方法 使用Rx 64 4.1.3统计学软件进行统计分析。所有变量均转变为计数资料,一般资料比较中应用χ2检验对骨折组与对照组进行初步分析。进一步采用LASSO回归筛选自变量,排除共线性,将LASSO回归模型中系数不为零的变量纳入多因素Logistic回归分析,将P<0.05的变量作为预测因子纳入预测模型,并计算各预测因子的OR值和相应的95%可信区间,绘制校准曲线对预测模型的校准度进行评估;应用C指数量化模型的预测准确性,并绘制受试者工作特征(ROC)曲线,计算曲线下面积(AUC)。最后绘制决策曲线,量化不同阈值概率下的净收益,评估二次骨折预测的临床有用性。
2 结 果
2.1 骨折组及对照组一般资料比较 共纳入365例患者,年龄60~93岁,平均(74.7±8.8)岁;男97例,女268例。1年随访期内共139例(38.1%)患者发生二次骨折,其中87例(62.6%)患者为椎体压缩性骨折,29例(20.9%)患者为髋部骨折,23例(16.5%)患者为上肢骨折(包括桡骨远端/肱骨近端骨折)。仅有74例(20.3%)患者于术后进行了规律抗骨质疏松药物治疗。根据是否发生二次骨折将患者分为骨折组及对照组,两组患者年龄、性别、BMI、拄拐、自理能力、心脏疾病、消化道疾病、膝关节炎、抗骨质疏松治疗、骨密度等的一般资料比较具有统计学差异(均P<0.05)。见表1。
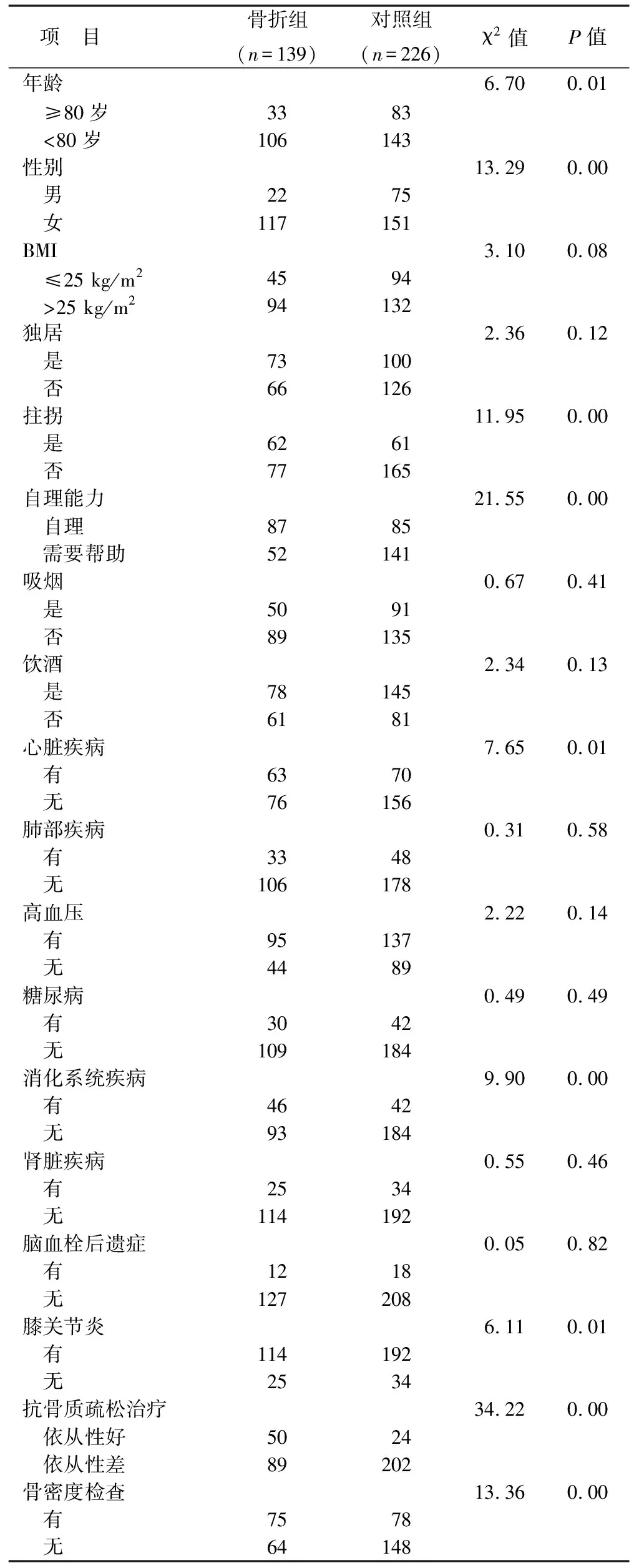
表1 骨折组及对照组一般资料比较(例)
2.2 LASSO回归模型变量筛选结果 18个自变量中有9项在LASSO回归模型中系数不为零,纳入Logistic回归方程,包括年龄、性别、独居、自理能力、心脏疾病、消化道疾病、膝关节炎、抗骨质疏松治疗、骨密度等。
2.3 二次脆性骨折风险预测模型的构建 Logistic回归模型最终纳入了5个自变量(均P<0.05),包括性别、自理能力、心脏疾病、消化系统疾病、抗骨质疏松治疗,见表2(图1)。
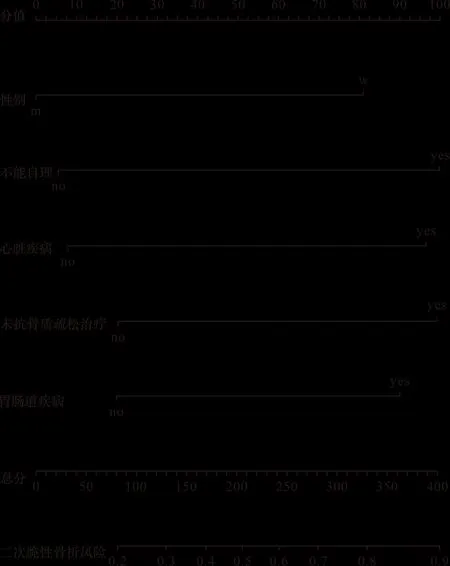
图1 二次脆性骨折预测模型列线图
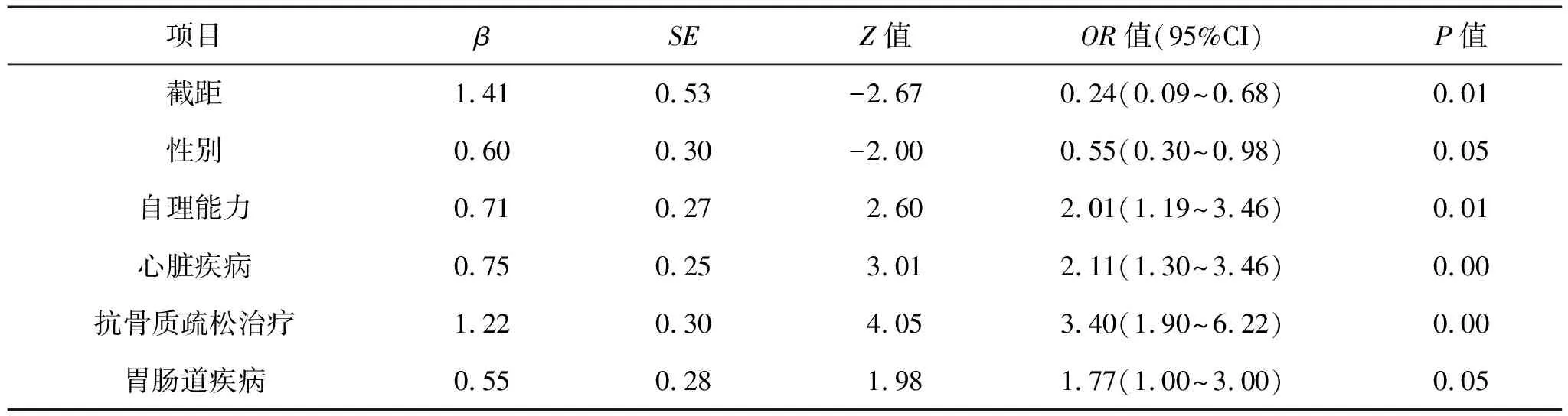
表2 二次脆性骨折预测因素
2.4 二次脆性骨折列线图预测效能的验证 二次脆性骨折列线图校准曲线显示出良好的一致性(图2),模型的C指数为0.75(95%CI:0.69~0.80),列线图具有很好的区分度。ROC显示AUC为0.75,与模型C指数相吻合(图3)。
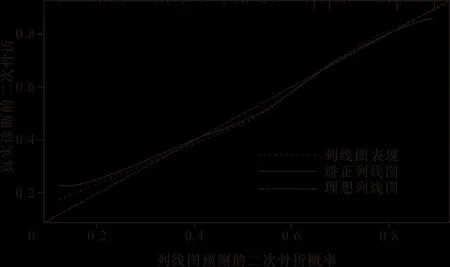
注:斜线虚线代表了理想模型的完美预测曲线,实线代表列线图的表现,更接近对角虚线的列线图代表更好的预测能力

图3 预测模型的AUC显示与C指数吻合(0.75)
2.5 预测模型的临床应用价值评估 二次脆性骨折预测模型的决策曲线分析(图4)显示:在阈概率大于11%和小于76%时,应用此模型预测二次脆性骨折风险比所有患者干预方案或无干预方案更加获益。

注:y轴表示净收益;紫线表示二次脆性骨折预测模型;细小的纵向实线代表所有患者都未发生二次脆性骨折的假设;粗的横向实线表示所有患者都发生二次脆性骨折的假设
3 讨 论
初次发生骨质疏松性骨折的患者继发骨折的风险增加[8]。在50~90岁的女性中,初次骨折后1年内二次骨折的风险大约是没有骨折史的人的5倍[9]。双能X射线吸收法可以方便且非侵入性地测量BMD值,对评估患者二次骨质疏松性骨折风险具有参考意义[10]。但由于双能X射线吸收法检查需要患者来医院进行检查,高龄骨质疏松性骨折术后患者常常行动能力受限[11]。此研究显示33.7%的初次脆性骨折患者需要拄拐行走,来医院就诊极为不便。因此开发二次骨质疏松性骨折的筛查工具,以更好地识别有二次骨质疏松性骨折风险的患者,并帮助决定患者是否需要干预。
在HADJI等[12]的研究中,18.0%存在椎体骨折病史的骨质疏松患者在1年的随访期内再次发生脆性骨折。在本研究中的二次脆性骨折发生率为38.1%,远远高于HADJI等[12]报道的数据,考虑有两方面的原因:①为此研究纳入患者中女性患者比例较高73.4%,此研究显示性别的OR值为0.55,男性患者再次骨折风险度只有女性患者的55%。②患者抗骨质疏松药物依从性较差,只有20.3%的患者按要求服用抗骨质疏松药物治疗。
众多因素都与二次脆性骨折相关[13],大体可以分为人口统计学特征及手术过程相关因素两个方面。LI 等[14]通过对椎体骨质疏松性压缩骨折患者进行回顾性研究,建立了预测性术后再次椎体骨折的列线图,主要纳入了骨水泥在锥体内的分布及渗漏等因素,模型的C指数为0.88,预测准确性较高。但其主要适用于医务人员应用,应用时需要对术中情况及病历资料进行评估,并不适用于患者自评。本研究建立的预测模型C指数为0.75,低于LI等[14]所建立的预测模型,但本研究预测模型只纳入了人口统计学特征,患者可以应用此模型对二次脆性骨折风险进行自评,扩大了模型的适用范围。
骨质疏松症管理指南建议对患有髋部和脊椎骨折的绝经后妇女进行药物治疗,而不考虑骨密度。在BALASUBRAMANIAN等[15]的研究中,存在脊柱骨折病史的女性患者继发骨折的风险显著增高(2年的风险为25%,5年的风险为40%)。本研究也显示女性患者较男性患者发生二次脆性骨折的风险更高。KAMITANI等[16]对1379老年患者进行前瞻性队列研究发现,身体机能水平低与 65~89 岁老年人未来跌倒的风险增加存在相关性。KAMIDE 等[17]对265例老年患者进行前瞻性研究发现,自我效能感和步态功能之间的相互作用与未来的跌倒风险相关。本研究显示生活自理能力差的患者未来1年内发生二次脆性骨折的风险是生活自理患者的2.01倍,提示对生活自理能力差的患者需要特殊关注。
本研究显示并发心脏疾病的患者未来1年内发生二次脆性骨折的风险是无心脏疾病患者的2.11倍。心力衰竭和骨质疏松症有一些共同的致病危险因素,如衰老、更年期、吸烟、维生素D缺乏和糖尿病[18]。其次,醛固酮增多症和继发性甲状旁腺功能亢进症在心力衰竭患者中很常见,这可能会刺激钙的排泄,加速骨丢失。据报道,心力衰竭患者跌倒的风险更高,这可能是由于晚期心力衰竭患者的虚弱所致[19]。MAJUMDAR等[20]通过对45509例成年人进行队列研究发现心力衰竭是传统危险因素和骨质疏松之外的独立危险因素。
本研究显示并发胃肠道疾病的患者未来1年内发生二次脆性骨折的风险是无胃肠道疾病患者的1.77倍。MODI等[21]进行了一项前瞻性研究显示,无论是否需要医疗干预,存在胃肠道疾病的患者服用抗骨质疏松药物的依从性显著降低。OH等[22]也报道合并胃肠道疾病的患者骨质疏松症和骨折的患病率显著增高。
本研究显示抗骨质疏松治疗依从性差的患者未来1年内发生二次脆性骨折的风险是坚持进行抗骨质疏松药物治疗患者的3.40倍。抗骨质疏松治疗由于治疗周期较长,服药依从性差会降低疗效[23]。据估计,慢性病的不依从率高达50%。CHEN 等[24]评估了 MRI 证实的急性骨质疏松性椎体骨折椎体成形术后患者对抗骨质疏松治疗的依从性。在抗骨质疏松治疗的前1年,只有37.4% 的患者坚持治疗。研究[25]显示,抗骨质疏松治疗依从性好的患者髋部或脊椎骨折的风险降低了37%,而那些依从性差的患者具有更高的脊柱和髋部骨折风险。
准确的二次脆性骨折风险评估将帮助医生及患者对高风险人群及时采取干预措施,防止在低风险情况下进行过度干预,并在很有可能获得有利的净收益的情况下避免延迟或中断治疗。本研究存在局限性:①作为一项回顾性研究,存在固有的选择偏倚;②原始自变量并没有包括所有影响二次脆性骨折风险的潜在因素;③虽然我们的列线图只进行了内部验证,没有进一步进行外部数据验证,风险预测模型的外延性具有一定的不确定性。
这项研究基于人口统计学特征开发了一种新的二次脆性骨折风险预测模型,具有相对较好的准确性及简洁性,可以帮助临床医生筛选二次脆性骨折高风险患者并进行干预。临床医生和患者可以在生活方式监测和医疗干预方面采取更必要的措施。由于这个二次脆性骨折风险预测模型只纳入了人口统计学特征方面的预测因子,还可以为进一步开发二次脆性骨折风险患者自评量表提供参考。

