妊娠合并系统性红斑狼疮患者不良妊娠结局的影响因素及其列线图预测模型构建
郑均燕,袁诗雯
广州市第一人民医院风湿免疫内科,广州510180
系统性红斑狼疮(SLE)是一种由多系统、多器官损伤而引发的自身免疫性结缔组织病,女性群体患病率高于男性,且好发于育龄期女性[1-2]。妊娠合并SLE 通常会影响妊娠结局,调查显示,SLE 患者不良妊娠结局的发生率为20%~30%,此类患者在妊娠时通常会出现流产、早产、宫内发育迟缓等不良妊娠结局,严重危害母体及胎儿的生命健康[3-4]。因此明确妊娠合并SLE 患者发生妊娠不良结局的影响因素并及时进行干预,将对改善患者的预后状态起到重要作用。本研究收集纳入研究的妊娠合并SLE 患者临床资料,并分析影响其发生不良妊娠结局的因素,根据结果构建列线图预测模型,旨在为妊娠合并SLE 患者的临床治疗提供理论依据。
1 资料与方法
1.1 临床资料 选择2017 年10 月—2022 年10 月本院收治的314 例妊娠合并SLE 患者作为研究对象,年龄20~40(31.66 ± 4.20)岁。纳入标准:①符合美国风湿病学会(ACR)1997年制定的SLE诊断标准[5],确诊为妊娠合并SLE;②临床资料完整。排除标准:①有糖皮质激素治疗史者;②多胎妊娠者;③伴有其他自身免疫性疾病者;④合并重要器官功能障碍者;⑤合并恶性肿瘤者。将纳入的患者采用电脑随机分组法按照7∶3 的比例分为建模组(220例)和验证组(94 例),根据建模组妊娠合并SLE 患者的妊娠结局分为不良妊娠结局组(73 例)和良好妊娠结局组(147 例)。妊娠结局判断标准:母体出现羊水过多、胎膜早破、早产、晚期妊娠丢失等症状,围产儿出现宫内死亡、宫内窘迫、胎儿生长缓慢、脐带绕颈、巨大儿等病症判定为不良妊娠结局,反之为良好妊娠结局。本研究通过医院伦理委员会批准。
1.2 相关影响因素收集 收集患者的年龄、孕前体质量指数(BMI)、孕次、产次、高血压、糖尿病、狼疮性肾炎、子痫前期、雷诺现象、抗SSA 抗体+、抗SSB 抗体+、SLE疾病活动评分(SLEDAI)、白细胞是否减少、血小板是否减少及肝、肾功能是否不全等临床资料。
1.3 影响因素分析及预测模型构建 多因素Logistic 回归模型分析影响妊娠合并SLE 患者发生不良妊娠结局的危险因素,在多因素分析基础上使用R3.6.3 软件与rms 程序包构建妊娠合并SLE 患者发生不良妊娠结局的预测模型,以受试者工作特征(ROC)曲线、校准曲线、Hosmer-Lemeshow(H-L)拟合优度检验评估该模型的预测效能。
1.4 统计学方法 采用SPSS20.0 统计软件。计量资料符合正态分布以xˉ±s表示,两组间比较行t检验;计数资料以百分率(%)表示,两组间比较行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 不良妊娠结局组和良好妊娠结局组临床资料比较 两组年龄、孕前BMI、孕次、产次、高血压、糖尿病、白细胞减少、抗SSB 抗体+及肝功能不全等比较差异无统计学意义(P均>0.05),两组狼疮性肾炎、子痫前期、雷诺现象、抗SSA 抗体+、SLEDAI 评分、血小板减少、肾功能不全比较差异有统计学意义(P均<0.05)。见表1。

表1 不良妊娠结局组和良好妊娠结局组临床资料比较
2.2 影响妊娠合并SLE 患者发生不良妊娠结局的因素 以妊娠合并SLE 患者妊娠结局为因变量(不良妊娠结局=1,良好妊娠结局=0),将单因素分析结果中具有统计学差异的因素作为自变量纳入多因素Logistic 回归分析。分析结果显示,狼疮性肾炎、子痫前期、雷诺现象、抗SSA抗体+、SLEDAI评分、血小板减少、肾功能不全为妊娠合并SLE 患者发生不良妊娠结局的危险因素(P均<0.05)。见表2。
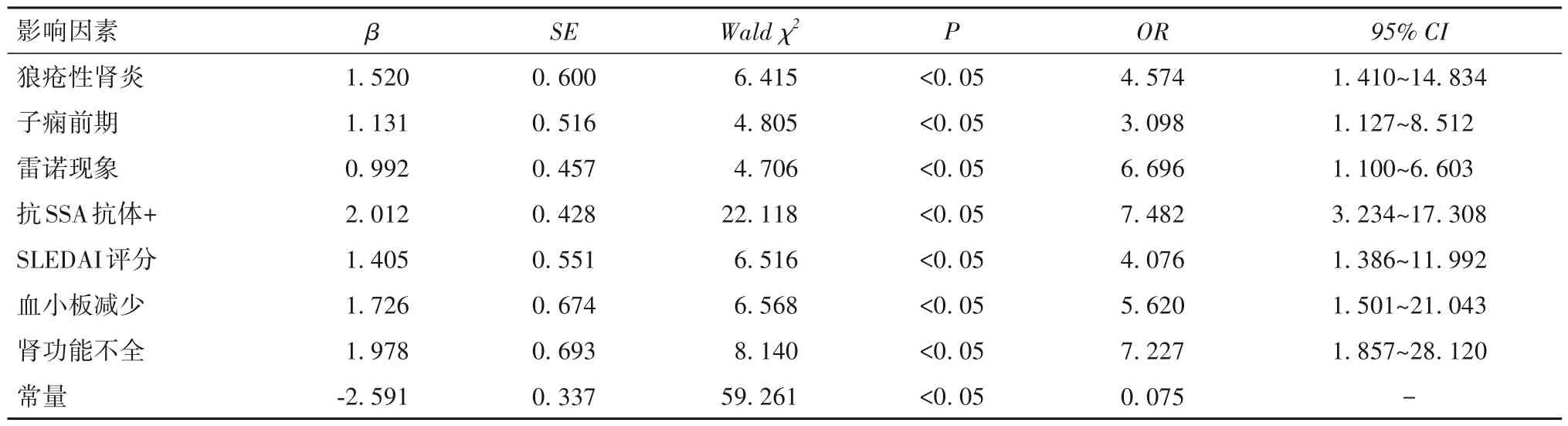
表2 多因素Logistic回归分析影响妊娠合并SLE患者发生不良妊娠结局的因素
2.3 列线图预测模型构建 将表3 中妊娠期合并SLE 患者发生不良妊娠结局的危险因素(Logistic 回归分析P<0.05)引入R软件,建立预测妊娠合并SLE患者发生不良妊娠结局的列线图模型。结果显示,狼疮性肾炎增加17.4分的权重,子痫前期增加53.1分的权重,雷诺现象增加7.9 分的权重,抗SSA 抗体+增加100 分的权重,SLEDAI 评分≥8 分增加14.1分的权重,血小板减少增加62.5 分的权重,肾功能不全增加32.5分的权重。见图1。

图1 列线图预测模型
2.4 建模组对列线图预测模型的内部验证 建模组的验证结果显示,ROC 曲线下面积为0.893(95%CI:0.844~0.930),见图2。校准曲线斜率接近1,H-L-检验χ2=8.877,P=0.342。
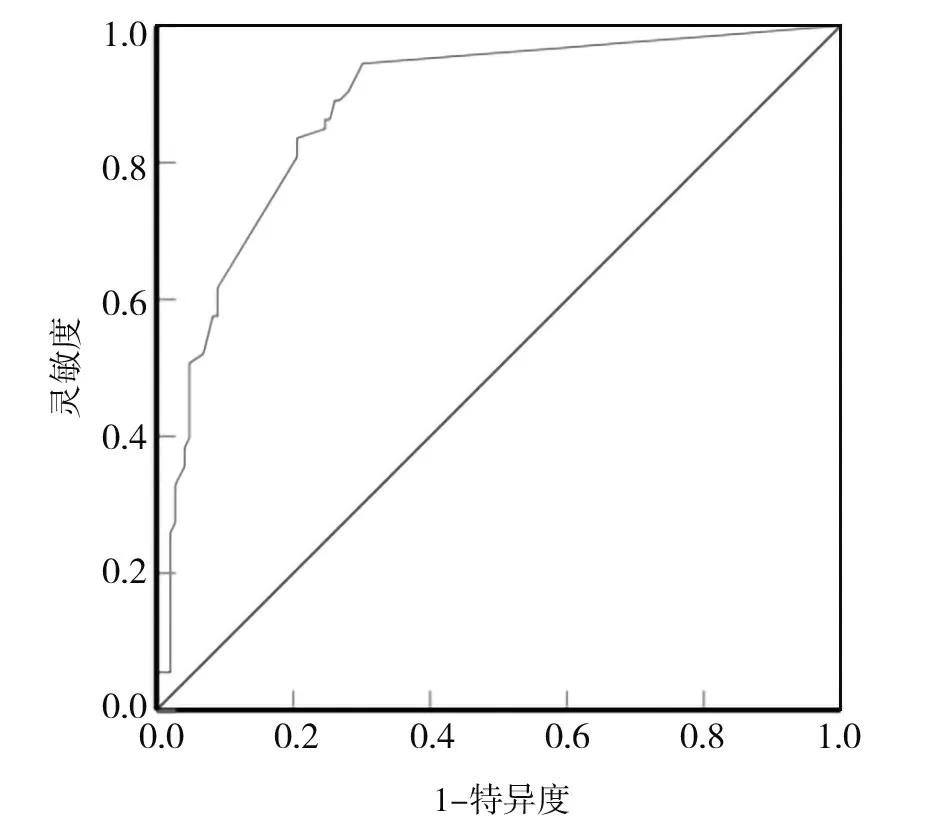
图2 建模组验证的ROC曲线
2.5 验证组对列线图预测模型的外部验证 外部验证的ROC 曲线下面积为0.831(95%CI:0.740~0.901),见图3,校准曲线斜率接近1,H-L 检验提示已构建的模型预测妊娠期合并SLE患者发生不良妊娠结局的风险与实际风险具有较高的一致性(χ2=6.436,P=0.599)。

图3 验证组验证的ROC曲线
3 讨论
SLE 是一种以免疫性炎症为主要临床表现的自身免疫性疾病,SLE 会破坏机体免疫系统,损伤患者的相关器官及系统,多发于妊娠期女性[6-7]。流行病学统计结果显示,妊娠合并SLE患者占所有SLE患者的90%,这主要是因女性在妊娠期会大量分泌性激素,影响机体的免疫系统、凝血功能等,促使SLE疾病活动度升高[8]。研究表明,妊娠合并SLE与妊娠结局密切相关,妊娠期间狼疮活动通常会导致早产、妊娠丢失、胎儿宫内生长受限等不良妊娠结局的发生,严重威胁母体及胎儿的生命健康[9-10]。因此,明确影响妊娠合并SLE患者发生不良妊娠结局的相关因素,并据此及时采取措施对其进行干预有重要意义。
本研究多因素Logistic 回归分析结果显示,狼疮性肾炎、子痫前期、雷诺现象、抗SSA 抗体+、SLEDAI评分、血小板减少、肾功能不全为影响妊娠合并SLE患者发生不良妊娠结局的危险因素。以此构建的列线图显示,狼疮性肾炎增加17.4 分的权重,狼疮性肾炎是SLE 患者常见的并发症之一,亦是常发于妊娠期女性群体的免疫性疾病[11]。研究表明,狼疮性肾炎的发生会增加狼疮活动度,加重SLE 的病情程度,伴有狼疮性肾炎的孕妇会出现羊水量异常、产后出血,胎儿出现呼吸窘迫、窒息等症状,导致不良妊娠结局的发生[12-13]。子痫前期可增加53.1 分的权重,子痫前期的发生是由于妊娠合并SLE 患者机体内免疫系统被破坏,炎症因子引导的炎症反应增多,破坏血管内皮功能,导致细胞功能障碍而引发病症,此状态会使胎盘血供匮乏,胎盘发育不良,进而导致胎儿生长发育受限甚至死胎,妊娠结局较差[8]。雷诺现象是指低温、压力或刺激所引发的肢端供血小动脉痉挛狭窄,患者出现肢体末端缺血的症状,可增加7.9分的权重,此现象的发生通常与神经系统、免疫系统异常有关,雷诺现象的发生表明患者神经系统、免疫系统受到影响,因此能作为预测妊娠合并SLE 患者妊娠结局的特异性指标[14]。本研究结果还显示,抗SSA 抗体+、SLEDAI 评分也是妊娠合并SLE患者发生不良妊娠结局的危险因素,这与田秀娟等[15]研究结果一致,SLEDAI评分的升高表示患者免疫系统出现异常,将不利于妊娠结局。而血小板的减少、肾功能不全为妊娠合并SLE 患者发生不良妊娠结局的危险因素,主要是由于此类患者机体内性激素及炎症因子的大量合成及分泌会导致血小板过度杀伤,进而影响血小板的生成[1],导致流产、早产、死胎和母体病情恶化等不良妊娠结局的发生[16],肾功能不全患者会出现贫血、低蛋白血症等症状,导致胎儿生长受限、不良妊娠结局发生[17-18]。
因此,妊娠合并SLE 患者可通过监测狼疮性肾炎、子痫前期、雷诺现象、抗SSA 抗体+、SLEDAI 评分、血小板减少、肾功能不全等症状辅助预测妊娠结局。本研究构建的列线图模型,通过ROC 曲线、校准曲线予以验证,建模组验证的ROC 曲线下面积为0.893,验证组的ROC 曲线下面积为0.831,校准曲线斜率均接近1,并通过H-L 拟合优度检验,表示构建的模型预测妊娠期合并SLE患者的妊娠结局与实际结局具有较高的一致性。
综上所述,基于Logistic 回归模型筛选出的7 项危险因素构建的列线图模型对妊娠合并SLE患者的妊娠结局具有较好的预测价值。但本研究样本量选取具有单中心性,后续会收集多中心样本,对该列线图模型进一步验证。

