丁樱基于肾浊理论论治IgA肾病经验介绍*
徐 炎,丁 樱△,李东林,韩姗姗,郭 婷,高 敏
(1.河南中医药大学儿科医学院,郑州 450000;2.河南中医药大学第一附属医院,郑州 450000)
IgA肾病(IgA Nephropathy, IgAN)是我国儿童最常见的原发性肾小球疾病,以血尿和(或)蛋白尿为主要临床表现[1],30%~40%患者会在20年内进展成终末期肾病[2]。目前认为在遗传因素的基础上,黏膜感染导致的免疫球蛋白(Ig)A免疫复合物在肾小球系膜沉积是主要的发病机制,控制感染、激素和免疫抑制剂是主要的治疗方法,但存在着免疫抑制、肝损害等不良作用[3]。
中医药在治疗IgA肾病中有着疗效优、经济效益好、安全、不良反应小的独特优势。但遗憾的是,IgA肾病是1968年提出的现代疾病,中医“尿浊”“水肿”“肾风”“尿血”“溺血”“溲血”“虚损”等均不能完全概括IgA肾病临床特点及病理表现。要完全总结归纳IgA肾病全疗程、全方位的中医诊疗方案,则需要对中医理、法、方、药进行进一步开拓与创新,在“整体观念、辨证论治”基础上,整合现代科学技术对IgA肾病的理解,继承与发扬、实践与理论相结合,进行大胆和创造性探索。
为此,国医大师丁樱教授基于50余年临床经验、用药规律及学术思想,总结并提炼中医治疗儿童IgA肾病的理、法、方、药全疗程诊治方案,对中医理解、认识、辨治IgA肾病提出了开拓性见解。本文将总结丁樱教授论治IgA肾病的学术经验,丰富IgA肾病中医理论体系,以满足中医治疗IgA肾病开拓创新的客观需求。
1 IgA肾病与中医“肾浊病”
IgA肾病与中医疾病“尿浊”“肾风”“尿血”“虚损”等相似,但不完全符合,如尿血与尿浊指血从尿道排出而无疼痛者和小便混浊、白如泔浆等尿的颜色与性质改变的状态;肾风与以风邪致病为主的水肿、腰酸、腹胀、头晕等表现也不完全符合;虚损“由虚致病”与此病“本虚标实”差距颇大。为了解决此问题,丁樱教授基于“浊毒”沉积于肾脏是IgA肾病的主要病机,创新性提出IgA肾病相当于中医“肾浊病”。
“浊”即浑浊、不清澈之意,“毒”指对人体有一定伤害、作用较峻猛的物质。丁樱教授认为“浊毒”是对人体有伤害性的浑浊不清之邪气,为湿、热、瘀蕴结于体内,难以排除形成的污浊之邪。此邪由外邪侵袭诱发,与湿热瘀蕴结而加重,沉积后可使肾难司开阖之职,继而导致水液代谢失常,尿液清浊不分。在此过程中,“浊毒”既是病理产物,也是致病因素。肾浊乃湿热瘀之浊毒侵袭肾脏,导致肾脏正常生理功能受损,而出现的当藏不藏、当泄不泄,清浊不分的一系列病理改变。此处“热”来自外邪侵袭,“湿”来自小儿体质特点,“瘀”则是由于湿热淤积导致的血液运行不畅。与西医IgA肾病仅为单一疾病概念不同,丁樱教授所言“肾浊病”是基于50余年与IgA肾病抗争临床经验的高度浓缩,有着丰富的中医理论内涵,是对IgA肾病中医演变机理和防治规律的系统阐述,全程都体现了人与自然的协调与统一关系。
2 “肾浊病”病机演变规律
丁樱教授认为肾浊病源于先天脾肾禀赋不足,诱发于外感之邪,病机关键是浊毒内生,最终结局是肾脏功能受损所出现的一系列病理变化,其病机演变分初期、发作期和缓解期,具体如图1所示。
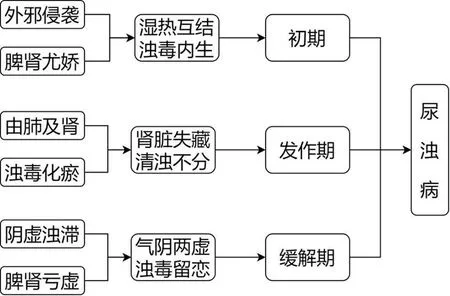
图1 肾浊病病机演变图
2.1 初期—风热之邪侵袭
丁樱教授认为,风邪为百病之长,是肾浊病的主要致病因素,风邪常善行而数变,易与寒、热、暑、湿、燥邪相合,形成兼病,其中风热之邪是导致肾浊病的主要诱因。同时由于小儿“纯阳之体”,其在感受他邪时仍容易转化为热证。另外,肾浊病患儿先天脾肾禀赋尤其不足,脾脏不足则正气虚弱,感邪之后正不胜邪而发病。故丁樱教授认为肾浊病初期以发热、恶寒、鼻塞、流涕等外感症状为主,尿浊、尿血及肾脏表现不明显,常存在漏诊、误诊的可能。先天脾肾尤娇是鉴别肾浊病初期与普通外感的最关键因素,小儿本就存在脾肾生理不足的情况,“尤娇”仅指程度更甚,但毫无疑问此“尤娇”对于初诊医生的鉴别考验更大,有一定的临床挑战性。
2.2 急性期—浊毒蕴结由肺及肾
丁樱教授认为风热之邪侵袭,当先犯肺,见上述初期表证。而肾浊病患儿脾肾尤娇,脾主运化水谷精微,运化无力则水液积聚为湿邪,湿邪化热后与外热相合,继续入里影响血液运行,血络阻滞,瘀血内生,形成湿、热、瘀,三邪并重,积聚体内合为浊毒。又因“肺肾同源”“金水相生”,肺损后母病及子,浊毒及肾,导致肾失封藏、精微外泄,发为尿浊、尿血及肾脏改变,为肾浊病。可见肾浊病脾肾尤娇为本,外邪侵袭为标,为本虚标实之病。总之,肾浊病急性期可见肾失封藏,出现尿血及蛋白尿,肾为水脏,肾损水液代谢异常出现水肿。浊毒沉积肾脏日久也会出现肾脏器质性病理改变。
2.3 稳定期—浊毒退正气必虚
丁樱教授认为正邪博弈不会一直处于激烈对抗状态,或早晚日月交替,或六气更迭轮转,或四季冷暖变换,总有阴阳消长更迭,疾病总会达到阴阳平衡之稳定期。在此期间正邪将不再剧烈对抗,正虚邪去,尿血、尿浊等病理改变也不甚明显,患儿平日甚至可如常人一般嬉戏游玩。但稳定期并不代表疾病的恢复或者痊愈,只是正气亏虚,正邪交争不剧烈的表现,实际上疾病仍在持续性进展。稳定期患者脾、肾亏虚还会持续,且由于浊毒不断耗伤津液,也会出现阴虚表现。因此,健脾补肾、滋阴化浊是肾浊病稳定期的主要治疗原则。
3 “肾浊病”治法与方药
3.1 初期—疏风清热、益气健脾
丁樱教授认为肾浊病初期与过敏性紫癜相似,均为风热之邪侵袭,且两病均有湿、热、瘀及虚证表现,过敏性紫癜影响肾脏后亦可导致肾浊的发生,肾浊病也可有皮肤紫癜表现,两病本质上或为同一疾病的不同发展阶段。此处治疗肾浊病初期沿用治疗过敏性紫癜风热证的经验方,针对肾浊病脾肾尤娇的特点,调整为疏风清热与益气健脾并重,方选自拟疏风消癜方加黄芪、太子参。组成:金银花、连翘、紫草、竹叶、牛蒡子、荆芥、薄荷、芦根、蝉蜕、徐长卿、凌霄花、牡丹皮、赤芍、忍冬藤、黄芪、太子参、甘草。方中金银花、连翘疏散风热、轻宣解毒,共为君药;薄荷轻清凉散、解表透邪,荆芥温而不燥,与薄荷相配,辛散表邪,紫草甘寒,凉血解毒,三药共为臣药;牛蒡子、凌霄花解毒利咽,凉血祛风,竹叶、芦根甘寒轻清,透热生津,蝉蜕、徐长卿疏散风热,牡丹皮、赤芍清热凉血,忍冬藤清热解毒、疏风通络,共为佐药;甘草健脾和中,调和诸药为使;加黄芪、太子参补气健脾。治则治法如图2所示。
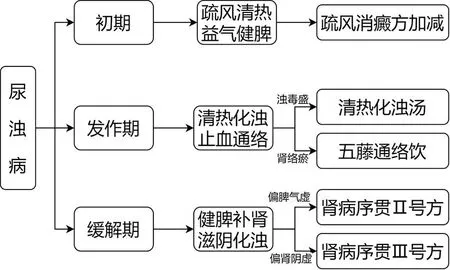
图2 肾浊病治法方药
3.2 急性期—清热化浊、止血通络
丁樱教授认为肾浊病急性期浊毒至盛,清除浊毒是此期的关键,方选自拟清热化浊汤。组成:生地黄、墨旱莲、茜草、黄芩、小蓟、甘草。方中生地黄清热凉血止血为君;墨旱莲凉血止血,益阴补肾,茜草、小蓟在增强凉血止血基础上,又可散瘀化浊,黄芩增强透热功能,共为臣药;甘草诸药为使药。以上六味药共同行清热化浊止血之功,治疗肾浊病浊毒蕴结证疗效显著。
丁樱教授还认为肾络是肾脏气血津液输布和环流的通道和枢纽,如浊毒清除不及时,必瘀堵肾络,进一步加重肾脏损伤,而“凡藤蔓之属,皆可通经入络”。治疗应祛风除湿、清热化浊、通经活络。临床自拟五藤通络饮[4],组成:忍冬藤、络石藤、青风藤、海风藤、鸡血藤、甘草。方中忍冬藤、络石藤清热解毒、疏风化浊通络;青风藤、海风藤通经化浊活络;鸡血藤养血补血、活血通络;甘草调和诸药。丁樱教授认为藤蔓之属,缠绕蔓延,纵横交错,为通络之佳品,与肾浊病甚为契合[5],因此,本方对于久病入络,浊毒内蕴,肾络瘀阻者尤宜。
3.3 稳定期—健脾补肾、滋阴化浊
丁樱教授认为肾浊病进入稳定期时正气虚、邪气退,应以益气健脾、滋阴补肾为治则,以序贯治疗为主,自拟肾病序贯Ⅱ号方加减[6],组成:黄芪、炒白术、泽泻、茯苓、丹参、金樱子、益母草、当归、甘草。方中黄芪健脾益气固表为君药;白术助黄芪功效为臣药;泽泻、茯苓健脾利湿;金樱子入肾经,与黄芪共助固表之力;益母草、当归活血补血。以上诸药合用,表气得固,脾气健运,再加甘草调和诸药,相得益彰。丁樱教授认为此方益气、健脾,兼顾补肾,肾浊病稳定期患者可长期序贯治疗。同时,由于肾浊病必有先天脾肾尤娇表现,在疾病初期脾肾虚较重,同时有风邪侵袭时,可在此方基础上加防风,借防风疏风解表之功效,防风还可与黄芪配合固表而不留邪,祛邪而不伤正。
丁樱教授认为浊毒持续耗伤津液,可表现为肝肾阴虚、虚火内盛征象,此时,不宜再以补脾为主,应当使用滋阴补肾、平肝潜阳之法。方选自拟肾病序贯Ⅲ号方[7],组成:熟地黄、山药、酒萸肉、桑寄生、茯苓、知母、黄柏、女贞子、当归、丹参、甘草。方中熟地黄滋肾阴、益精血为君药;酒萸肉滋肾益肝,山药滋肾补脾,三阴并补;桑寄生苦能燥、甘能补,长于补肝肾;知母、黄柏增强滋肾阴、清相火之力;女贞子性偏寒凉,与知母、黄柏合用,加强养阴清虚热之力;加用丹参、当归以活血化浊;甘草调和诸药。丁樱教授认为此方肾、肝、脾三阴并补而重在滋补肾阴,更加丹参、当归活血化浊以“清源洁流”,肾浊病肝肾阴虚、虚火内盛可长期序贯服用。
4 医案举隅
患者,男,15岁,学生,2017年5月6日初诊,主诉“肉眼血尿伴持续镜下血尿10天”。患儿体育锻炼后不慎感冒发热,次日出现肉眼血尿,伴有腰痛、头痛、咽痛。在外院经抗生素治疗后肉眼血尿无明显减少,镜检红细胞维持在(++~+++)/HP。肾脏病理结果示:IgA肾病(系膜增生型)。刻诊:时发咽痛、腰痛,肉眼血尿。舌质红,苔薄黄,脉滑数。咽红充血,扁桃体Ⅱ°肿大。西医诊断:IgA肾病(系膜增生型)。中医诊断:肾浊病(风热侵袭)。治以疏风清热,活血化浊,处方:疏风消癜方合清热化浊汤加减。用药:金银花10 g,连翘10 g,紫草10 g,牛蒡子10 g,生地黄15 g,茜草10 g,黄芩10 g,小蓟10 g,甘草6 g。5剂,日1剂,水煎,分2次口服。
2017年5月12日二诊:服药后咽痛及腰痛明显减轻,大便偏稀,日3次,小便色深黄。舌尖仍红赤,脉滑,扁桃体Ⅰ°肿大,尿常规检查:潜血(++),红细胞(+++)/HP。治疗以上方去金银花、连翘、黄芩,加薏苡仁30 g,车前草10 g。5剂,煎服法同前。
2017年5月21日三诊:服药后咽痛、腰痛、肉眼血尿症状消失。舌质红,舌苔少,脉细数。尿常规检查:潜血(-),镜检红细胞0个/HP。上方减牛蒡子,加墨旱莲15 g、女贞子10 g。5剂后复查尿常规未见异常。患儿坚持门诊复查半年,未再发作。
按:IgA肾病是一类临床上多见有反复发作的肉眼血尿或持续的镜下血尿,病理检查是以肾小球系膜细胞和(或)系膜基质增生,伴系膜区IgA免疫复合物颗粒状沉积为特征的肾小球疾病,多以血尿为主要临床表现。本例患儿病因是外感风热之邪侵袭,从喉咙循经入肾,引动浊毒,损伤肾络,耗伤阴液,治以疏风清热,活血化浊为主。方中,金银花、连翘、牛蒡子疏风清热利咽,紫草、生地黄、黄芩、茜草清热凉血化浊,小蓟、甘草利尿通淋,兼顾活血化浊。二诊外感症状减轻,大便偏稀,故去金银花、连翘、黄芩,加薏苡仁、车前草巩固通淋之功。三诊诸症消失,但有阴虚表现,加墨旱莲、女贞子以滋阴补肾。纵观全程,本例重点在于早期清热化浊兼疏风清热,后期以活血化浊兼滋阴补肾。体现了肾浊病化浊毒在治疗过程中的重要作用。
5 结语
综上所述,丁樱教授将IgA肾病归入中医“肾浊病”,发病既有外感风邪侵袭的外因,又有先天禀赋脾肾尤娇的内因,认为肾浊病是外因作用于内因的结果。由湿、热、瘀蕴结所形成的“浊毒”既是病理产物,也是致病因素。肾浊病病性属于本虚标实,虚则体现为脾、肾不足,实则体现在浊毒至盛。治疗上进行三期分治,初期以疏风清热兼顾益气健脾;急性期清热化浊、止血通络;稳定期以益气健脾、滋阴化浊为主,治疗均选用自拟方。同时丁樱教授认为藤蔓之属为通络之佳品,在急性期重用藤类药物以活血化浊通络。总之,本文总结丁樱教授对肾浊病的理解、认识、开拓及创新,构建了完整的肾浊病理论及治疗方案,满足了中医治疗肾浊病的客观需求。

