胎儿生长受限评估的混合机器学习模型:一项5年的随访研究
葛莉萍,潘 健,谭 骥,伍朝夏
(1.南宁市妇幼保健院产科,广西 南宁 530012;2.南宁市红十字会医院产科,广西 南宁 530012)
胎儿生长受限(fetal growth restriction,FGR)为妊娠期常见并发症,其发生率为6%~13%[1]。FGR可诱发早产、神经发育迟缓以及胎儿成年后的神经认知损伤、慢性代谢性疾病、心血管疾病等[2]。FGR的病理机制复杂且尚无有效治疗方法,因此,预测孕妇并发FGR的有效指标,指导临床医生准确评估与鉴别高危孕妇,进而采取合理、针对性的干预措施,有利于减少围生儿不良结局[3]。国内外已有FGR预测模型的相关研究,其中列线图具有直观、可视化特点[4-5]。但研究的模型及其预测指标较单一,与病因复杂的FGR及庞大的临床医学信息量不相符,导致模型的应用受限。数据挖掘技术是一种新型的统计学方法,其中决策树和随机森林被证实用于预测疾病发生有效[6]。目前,决策树及随机森林应用于预测FGR的研究鲜有报道。本研究收集我院5年内单胎孕妇的临床数据,整合孕妇并发FGR的影响因素并构建列线图、决策树及随机森林模型,比较不同算法模型的预测效能,以期为改善围生儿结局提供科学依据。
1 资料与方法
1.1 一般资料
回顾性选取2018年1月至2022年12月南宁市红十字会医院行定期产检并分娩合并FGR单胎孕妇111例,纳入FGR组。纳入标准:①在我院行定期产检并分娩,符合FGR的临床诊断标准;②单胎妊娠;③自然受孕。排除标准:①合并心、肝、肾等重要脏器功能不全;②合并恶性肿瘤;③有药物滥用史;④信息不全(包括孕妇基本情况、彩色多普勒超声指标、实验室检查指标、胎儿情况)。另选取同期于本院行定期产检并分娩但未合并FGR、胎儿出生体重正常[7]、自然受孕且单胎的孕妇87例,纳入非FGR组。本研究经南宁市红十字会医院医学研究伦理委员会审核批准。所有研究对象均知情同意并签署知情同意书。
1.2 收集资料
搜索电子病历,收集可能引起孕妇发生FGR的因素,包括①孕妇基本情况:妊娠年龄、体质量指数(body mass index,BMI)、分娩方式、产次、规律补充叶酸、随访开始时孕周、宫高、腹围、超声估重、羊水量、胎盘成熟度、妊娠期高血压疾病(hypertensive disorders of pregnancy,HDP)、妊娠期糖尿病(gestational diabetes mellitus,GDM)、妊娠期贫血、孕期感染、脐带异常、羊水过少、不良孕产史、自身免疫性疾病、吸烟史等;②孕妇彩色多普勒显像超声参数:脐动脉的搏动指数(pulsatility index,PI)、阻力指数(resistive index,RI)、收缩期最大血流速度与舒张末期血流速度比值(systolic/diastolic ratio,S/D)、舒张末期血流缺失(absent end-diastolic velocity,AEDV),大脑中动脉PI、RI及S/D,静脉导管PI,心房收缩谷流速,心室收缩峰流速,子宫动脉PI;③孕妇实验室检查指标:孕妇空腹静脉血血管内皮生长因子(vascular endothelial growth factor,VEGF)、脐带静脉血VEGF、白蛋白、尿酸、24h尿蛋白、凝血功能指标(凝血酶原时间、凝血酶原时间活动度、凝血酶时间、国际标准化比率);④胎儿情况:胎儿性别、胎儿窘迫、胎粪污染、产前胎心率。
1.3 相关指标定义及检测
FGR诊断标准[8]:足月胎儿出生体质量低于2.5kg,或低于同孕龄胎儿的平均体质量两个标准差或正常体质量第10百分位数。
不良孕产史:既往有2次及以上自然流产、胚胎停育、胎儿畸形、死胎、死产或产后大出血史。
产妇彩色多普勒超声(DU8-M3型,由瑞华公司提供)检查均在产前完成,计算或观察孕周、估重、胎盘成熟度、羊水量、脐带、胎心率等情况,观察脐动脉、大脑中动脉、静脉导管及子宫动脉的血流情况;测量血管的收缩期峰值流速(peak systolic velocity,PSV)、舒张末期流速(end-diastolic velocity,EDV)及一个心动周期内的平均流速(mean flow velocity,MnV),RI=(PSV-EDV)/PSV,PI=(PSV-EDV)/MnV,S/D=PSV/EDV[9]。
VEGF检测:取胎儿娩出前孕妇空腹静脉血和于胎儿娩出后且胎盘娩出前近胎盘侧脐静脉血各6mL,用ELISA 法测定VEGF含量,仪器及试剂盒由上海科艾博生物提供。
1.4 统计学处理

以独立影响因素作为预测因子,使用R 4.2.1中的“rms”、“rpart”和“randomForest”程序包构建列线图、决策树及随机森林3种机器学习模型。计算每个模型的准确度、灵敏度、特异度、精确度、召回率及F1值,分值越高表明模型预测越精确;绘制受试者工作特征(receiver operating characteristic,ROC)曲线分析模型对孕妇并发FGR风险的预测能力,模型间预测的曲线下面积(area under the curve,AUC)值差异使用Delong检验。均以P<0.05为差异有统计学意义。
2 结果
2.1 孕妇并发FGR的单因素分析
FGR组孕妇规律补充叶酸的比例低于非FGR组,合并HDP比例、AEDV比例高于非FGR组,大脑中动脉RI低于非FGR组,孕妇空腹静脉血及脐带静脉血VEGF水平低于非FGR组,差异均有统计学意义(P<0.05)。见表1。
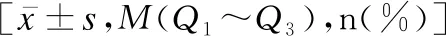
表1 合并FGR与未合并FGR患者基本情况

指标FGR组(n=111)非FGR组(n=87)t/Z/χ2P超声参数 脐动脉PI1.23(1.00~1.32)1.20(1.10~1.20)-1.2950.195 脐动脉RI0.69(0.58~0.75)0.66±0.06-1.7300.084 脐动脉S/D3.50(2.46~3.80)3.1(3.0~3.1)-1.3850.166 AEDV(是/否)43(38.74)/68(61.26)18(20.69)/69(79.31) 7.4540.006 大脑中动脉PI1.60(1.36~1.68)2.10(2.05~2.23)-1.0590.290 大脑中动脉RI0.63(0.55~0.92)0.92±0.33-4.861<0.001 大脑中动脉S/D4.25±0.304.31±0.48-1.1930.235 静脉导管PI0.67(0.60~0.72)0.70(0.60~0.70)-0.4580.647 心房收缩谷流速(cm/s)15.85±3.1616.13±5.58-0.4330.666 心室收缩峰流速(cm/s)30.67±6.0231.17±5.22-0.6030.547 子宫动脉PI1.05(0.92~1.29)1.10(0.80~1.20)-1.715#0.086实验室指标 孕妇空腹静脉血VEG(ng/mL)41.20(37.00~43.40)53.24±10.25-7.893<0.001 脐带静脉血VEGF(ng/mL)57.40(54.10~60.07)71.25±11.27-6.534<0.001 白蛋白(g/L)38.83±8.2139.55±5.22-0.7590.449 尿酸(μmmol/L)294.63±85.21288.32±84.200.5190.604 24h尿蛋白(mg)1156.98±35.641155.78±40.360.2200.826 凝血酶原时间(s)9.85±0.9210.02±0.83-1.3560.177 凝血酶原时间活动度(%)108.63±15.42107.96±16.530.2940.769 凝血酶时间(s)13.65±1.4813.48±1.530.7970.426 国际标准化比率0.95±0.060.96±0.05-1.7870.075胎儿情况 胎儿性别(男/女)51(45.95)/60(54.05)37(0.00)/50(100.00)0.2310.631 胎儿窘迫(有/无)34(66.67)/77(33.33)25(28.74)/62(71.26)0.0840.772 胎粪污染(有/无)35(31.53)/76(68.47)26(29.89)/61(70.11)0.0620.803 产前平均胎心率(次/min)136(130~141)136(133~140)-0.9600.337
2.2 孕妇并发FGR的多因素Logistic回归分析
以孕妇是否合并FGR为因变量(FGR=1;非FGR=0),以合并FGR与未合并FGR孕妇中有显著性差异的指标[叶酸补充(是=1;否=0)、合并HDP(是=1;否=0)、AEDV(是=1;否=0)、大脑中动脉RI(实际值)、孕妇空腹静脉血及脐带静脉血中VEGF(实际值)]作为自变量,纳入多因素Logistic回归模型分析。结果显示,未规律补充叶酸、合并HDP、大脑中动脉RI(最佳截断值:0.86)低指标、孕妇空腹静脉血VEGF(最佳截断值:49.85ng/mL)低水平及脐带静脉血VEGF(最佳截断值:67.10ng/mL)低水平是孕妇FGR发生的独立影响因素。见表2。
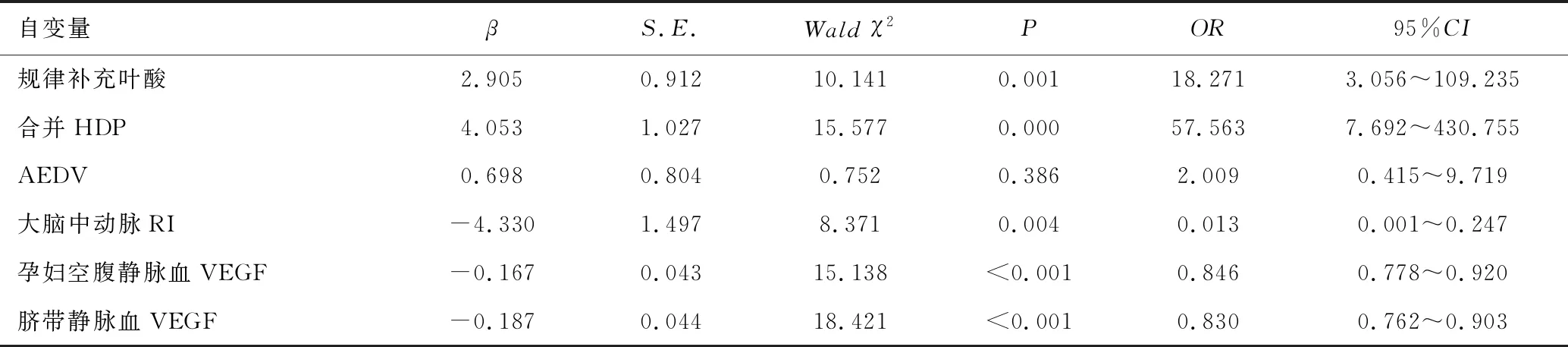
表2 孕妇并发FGR的多因素Logistic回归分析
2.3 模型构建
以独立影响指标(叶酸补充、合并HDP、大脑中动脉RI、孕妇空腹静脉血及脐带静脉血VEGF)作为预测因子,将样本数据随机抽样划分为训练集和验证集,比例为7∶3。训练集数据分别构建列线图、决策树及随机森林3种混合机器学习模型(见图1、图2及图3),验证集数据用于检验模型的预测效果(见图4)。
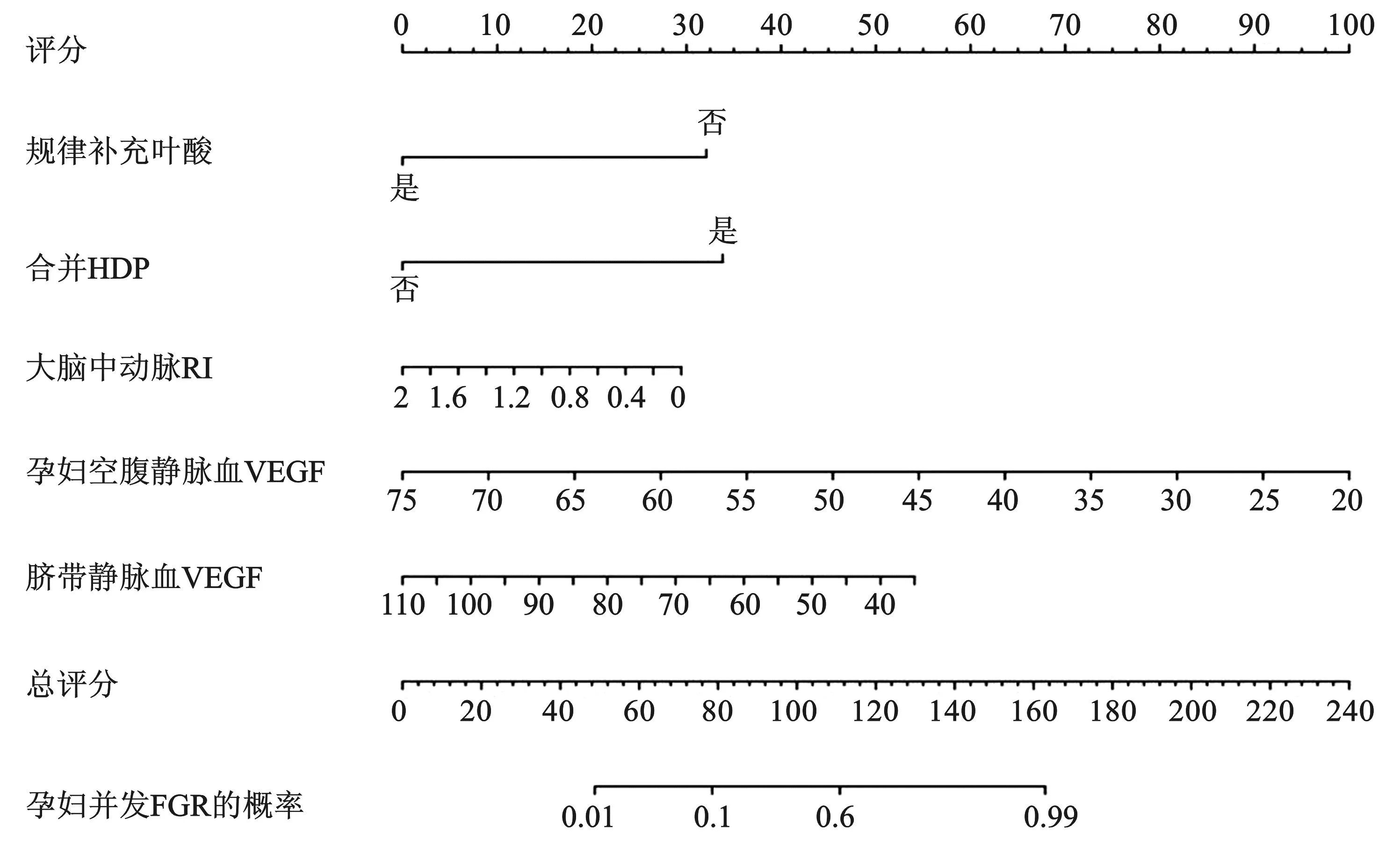
图1 孕妇并发FGR的列线图模型

图2 孕妇并发FGR的决策树模型
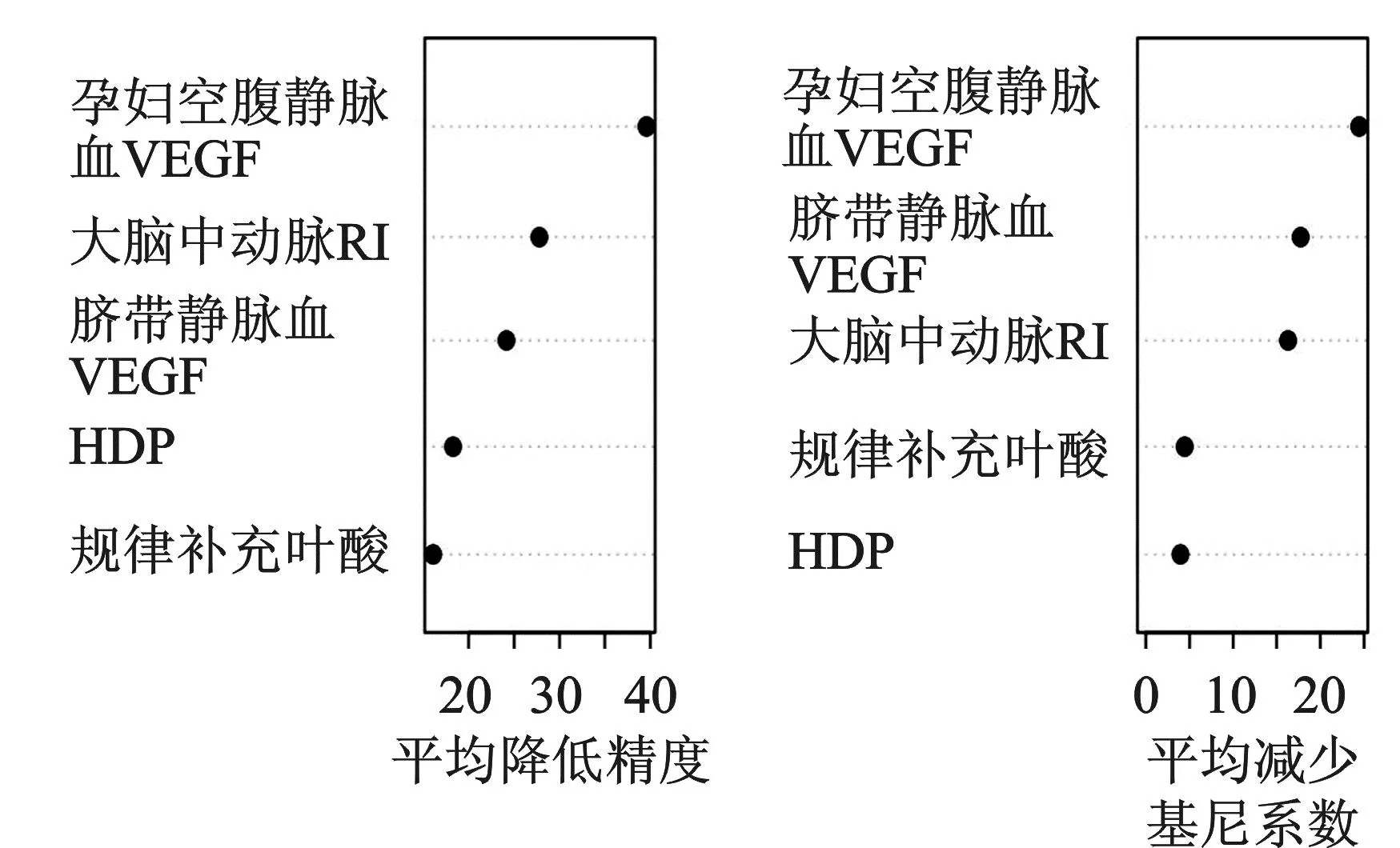
图3 随机森林模型的对影响因素的重要性排序
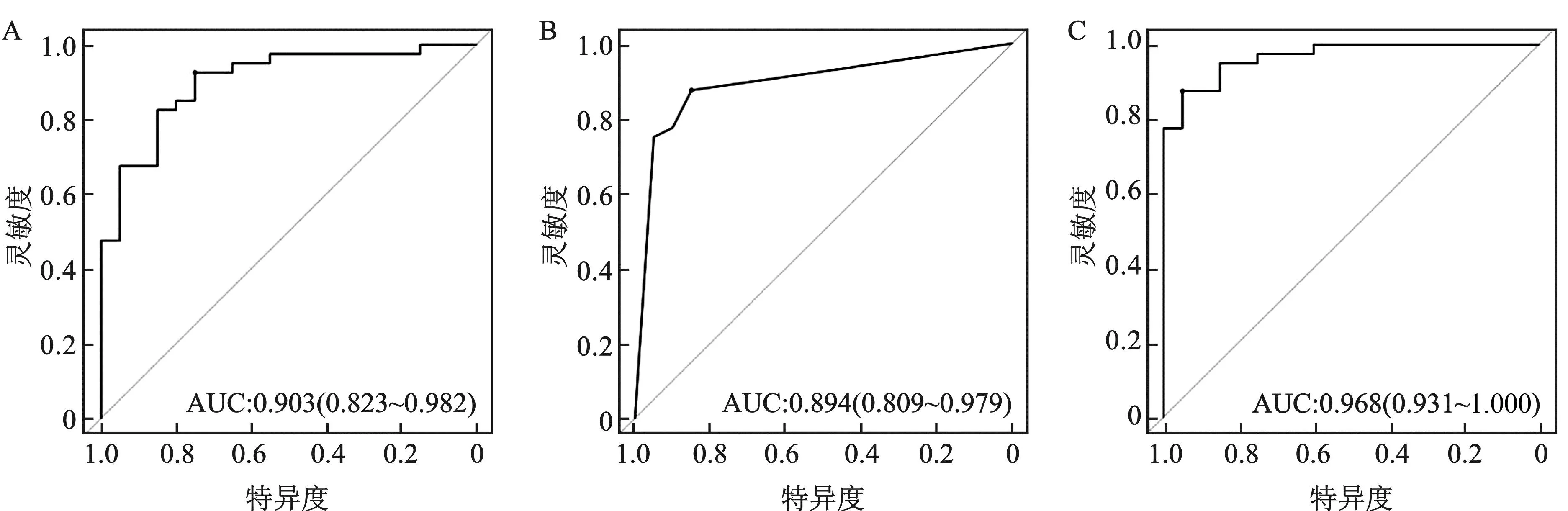
图4 列线图模型(A)、决策树模型(B)、随机森林模型(C)预测孕妇并发FGR的ROC曲线(验证集)
在训练集中,列线图的AUC、灵敏度、特异度分别为0.901(0.853~0.950)、0.789、0.851;决策树的AUC、灵敏度、特异度分别为0.925(0.878~0.972)、0.958、0.836;随机森林的AUC、灵敏度、特异度分别为0.973(0.892~0.986)、0.950、0.850;随机森林模型预测的AUC值高于列线图模型(Z=-3.979,P<0.001)和决策树模型(Z=-3.150,P=0.002),且随机森林模型预测的灵敏度和召回率最高。
在验证集中,列线图的AUC、灵敏度、特异度分别为0.903(0.823~0.982)、0.925、0.750;决策树的AUC、灵敏度、特异度分别为0.894(0.809~0.979)、0.875、0.850;随机森林的AUC、灵敏度、特异度分别为0.968(0.931~1.000)、0.875、0.950;随机森林模型预测的AUC值高于决策树模型(Z=-2.582,P=0.010),且随机森林模型预测的特异度和召回率最高。见表3。

表3 模型预测效能及内部验证
3 讨论
FGR由各种因素引发胎盘供血受阻及血液供应不足而引起,可升高围产儿死亡风险(5至10倍)及导致远期不良结局[10]。因此早期甄别高危孕妇和及早合理干预对改善围产儿不良妊娠结局具有临床意义。
3.1 孕妇并发FGR的影响因素及作用机制
本研究多因素Logistic回归分析表明,孕妇在未规律补充叶酸、合并HDP、大脑中动脉RI<0.86、孕妇空腹静脉血VEGF<49.85ng/mL及脐带静脉血VEGF<67.10ng/mL时,其并发FGR的风险升高。在胚胎形成及胎儿发育时,孕妇体内叶酸需求量迅速增加,若孕妇叶酸摄入不足,可引起胎儿神经管缺陷及母体贫血[11]。叶酸在叶酸循环中以消耗一碳单位的形式逐步转化,以调控RNA、DNA及氨基酸的代谢,进而影响胎儿的生长发育过程[12]。国内外研究[13-14]表明,妊娠期叶酸补充与降低FGR及胎儿低出生体重风险相关。此外,母体贫血会使胎盘-胎儿血流和母体能量供给滞缓,致使胎儿宫内发育缓慢。姜虹羽等[15]研究表明,母体贫血程度与胎儿生长受限程度呈正相关。因此,建议孕妇在备孕期及妊娠期坚持规律补充叶酸,以减少FGR的发生。彭翠等[16]研究指出,子痫前期合并FGR的患者发生母体及新生儿不良结局的风险显著升高。推测对于合并HDP的孕妇,其全身小动脉痉挛导致内径狭窄,阻碍血液向组织器官供应及促进血液浓缩,导致胎盘血液供应不足,致使胎儿营养摄取障碍,引起FGR。
通常,胎儿脐动脉、大脑中动脉、静脉导管、子宫动脉等血管的PI、RI及S/D等值会随胎盘的逐渐成熟而减小,以维持相适应的血流灌注,才能确保胎儿正常生长发育及物质代谢[17]。大脑中动脉是胎儿颅脑血液供应的主要血管,包括RI在内的血流参数水平降低,血流量储备充足,为胎儿脑部正常发育提供了良好条件。胎儿大脑中动脉RI值偏高会限制血流量,升高其FGR发生的可能性。本研究未发现其它血管的血流参数值与FGR发生有关,这与张中华等[18]研究不相符,可能与纳入孕妇孕期、样本量的不同有关。胎盘的正常灌注是胎儿生长的必需条件,而胎盘发育决定着胎盘功能。血管生成不仅在胎盘发育中起重要作用,亦主导者着胎儿的血液循环。VEGF是一种促血管内皮细胞生长因子,具有促进血管形成及血管内皮细胞移动、增殖、分裂的作用[19]。朱念念等[20]研究表明,在孕晚期,合并HDP孕妇血清VEGF水平降低,进一步多因素Logistic回归分析发现,VEGF水平升高为该类孕妇发生FGR的独立保护因素。本研究表明,偏低的孕妇空腹静脉血VEGF(<49.85ng/mL)及脐带静脉血VEGF(<67.10ng/mL)均与FGR高风险有关。因此建议临床应加强对孕妇空腹静脉血及脐带静脉血VEGF水平的检测,警惕体内VEGF水平偏低孕妇并可视情况决定适当补充VEGF。
3.2 机器学习模型对于孕妇并发FGR影响因素的预测效果
机器学习是近年医学研究的新程序、新课题,其利用计算机从研究数据和统计信息中学习,是数据挖掘的重要工具。数据挖掘技术可助临床准确预测或决策,进而指导准确、个性化的诊疗[21]。本研究将5项显著性指标:叶酸补充、合并HDP、大脑中动脉RI、孕妇空腹静脉血及脐带静脉血VEGF作为预测因子构建列线图、决策树及随机森林3种混合机器学习模型,经验证,随机森林模型在实际孕妇识别并发FGR效能方面仍然优于列线图和决策树,与其在训练集中表现的预测效果一致。随机森林模型的AUC、特异度及召回率均高于列线图模型和决策树模型,而列线图模型的灵敏度最高。决策树模型的预测效能在验证集中减低,说明决策树模型存在过拟合现象。在验证集中列线图模型的AUC值与随机森林模型无明显差异,说明列线图模型与随机森林模型之间显著性差异的预测能力仅表现在本研究的训练集数据,而在实际应用中可能更多表现出非显著性差异的预测性能,提示临床医生可在实践中根据需要将随机森林模型和列线图模型相互补充应用。
但本研究存在不足:为单中心研究,局限于小样本量,可能存在选择性偏倚,且小样本量不容易发掘更多的显著指标,使得一些预测变量被排除在建模以外;其他可能影响胎儿生长发育的指标如胰岛素样生长因子、生长激素未纳入分析;仅进行了内部验证,会高估模型的效能。因此,未来的研究应扩大样本量、整合更全面的指标及拓展至多中心,以进一步验证本研究结果的真实性,使研究结论更可靠。
综上所述,本研究构建了3种FGR评估的机器学习预测模型,其中随机森林模型预测孕妇并发FGR的效果优于决策树模型,随机森林模型与列线图模型的预测效能无显著差异,两者可相互补充应用。

