老年人主观认知下降影响因素的路径分析
王嘉璐,徐林燕,赵 磊,姚 远,杨灏栋,许丽娟,叶丽慧,张莎莉,林家玲
丽水学院医学院,浙江 323000
2020 年,我国第七次全国人口普查资料显示,全 国60 岁及以上人口占总人口的18.70%,其中65 岁以上人口占13.50%[1]。伴随着人口老龄化形势加剧,痴呆发生率迅速增高,阿尔茨海默病(Alzheimer's disease,AD)为常见的痴呆类型,目前尚无有效治疗方法,早期预防成为降低AD 发生率的重要途径。主观认知下降(subjective cognitive decline,SCD)作为无症状性临床前期AD 是指个体认知能力较前下降的自我感知,不需要通过外部认知测试进行确认,且神经心理客观测试未达到轻度认知障碍(mild cognitive impairment,MCI)阶段[2]。Van Harten 等[3]研究显示,45%的SCD老年人诊断痴呆的风险是正常老年人的2 倍。SCD 在3 年内发展为MCI 或AD 的风险为40%~62%[4]。若能早期对SCD 影响因素进行分析,打开AD 早期诊治的有效时间窗[5],则可降低其发生MCI 甚至AD 的风险。以往对于SCD 影响因素的研究存在纳入变量较少[6]、影响因素相互作用路径模型未完善等问题,明确老年人SCD 现状以及影响因素中各变量间的相互作用路径有利于进一步理顺SCD 发生的内在机制,是制定有效干预措施的理论基础。因此,本研究旨在调查老年人SCD 现况,明确SCD 影响因素的作用路径,以期为护理人员制定老年人SCD 的有效干预措施提供参考。
1 对象与方法
1.1 研究对象
于2022 年7 月—11 月采用两阶段整群抽样法(第1 阶段采用抽签法从浙江省11 个地级市中随机抽取4个地级市,第2 阶段采用同样方法从4 个地级市中随机抽取2 个社区或乡镇)抽取浙江省宁波市、绍兴市、湖州市、台州市8 个社区或乡镇的1 004 名老年人作为研究对象。纳入标准:1)年龄≥60 岁;2)意识清楚,可以与调查者正常沟通;3)自愿参与本研究。排除标准:1)患有影响认知功能的疾病,如脑卒中、帕金森病、颅脑损伤;2)过去3 个月受到心理创伤(重大压力)或患急性疾病;3)存在精神或心理问题(严重痴呆、轻度痴呆或抑郁)。
1.2 调查工具
1.2.1 一般资料调查问卷
一般资料调查问卷由研究者自行编制,包括年龄、性别、婚姻状况、居住地、人均月收入、近1 个月睡眠质量等。
1.2.2 SCD-Q21(21-Item Subjective Cognitive Decline Questionnaire)
SCD-Q21 由Gifford 等[7]编 制,中 文 版 由 郝 立 晓等[8]汉化,用于筛查SCD 风险人群。该问卷共21 个条目,二分类选项回答“是”计1.0 分,回答“否”计0.0 分;三分类选项回答“经常”计1.0 分,回答“偶尔”计0.5分,回答“从未”计0.0 分。条目11 和条目19 为反向计分条目,其余条目均为正向计分条目,满分21分,得分越高说明SCD 主诉越多。本研究中该问卷的Cronbach's α系数为0.870。
1.2.3 微营养评定法简表(Short-Form Mini-Nutritional Assessment,MNA-SF)
MNA-SF 由Rubenstein 等[9]编 制,用 于 识 别 营 养不良者。MNA-SF 满分为14 分,根据评分分为3 个等级,其中0~7 分为营养不良,8~11 分为有营养不良风险,12~14 分为营养状况良好,将营养不良和有营养不良风险均归为存在营养风险。
1.2.4 简版老年抑郁量表(15-Item Geriatric Depression Scale,GDS-15)
GDS-15 由Yesavage 等[10]编制,由唐丹[11]翻译、修订形成中文版,用于筛查抑郁症老年人。该量表共15个条目,回答“是”计1 分,回答“否”计0 分,满分15 分,得分越高表示抑郁程度越高,得分≥8 分提示抑郁。
1.2.5 老年抑郁量表的3 项分量表(3-Item Subscale of the Geriatric Depression Scale,GDS-3A)
GDS-3A 是从GDS-15 中提取形成,共3 个条目,目前作为大规模流行病学调查和老年人淡漠状况的筛查工具[12]。GDS-3A 的灵敏度为69%,特异度为85%[13],可较好地测量老年人的淡漠状况,得分≥2 分提示淡漠。
1.2.6 国际体力活动问卷(International Physical Activity Questionnaire Short Form,IPAQ-SF)
IPAQ-SF 由世界卫生组织(WHO)等多方参与编制后定型,由屈宁宁等[14]修订为中文版,用于体力活动水平调查。该量表共7 个条目,前6 个条目分别为个体高强度、中强度、步行体力活动的频率(d)和时长(min),赋值代谢当量(METs)分别为8.0,4.0 和3.3,最后1 个条目为个体每日静坐时长。总体力活动水平为每种强度体力活动对应的MET 赋值与每周总持续时间的乘积,最终分为高、中、低3 个体力活动水平。
1.3 资料收集方法
调查小组共同收集资料。调查人员接受专业培训,明确调查内容,并能够采用统一询问方式进行询问。调查实施阶段,调查小组在取得相关部门配合和老年人同意后,以问卷调查形式开展面对面调查。最终发放问卷1 236 份,回收问卷1 198 份,问卷回收率为96.93%;有效问卷1 004 份,问卷有效率为83.81%。
1.4 统计学方法
采用Excel 双人核对录入数据,采用SPSS 26.0、AMOS 23.0 软件分析数据。定量资料符合正态分布,采用均数±标准差(±s)描述,定量资料不符合正态分布,采用中位数(四分位数)[M(P25,P75)]描述;定性资料采用频数、百分比(%)描述;单因素分析采用Mann-WhitneyU检验和Kruskal-WallisH检验进行非参数检验;多因素分析采用线性回归模型;影响因素的作用路径采用路径分析。以P<0.05为差异有统计学意义。
2 结果
2.1 老年人一般资料及SCD 现状
1 004 名老年人年龄(71.36±7.71)岁;男435 人(43.3%),女569 人(56.7%);城镇居民409 人(40.7%),农村居民595 人(59.3%);已婚841 人(83.8%),其他(未婚、分居、离异、丧偶)163 人(16.2%);小学以下253 人(25.2%),小 学505 人(50.3%),初 中174 人(17.3%),高中及以上72 人(7.2%)。SCD-Q21 总分为7.50(3.50,11.50)分。
2.2 老年人SCD 影响因素的单因素分析(见表1)
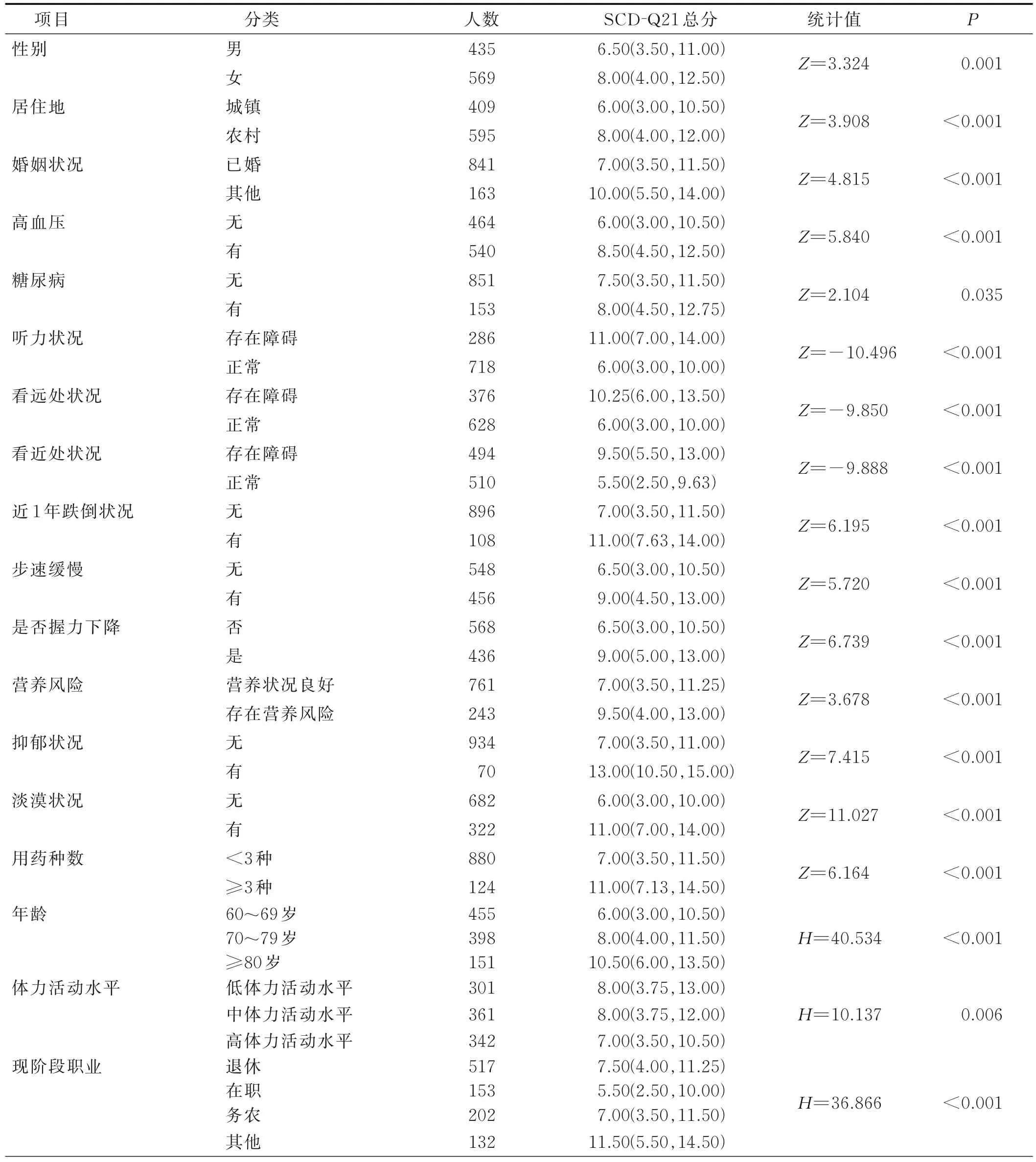
表1 老年人SCD 影响因素的单因素分析[M(P25,P75),n=1 004] 单位:分
2.3 老年人SCD 影响因素的线性回归分析
将老年人SCD-Q21 总分作为因变量,将单因素分析中有统计学意义的变量作为自变量,进行线性回归分析。方差膨胀因子(VIF)<10,说明自变量之间不存在多重共线性,德宾-沃森(DW)接近2,说明样本独立性良好,残差符合正态分布,该线性回归方程有意义。线性回归结果显示,听力状况、看远处状况、看近处状况、用药种数、受教育程度、疼痛程度、淡漠状况、抑郁状况、高血压、是否握力下降均有统计学意义(P<0.05),将所有因子纳入回归方程,可解释总变异的31.7%。线性回归分析中回归系数绝对值越大表示自变量对因变量的影响越大;若标准化系数为负值,说明因变量随着自变量的增大而减小,若标准化系数为正值,说明因变量随着自变量的增大而增大。本研究中,淡漠状况、听力状况对SCD-Q21 总分的影响较大,其中,淡漠状况的回归系数为2.208,表明淡漠状况较严重的老年人SCD-Q21 总分较高,SCD 水平较高;听力状况的回归系数为-1.691,表明听力正常的老年人SCD-Q21 总分较小,SCD 水平较低。自变量赋值方式见表2,回归分析结果见表3。

表2 自变量赋值方式
2.4 老年人SCD 影响因素的路径分析
结合变量间的相关性、文献分析结果、临床经验作出假设,将抑郁状况和淡漠状况作为中介因素,将其他线性回归中的变量作为始动因子纳入模型研究,进行SCD 影响因素路径分析,采用极大似然法对模型进行检验,拟合后模型各参数均达到评价标准:卡方自由度比(χ2/ν)=1.840,拟合优度指数(GFI)=0.997,调整后优 度 指 数(AGFI)=0.978,比 较 拟 合 指 数(CFI)=0.993,非规范拟合指数(TLI)=0.959,近似误差均方根(RMSEA)=0.029,标准化均方根残差(SRMA)=0.020,模型拟合度较好,所有路径均有统计学意义(P<0.05)。路径分析结果显示,听力状况、看远处状况、用药种数、是否握力下降既可直接影响SCD,又可通过淡漠状况间接影响SCD;看近处状况、高血压、受教育程度直接影响SCD;疼痛程度既可直接影响SCD,又可通过淡漠状况和抑郁状况间接影响SCD。老年人SCD 影响因素的路径模型见图1,老年人SCD 影响因素的路径分析效应分解结果见表4。
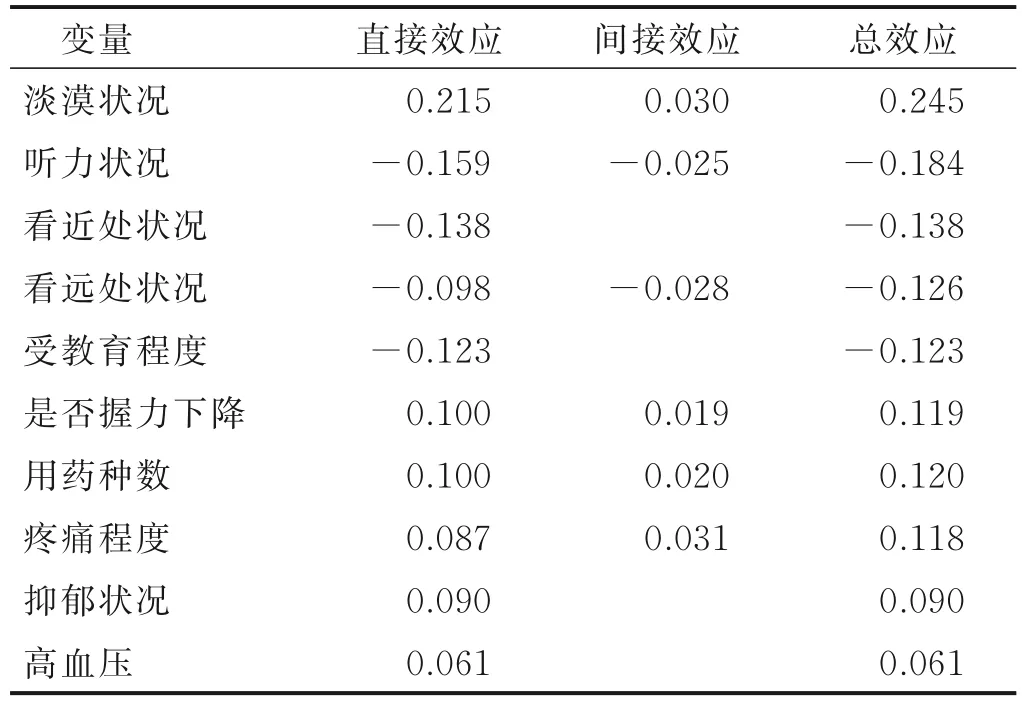
表4 老年人SCD 影响因素的路径系数
3 讨论
3.1 老年人SCD 现状
本研究结果显示,1 004 名老年人SCD-Q21 总分为7.50(3.50,11.50)分,略 高 于 北 京 市 社 区 老 年 人[(7.35±4.98)分][15],老年人主观认知水平仍有待提高。原因可能是:1)本研究纳入的老年人年龄为(71.36±7.71)岁,高于北京市社区老年人[(67.00±4.48)岁],已有研究显示,年龄越大SCD 风险可能越高[16],随着年龄增长,大脑认知功能会呈现逐渐退化的趋势,大脑结构区域缩小,从而引起认知水平下降[17]。2)与北京市社区老年人相比,本研究的纳入对象包含农村老年人,且占比较大(59.3%),农村医疗服务资源相对缺乏,老年人健康素养较低,对疾病的重视程度不足,自我管理能力较差,更易引起认知功能下降。3)北京市老年人收入水平较高,主动就医的意愿较强,及时干预有利于延缓SCD 发展。因此,护理人员应尽早对SCD 高危人群提供个性化干预,提高老年人的认知水平。
3.2 老年人SCD 影响因素路径分析
3.2.1 淡漠状况
路径分析结果显示,淡漠状况对老年人SCD 的总效应最大,同时可通过抑郁的中介作用对SCD 产生影响,抑郁对SCD 存在中介效应,与李春华等[17]研究结果一致。抑郁会引起脑容量、海马体体积减小,海马神经元的可塑性受损,大脑结构发生变化,导致认知能力减退[18]。淡漠与额叶皮质功能缺陷有关,可增加抑郁风险,引起淀粉样蛋白异常,大脑β 淀粉样蛋白负担加重,脑白质高信号,大脑结构变化,进而导致认知功能下降[19]。已有研究发现,完全沉浸式虚拟现实(VR)认知训练有利于改善老年人的淡漠状况,训练后的老年人额枕功能连接,颞下皮质厚度增加,后扣带皮质脑代谢提高,淀粉样蛋白负担减轻,抑郁倾向减少,老年人认知功能得到改善[20]。
3.2.2 听力状况与视力状况
听力状况、看远处状况既可直接影响SCD,又可通过淡漠状况间接影响SCD;看近处状况直接影响SCD,其总效应值均低于淡漠状况,分别为-0.184,-0.126,-0.138。与Bikbov 等[21]研究结果相似,原因可能为:1)听力、视力减退,与认知活动有关的外部刺激减少,社会孤立等风险增加,导致认知功能障碍。2)存在听力、视力障碍的老年人需要更多的认知资源支持听力和视力功能,认知负荷增加,导致为高阶记忆过程分配更少的认知资源,并加速认知能力下降[21]。建议子女关注老年人有无听力和视力状况衰退,尽早通过植入人工耳蜗、使用助听器改善听力,通过佩戴眼镜、手术改善视力。
3.2.3 受教育程度
受教育程度通过直接作用对SCD 产生影响。Mizuno 等[22]发现,受教育程度越高的人大脑控制网络、显著网络和皮质下区域的激活越大,受教育程度较低的人激活越低,这些激活作用与SCD 症状之间存在关联,这可能与大脑出现病理代偿,引起β 淀粉样蛋白沉积有关,激活作用越大SCD 症状越明显,与本研究结果不同。而Liu 等[23]研究发现,较高的受教育程度与较好的认知功能有关,受教育程度较高的老年人参与各种活动的资源和机会较多,在整个生命过程中持续刺激智力,从而有利于改善认知功能,为老年人认知提供优势,与本研究结果相似。提示未来需进一步探究受教育程度与SCD 之间的关联。已有研究发现,身体-认知联合训练可以通过不同或者互补的途径影响大脑可塑性,由身体锻炼诱导生理变化,如脑源性神经营养因子上调和海马神经发生刺激可促进认知参与的经验依赖性神经可塑性效应[24],提示护理人员应积极开展此类训练。
3.2.4 用药种数、是否握力下降
用药种数、是否握力下降既可直接影响SCD,又可通过淡漠状况间接影响SCD。握力下降提示体内组织蛋白分解量大于合成量,影响机体正常代谢,机体对于炎症及氧化应激的预防和修复能力下降,神经可塑性降低,从而引起认知功能下降[25]。较高的握力是保持独立性的重要因素,握力降低可能导致老年人躯体活动能力不足,社会参与度低,从而引起淡漠。另外,用药种数多可能与老年人患有高血压,存在听力、视力障碍并伴随疼痛等多种疾病有关,多种药物合用可能损伤大脑,引起淡漠并影响认知。护理人员应重视科普相关知识,提升老年人的健康素养。
3.2.5 疼痛程度
疼痛程度既可直接影响SCD,又可通过淡漠状况和抑郁状况间接影响SCD。疼痛可通过激活免疫系统从而产生大量促炎细胞因子;可通过激活星形胶质细胞,释放谷氨酸盐,从而引起神经损伤[26],使老年人出现淡漠和抑郁。因此,疼痛程度高相较于疼痛程度低的老年人更易出现淡漠和抑郁,进而引起认知功能衰退。
3.2.6 高血压
高血压直接影响SCD。既往研究表明,老年人患多种慢性疾病且合并高血压时发生认知水平下降的风险更高[27],原因可能为高血压可引起脑内β 淀粉样蛋白沉积,从而刺激诱导炎性因子释放,引起神经元受损,导致认知功能障碍[28]。
4 小结
老年人SCD-Q21 总分较高,老年人认知水平有待进一步提高,其受诸多因素影响,护理人员应重点关注存在淡漠、听力障碍、视力障碍、受教育程度低、握力下降、用药种数≥3 种、疼痛、抑郁、高血压老年人人群,加强对老年人SCD 风险的筛查和治疗,抓住AD 前期诊治的有效时间窗,并给予针对性的干预措施,提高老年人认知功能,延缓MCI 和AD 的发生。

