乳腺癌保乳术SLNB阴性患者未行腋窝淋巴结清扫的效果观察
郑晓冬,徐樟玲,王文武
(1.衢州市人民医院 乳甲外科,浙江 衢州 324100;2.衢州市第二人民医院 心胸外科,浙江 衢州 324022)
乳腺癌治疗历经了根治术、改良根治术、乳房重建、保乳术等发展历程。近些年,随着微创理念的提出,不断有学者探索保留乳房的手术方式,加之新辅助放化疗的逐步发展,更是可在延长患者生存期限的基础上,尽量做到微创治疗及术后快速康复[1]。在乳房微创手术过程中,腋窝淋巴结清扫(axillary lymph node dissection, ALND)会阻碍淋巴管回流,致使淋巴结水肿,继而影响手臂活动,导致患者术后恢复有明显差异性[2]。相关研究提出,对尚未发现有腋窝淋巴结转移的早期乳腺癌患者,若实行统一的淋巴结清扫可能超出了治疗价值[3]。乳腺癌淋巴结多位于腋下,前哨淋巴结活检(sentinel lymph node biopsy, SLNB)能够预测淋巴结转移情况,可避免不必要的术源性损伤[4]。本研究对比观察早期浸润性乳腺癌SLNB阴性患者是否实施淋巴结清扫的手术效果和术后生存质量,旨在寻找对患者损伤较少且能改善预后的治疗方式。
1 资料与方法
1.1 一般资料 回顾2019年1月—2020年12月衢州市人民医院收治的110例早期浸润性乳腺癌SLNB阴性患者的临床资料,均实施早期保乳治疗术。纳入标准:①原发肿块通过活检或者是细针/空心针穿刺证实为乳腺癌前哨淋巴结活检(SLNB)阴性,且符合《美国癌症联合会乳腺癌分期(第七版)》诊断标准[5];②术前行CT、超声、MRI至少一项影像学检查判定疾病;③术前未进行抗肿瘤治疗;④能完成术后1年随访。排除标准:①存在其他恶性肿瘤;②临床资料不完整。依据术中是否进行淋巴结清扫进行分组,其中50例行常规腋窝淋巴结清扫术(对照组),60例未行腋窝淋巴结清扫(观察组),2组一般资料差异无统计学意义(P>0.05),见表1。本研究经医院伦理委员会审批,研究对象知情同意。
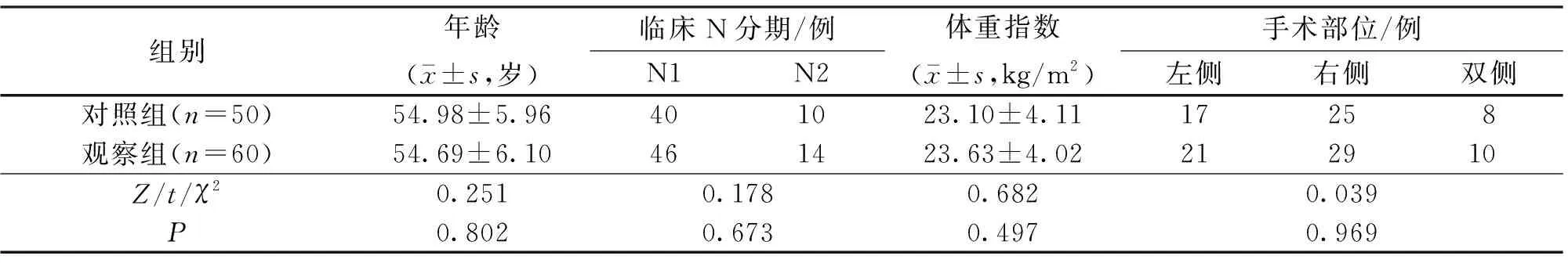
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
1.2 前哨淋巴结活检及判定[6]术者认真观察影像学结果,依据病灶部位标记注射点(病灶范围内3、6、9、12点四个方向),注射浓度为1%染色溶液,等待15 min,切开皮、皮下组织、脂肪、结缔组织等,在发现被染蓝的淋巴管后按照设定的方向进行解剖,并切除病灶,送往病理科进行检验。循蓝染淋巴管找到淋巴结,不论γ探测的峰值高低,均可定义为前哨淋巴结(SLN);γ探测仪探测到最高峰的淋巴结,则不管是否发生蓝染可定义为SLN;峰值超过最高峰值10%的淋巴结,则不管是否发生蓝染可定义为SLN。
1.3 早期保乳治疗术 术者在手术开始前认真对样本进行检查,针对SLNB阴性患者实施保乳手术治疗。对照组在手术过程中常规进行ALND;观察组则确定没有异常后结束手术。
1.4 观察指标
1.4.1 手术相关情况 记录手术用时、术后引流量、术中出血量、拔管时间。
1.4.2 治疗总有效率 术后1年依据RECEST实体瘤评定标准对靶病灶进行评估,完全缓解:淋巴结缩小范围<10 mm;部分缓解:靶病灶直径缩小≥30%;疾病进展:检测到总病灶直径增长≥20%,或者是出现新的病灶;疾病稳定期:病灶改变介于部分缓解与疾病稳定期之间[7]。治疗总有效率=完全缓解率+部分缓解率。
1.4.3 并发症和复发 两组均术后每三个月到医院复诊,随访1年,统计1年内并发症发生情况,包含:腋窝淋巴水肿、肢体麻木、活动受限、上肢肿痛。统计随访期间复发情况。
1.4.4 生存质量 入组及末次回访时,采用欧洲癌症研究与治疗组织生存质量问卷(EORTC QLQ-C30)评估患者生存质量。问卷包含5个功能领域、9个症状领域(各项从无到症状严重计1~4分,分数越高,则患者的生存质量越差),以及1个总生存质量领域(从极差到极好分别计1~7分,分数越高,则患者的生存质量越好)[8]。
2 结果
2.1 手术情况和治疗效果 观察组的手术用时、拔管时间,术后引流量、术中出血量均少于对照组,差异有统计学意义(P<0.05),见表2。对照组完全缓解20例,部分缓解18例,治疗总有效率为76.00%;观察组完全缓解23例,部分缓解21例,治疗总有效率为73.33%;2组差异没有统计学意义(χ2=0.102,P=0.749)。
表2 两组患者的手术相关情况Table 2 Surgical information of patients in the two
2.2 并发症及复发情况 术后随访1年,对照组术后并发症发生率(22.00%)高于观察组(3.33%),差异有统计学意义(χ2=9.119,P=0.003);两组复发率差异无统计学意义(P>0.05)。详见表3。
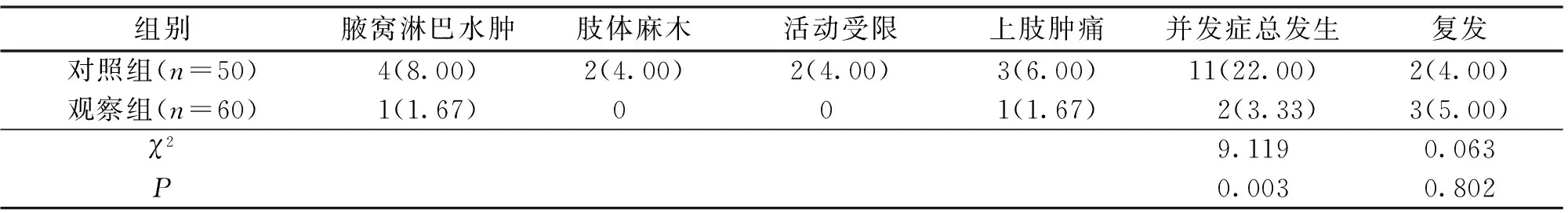
表3 两组的并发症及复发情况比较[n(%)]Table 3 Comparison of complications and recurrence between the two groups[n(%)]
2.3 生存质量 入组时,2组总生存质量及功能、症状评分差异均无统计学意义(P>0.05);治疗1年后,观察组的功能、症状评分低于对照组,总生存质量评分高于对照组,差异均有统计学意义(P<0.05)。见表4。

表4 治疗1年后两组患者的EORTC QLQ-C30评分比较分)Table 4 Comparison of EORTC QLQ-C30 scores between the two groups after
3 讨论
中国抗癌协会乳腺诊治指南与规范(2019版)[9]中提及:对于SLNB阴性患者而言,并非需要进行ALND,可减轻淋巴回流不畅对患者的影响,继而提高生存质量。本研究结果显示,SLNB阴性仅接受手术患者与接受ALND患者的治疗总有效率及复发率无显著差异。经临床经验证实ALN转移呈现连续阶梯形规律,受限累及的病灶为Level Ⅰ淋巴结,之后才会累及Level Ⅱ、Ⅲ淋巴结,如果Level Ⅰ淋巴结没有发生转移,则较高水平淋巴结发生转移的概率较低,这也是临床上决定ALN清除范围的参考思路[10-11]。当然,乳腺淋巴结转移规律与淋巴结具有个体差异性,当前SLNB技术指导下的SLN假阴性率不可能降低为零,及时采取各类措施也无法降低假阴性率,原因与乳腺癌淋巴结转移存在“跳跃转移”现象有着直接的相关。韩超[12]研究中提出,可以采取一定的措施使得假阴性率维持在较低的水平,且用SLNB代替ALND完全可行,虽然也存在“跳跃转移”现象与“淋巴解剖学差异现象”,但是可以通过后期的辅助放化疗解决。本研究中,未进行淋巴结清除患者术后的复发率与ALND患者并无差异,故而笔者认为SLNB阴性患者不进行淋巴结清扫具有可行性。
EORTC QLQ-C30量表在临床上已经得到了广泛应用,且为测量癌症患者生存质量的共性量表。乳腺癌患者康复包含了生理、社会以及心理三个方面,而生理康复决定着社会及心理康复的参与程度。本研究中,两组的EORTC QLQ-C30评分、并发症发生率差异显著,观察组患者由于没有进行ALND,故术后并发症轻微而提升了恢复的效果。SLNB的出现使人们对ALN有了全新的认识,其可以使腋窝淋巴结没有转移的乳腺癌患者避免ALND,从而避免了术后上肢淋巴结水肿、淋巴回流不畅、上肢麻木等情况发生,继而提高了患者的生存质量[13]。本研究还发现,两组的手术情况相比具有明显差异。术中未进行ALND,可缩短手术时间、减少对周围组织的损害,从而减少了术源性损伤带来的问题。可见,未进行ALND不仅可以优化手术流程,而且能降低并发症发生的风险。
综上所述,SLNB阴性的早期浸润性乳腺癌患者在保乳术中未进行ALND,有助于降低并发症的发生率,提高患者生存质量,且治疗有效性与ALND者相同。

