探讨计算机体层成像与磁共振成像诊断早期结肠癌淋巴结转移的价值
吴三来 漳州市云霄县医院 (福建 漳州 363300)
内容提要: 目的:观察计算机体层成像(CT)及磁共振成像(MRI)诊断早期结肠癌淋巴结转移的价值。方法:以回顾性分析方式选择2020年2月~2023年2月就诊于本院接受手术治疗,经病理学诊断确诊为早期结肠癌患者80例,以手术病理结果作为本研究判定的“金标准”,并将患者在术前接受的CT及MRI检查结果与术后病理诊断结果进行对比,明确两种不同检查诊断结果对于早期结肠癌淋巴结转移的价值。结果:在术后“金标准”的诊断结果中,诊断为早期结肠癌淋巴结转移者17例,早期结肠癌淋巴结未转移者63例。CT及MRI诊断的敏感性、特异性、阳性预测值及阴性预测值均高于单一检测。转移者检查中淋巴结短径大于未转移者,差异具有统计学意义(P<0.05)。结论:对早期结肠癌淋巴结转移患者采取CT及MRI诊断具有较高的诊断价值。
结肠癌是消化系统多发恶性肿瘤之一,发病率位居恶性肿瘤第三位,对患者健康形成了巨大威胁,且呈明显上升趋势,若不及时处理则会引起恶性肿瘤细胞广泛转移,继而诱发出现严重病变[1]。早期结肠癌,则是指肿瘤组织浸润深度局限于黏膜层或黏膜下层而未达到固有肌层,且不论有无局部淋巴结转移[2]。具不完全统计结果认为,我国现阶段的结肠癌每年发病人数超过40万,病死率超过65%,而发生侵及黏膜下层后其淋巴结转移率在3.5%~38%,给患者带来很大的身心健康威胁[3]。而虽然是早期结肠癌诊断,而预后的影响因素主要是在淋巴结是否转移,亦是在临床上,针对于手术方案选择的重要判定指标[4]。在术前,选择一种准确度更高的检查方式,对于手术方案的指导及患者治疗与预后的判断,有着积极地影响[5]。基于上述研究结果,本研究以回顾性分析方式选择2020年2月~2023年2月就诊于本院接受手术治疗,经病理学诊断确诊为早期结肠癌患者80例,以手术病理结果作为本研究判定的“金标准”,并将患者在术前接受的计算机体层成像(Computed Tomography,CT)及磁共振成像(Magnetic Resonance Imaging,MRI)检查结果与术后病理诊断结果进行对比,现将结果报道如下。
1.资料与方法
1.1 临床资料
以回顾性分析方式,选择2020年2月~2023年2月就诊于本院接受手术治疗,经病理学诊断确诊为早期结肠癌患者,共计80例,其中男性49例,女性31例,年龄36.0~82.0岁,平均(58.28±3.77)岁。患者在术前均采取CT及MRI检查,检查结果明确发病部位分布:7例升结肠,4例横结肠,9例降结肠,29例乙状结肠,31例直肠。
纳入标准[6]:①于本院接受结肠癌根治术,并在术中取组织检查完成病理分析;②年龄≥18岁,具有完全认知能力;③相关资料完整,且术前接受CT与MRI检查。排除标准[7]:①相关术前检查资料缺失;②病理学检查资料不完整;③患有精神疾病;④拒绝本研究所开展的问卷调查。
1.2 方法
CT检查方法:嘱患者在接受检查前,进行2d少渣饮食,并尽量选择软流食为主,在患者接受检查的前1d 晚上,指导其将50mL硫酸镁(50%)以口服的方式饮入,指导患者在饮用后多喝水,次日即检查的当天需完全禁食,才能确保获得准确的结果。本研究检查选择以飞利浦64层螺旋CT扫描仪进行扫描,扫描范围设置:膈顶至耻骨联合下缘。扫描参数设置:管电压120kV,管电流300mA,准直128mm×0.625mm,原始层厚1.0mm,pitch为0.993,扫描时间则设置为0.75s/360°,重建矩阵512×512。在检查时,嘱咐患者以深呼吸屏气的方式接受检查,先平扫并使用高压注射器以增强扫描,选择从肘静脉注入320mgI/mL泛影葡胺,速度需控制在3.0~3.5mL/s,以1.5mg/kg的方式计算剂量,完成后以20mL生理盐水完善注射管的冲洗。并在25~30s、65~70s以及90~100s时获取动脉期、静脉期以及延迟期的增强图像。MRI检查方式:选择以GE 1.5T磁共振仪并用包裹线圈。扫描范围:膈肌下缘到耻骨下缘分部位进行扫描。参数设置如下:常规TR为550ms,TE为15ms,快速自旋回波TR为3000ms,TE为100ms,回波链长度为24。脂肪抑制TR为3000ms,TE为100ms,回波链长度为24。梯度回波TR为15ms,TE为6.9ms,相应编码方向为80°。结肠MR水成像TR为1800ms,TE为350ms,层厚设置为10mm,层间距设置为10mm,矩阵设置为256×256,激励次数为2~6次,视野设置为400mm×400mm。所有患者均采取增强前后扫描,横轴面与冠状面进行平扫,增强后进行T1W的横轴面、矢状面与冠状面扫描,于静脉团注扎0.1~0.2mmol/kg喷替酸葡钾胺进行增强检察。
1.3 观察指标与判定标准
将患者在术前接受的CT及MRI检查结果与术后病理诊断结果进行对比,明确两种不同检查诊断结果对于早期结肠癌淋巴结转移的价值。本研究将淋巴结转移判定为阳性,未转移判定为阴性[8]。
1.4 统计学分析
2.结果
2.1 术后病理“金标准”
在术后“金标准”的诊断结果中,诊断为早期结肠癌淋巴结转移者17例,早期结肠癌淋巴结未转移者63例。
2.2 术前接受CT及MRI检查结果与术后病理诊断结果对比
CT及MRI诊断的敏感性、特异性、阳性预测值及阴性预测值均高于单一检测,见表1、表2。
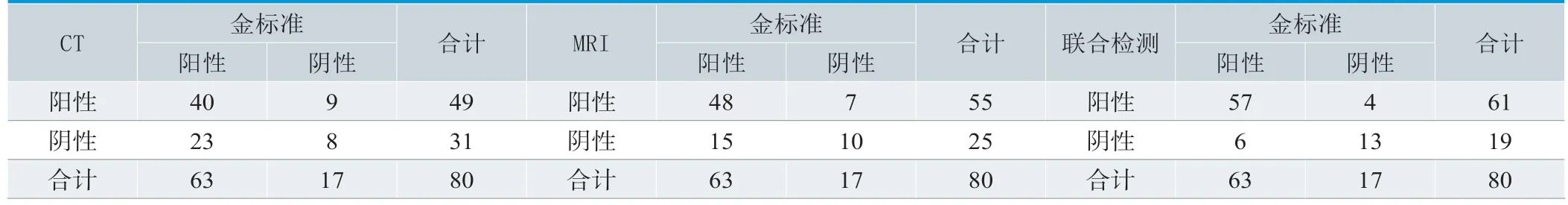
表1.术前接受CT及MRI检查结果与术后病理诊断结果对比 (n)

表2.术前接受CT及MRI检查结果与术后病理诊断结果对比
2.3 将病理学为标准,明确检查淋巴结短径指标
转移者检查中淋巴结短径大于未转移者,差异具有统计学意义(P<0.05),见表3。
表3.将病理学为标准,检查淋巴结短径指标 (±s,mm)

表3.将病理学为标准,检查淋巴结短径指标 (±s,mm)
组别n淋巴结短径转移17 5.33±1.47未转移63 3.66±1.08 t 16.298 P<0.001
3.讨论
结肠癌属消化系统恶性肿瘤类型,伴随着我国饮食结构与生活习惯等变化,造成结肠癌的发病率出现显著提升的效果。而结肠癌根据其病理分期,又被分为早期结肠癌和晚期结肠癌,而无论是否出现淋巴结转移,不将其作为肿瘤分期的判定依据。但是否发生淋巴结转移直接影响到患者的预后、手术方案的选择等。在临床中的研究表明,针对于患有早期结肠癌的患者,发现淋巴结转移率会随着癌细胞浸润深度的增加而上升,由此早期癌症患者是否发生淋巴结转移,对于患者的预后则产生积极的影响。而目前在影像学诊断中,对于淋巴结是否转移的判定标准是淋巴结的形状与大小,影像学研究认为在患者接受CT检查淋巴结短径超过10mm则为淋巴结转移阳性诊断标准[9]。目前对于影像学检查的主要选择以CT或MRI进行诊断,而早期的技术,并不能较好地显示出淋巴结的病变问题。随着影像学技术研究的不断深入,影像学检查技术较早期有着明显的提升,而由此导致了淋巴结转移率的检出率逐渐提升。在既往的研究中,根据患者临床病理结果进行回顾性的判断分析,对于目前在可检出的患者中,其淋巴结短径有存在<5mm的,但目前尚不能认为,以淋巴结短径是5mm作为其是否转移标准,由此目前还未确定以短径进行分析,是否可以达到较高的敏感性与特异性,而上述结果从侧面证实,早期结肠癌转移患者的淋巴结短径可能更小,临床中患者经术后病理学诊断发现约30%~50%患者转移的淋巴结短径未超过5mm,由此可以确定并不能以短径是否<5mm而作出最后的结论[10,11]。因此,在临床中则需要更好地诊断早期结肠癌淋巴结转移的判定标准,由于晚期结肠癌淋巴结增大较早期明显,很容易通过CT及MRI检测到进而使有无淋巴结转移之间差异性降低,而早期结肠癌患者的淋巴结体积增大的概率较小,而如果能在早期明确患者是否发生淋巴结转移,对于患者预后的判定有着积极的影响。而故在本次研究中,发生淋巴结转移者淋巴结检出率显著高于未发生淋巴结转移者,可见,影像学医师应重点关注早期结肠癌周围淋巴结是否被检测出,由此为临床患者提供更符合临床实际的诊断结果,为患者的治疗方案选择,提供重要的依据[12,13]。
最近有研究发现,在直肠癌患者中,以短径为5mm作为淋巴结转移标准,其敏感性达68%,特异性达78%,然而以5mm作为判定早期结肠癌淋巴结转移的标准,其敏感性为50%,特异性达81.6%,较低敏感性说明转移淋巴结可能存在更小短径[14,15]。本研究中,在术后“金标准”的诊断结果中,诊断为早期结肠癌淋巴结转移者17例,早期结肠癌淋巴结未转移者63例。CT及MRI诊断的敏感性、特异性、阳性预测值及阴性预测值均高于单一检测。转移者检查中淋巴结短径大于未转移者,差异具有统计学意义(P<0.05)。孟军等[16]研究选择120例经病理确诊的早期结肠癌患者,根据其肿瘤部位、浸润深度和淋巴结转移,对比患者术前CT及MRI检查与术后病理诊断结果。术后病理检查结果表明20例淋巴结转移,肿瘤均已浸润至黏膜下层。利用CT或MRI共检测43例淋巴结,其中病理诊断淋巴结转移14例,无淋巴结转移29例。利用CT及MRI检查的检出率和淋巴结短径明显大于无淋巴结转移(P<0.05)。对所检出淋巴结的短径ROC曲线分析,4.1mm可以作为CT或MRI诊断早期结肠癌淋巴结转移的最小短径评价标准,其敏感性为76.6%,特异性为78%。而上述结果与本研究结果符合率较高。
综上所述,对早期结肠癌淋巴结转移患者采取CT 及MRI诊断具有较高的诊断价值。

