替雷利珠单抗不良反应病例报告及文献回顾*
王晓剑,李哲,徐烨,潘晨,崔向丽
(首都医科大学附属北京友谊医院药剂科,北京 100050)
免疫治疗自20世纪90年代问世以来,已在癌症治疗领域取得了突破性进展。替雷利珠单抗(tislelizumab,百泽安®)是由我国百济神州自主研发的一种新型人源化IgG4型单克隆抗体[1]。近3年来替雷利珠单抗获批用于治疗霍奇金淋巴瘤、局部晚期或转移性细胞程序性死亡-配体1(programmed cell death-liqand 1,PD-L1)高表达的尿路上皮癌、鳞状非小细胞肺癌、表皮生长因子受体基因突变阴性和非鳞状非小细胞肺癌的一线治疗,同时也用于治疗肝细胞癌。目前,替雷利珠单抗导致不良反应大多都是病例报道,仅有2篇文献分析,本研究作者拟针对本院使用替雷利珠单抗发生药品不良反尖(adverse drug reaction,ADR)的病例及已发表的病例报告进行汇总分析,总结其发生特点,以期为临床用药安全提供参考。
1 资料与方法
1.1资料
1.1.1病例报告 通过医院信息系统(hospital information system,HIS)收集2021年7月至2022年12月在本院使用替雷利珠单抗的肿瘤患者,查阅患者病历记录、体温单、实验室检查结果以及影像学检查结果等不良反应报告,纳排标准:病历记录明确为替雷利珠单抗所致ADR,且有病例特点、处理和转归等信息。排除病历资料不完整、无法判断 ADR相关性的病历。以国家 ADR 监测中心关联性评价方法进行评价,根据用药与不良反应/事件的出现有无合理的时间关系;反应是否符合该药已知的不良反应类型;停药或减量后,反应是否消失或减轻;再次使用可疑药品是否再次出现同样的反应/事件;反应/事件是否可用合并用药的作用、患者病情的进展、其他治疗的影响来解释五条标准进行相关性评价。评价结果分为肯定、很可能、可能、可能无关,其中可能无关以上等级的不良反应判定为有关。本研究涉及患者的基本信息和医疗信息,已通过医院伦理委员会审批同意,批件号:2021-P2-162-01。
1.1.2文献资料 以“替雷利珠单抗”“不良反应”为中文检索词,以“tislelizumab”“adverse drug reaction” 为英文检索词,检索PubMed、ScienceDirect、Embase、万方数据库、维普网数据库,收集2019年1月至2022年12月替雷利珠单抗导致ADR的病例报告,纳入标准:病例明确为替雷利珠单抗所致ADR,且有病例特点、处理和转归等信息。排除临床资料不完整或重复发表的文献。
1.2方法 查阅我院患者病历记录,汇总文献报道的ADR患者资料,收集统计患者的人口学资料、原发病、用药情况、ADR发生时间和临床表现、临床处理和转归等,由两位研究者独立查阅病历,检索并筛选文献,核对后提取数据,并进行回顾性汇总分析。
2 结果
2.1病例报告 本院共86人使用替雷利珠单抗,共接受化疗310次。8例患者明确发生替雷利珠单抗所致ADR且资料完整(见表1,病例23~30)。5例为膀胱癌,2例为肺癌,1例为食管癌。所有患者替雷利珠单抗给药方案均为每3周一次(q3w),每次200 mg。不良反应相关性评价:很可能3例(病例23、26、28),可能5例(病例24、25、27、29、30)。其中男7例,女1例,平均年龄(68.5±11.12)岁。3例患者发生骨髓抑制,2例发生胃肠道反应,其余3例分别发生急性肾损伤、甲状腺功能减退和皮炎。6例ADR发生在首剂后1~2个疗程内,即21~41 d内,1例发生较早(首剂后2 d),1例ADR发生较晚(首剂后94 d),所有患者均采取对症治疗,且ADR可逆。
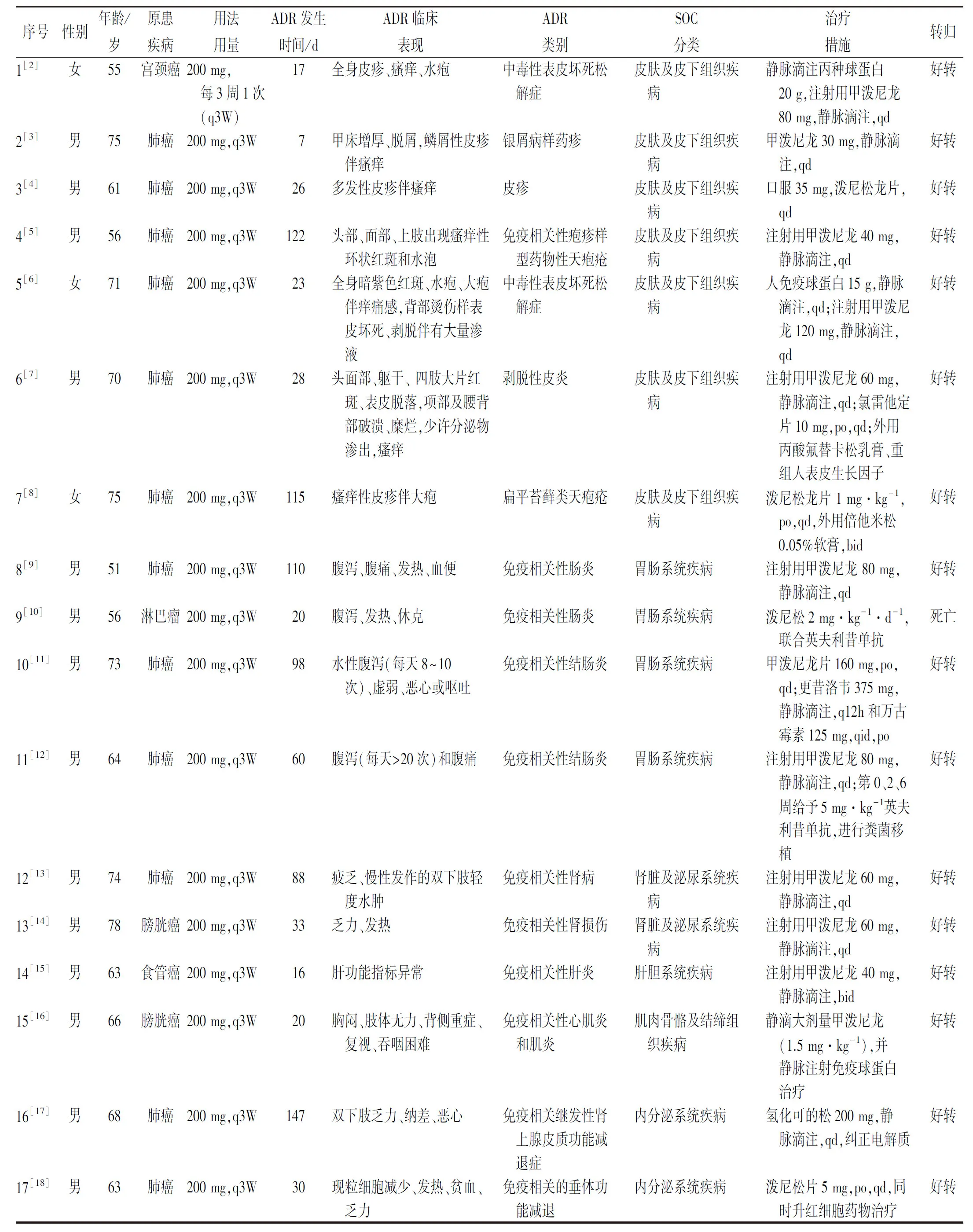
表1 替雷利珠单抗药物不良反应的患者情况Tab.1 Data of patients with adverse drug reaction by tislelizumab

续表1 替雷利珠单抗药物不良反应的患者情况Tab.1 Data of patients with adverse drug reaction by tislelizumab
2.2文献资料报告 检索到中文文献45篇,英文文献10篇。根据纳排标准,最终纳入21篇个案报道(其中中文11篇,英文10篇),共计22例患者(见表 1,病例1-22)。男18例,女4例。平均年龄(65.96±9.05)岁。15例为肺癌,1例食管癌,2例胃癌,2例膀胱癌,1 例宫颈癌,1例淋巴瘤。所有患者的替雷利珠单抗给药方案均为每3周一次,每次200 mg。ADR发生时间首剂后7~147 d,中位发生时间37 d。6例ADR发生在20 d内(第1个疗程内),6例发生在21~41 d内(第2个疗程内),10例ADR发生在用药42 d后。
在22例ADR中,有7例(31.82%)患者发生皮炎,占比最多,其次是肠炎(4例,18.18%)、肾炎(2例,9.09%)、肺炎(3例,13.64%)、肝炎(1例,4.55%)、心肌炎(1例,4.55%)、肾上腺皮质功能减退(3例,13.64%)、垂体功能减退(1例,4.55%)。
2.3合并用药情况 30例替雷利珠单抗所致ADR病例中,有联合用药的病例为24例(80.00%),使用最多的联用药物是紫杉醇和铂类(10例),包括联合使用紫杉醇脂质体和卡铂(4例)、紫杉醇(白蛋白结合型)和卡铂(4例)、紫杉醇脂质体和奈达铂(1例)、紫杉醇(白蛋白结合型)和顺铂(1例);其他联合用药有吉西他滨3例、奥沙利铂2例,阿扎胞苷2例、培美曲塞2例;紫杉醇脂质体2例、紫杉醇(白蛋白结合型)3例。还有6例未提及联合用药情况。
2.4累及系统及临床表现 30例替雷利珠单抗所致ADR累及的系统及临床表现,累及皮肤及其附件8例(26.67%),表现为水疱、皮疹等;累及消化系统/器官6例(20.00%),以胃肠炎和结肠炎为主,具体的临床表现为恶心、腹泻、腹痛、乏力、发热等;累及泌尿系统4例(13.33%),表现为乏力、发热,下肢水肿;累计血液系统3例(10.00%),表现为白细胞、血小板降低;累计内分泌系统4例(13.33%),表现为乏力、皮质功能减退、甲状腺功能降低;累计呼吸道3例(10.00%),表现为咯嗽、咳痰、双肺多发高密度灶、肺栓塞;累及肌肉功能1例,表现为肢体无力、吞咽困难;累及肝功能1例,表现为肝功能指标异常。
2.5治疗与转归 从收集的30例病例数据中,29例经停药或对症支持治疗均好转,1例使用替雷利珠单抗发生严重腹泻,使用糖皮质激素及对症治疗后,仍然没有缓解,最终死亡。8例皮疹中,5例出现水泡、大量渗出等严重的反应,使用糖皮质激素和球蛋白后好转;对于消化系统反应,轻微的采用止吐及补液治疗可好转,严重的需要使用糖皮质激素、抗菌药、联合英夫利昔单抗或粪菌移植治疗;对于内分泌系统不良反应,多采用氢化可的松进行治疗。
3 讨论
免疫检查点抑制剂(immune checkpoint inhibitors,ICIs)通过活化T细胞功能对肿瘤细胞进行杀伤的同时,活化的T细胞也攻击正常组织或增加自身抗体和细胞因子等诱发自身免疫性炎症反应,引起一系列免疫治疗相关不良反应,常见的ADR主要有肺炎、腹泻及结肠炎、肝炎、内分泌疾病和皮肤不良反应。替雷利珠单抗2019年12月26日年在国内上市,其说明书主要不良反应为发热、甲状腺功能减退症、体质量增加、瘙痒症、白细胞计数降低等。
本研究汇总的30例ADR患者,男性占比和60岁以上占比最高,主要与该药适应证肺癌、肝癌等在男性中发病率高,用药人群性别差异引起。文献报道发生ADR平均年龄(65.96±9.05)岁,主要与该年龄段肿瘤发病率高,老年患者占比大有关。本院替雷利珠单抗导致的ADR患者和文献报道案例从性别、年龄构成基本一致。
替雷利珠单抗可以用于多种恶性肿瘤的治疗,本次收集30例患者使用替雷利珠单抗主要用于治疗肺癌、肝癌、膀胱癌、淋巴瘤等,用法用量都按照说明书规定每3周一次,从本院使用情况看,普遍不良反应轻微,发生在2个治疗周期内,与文献报道案例发生时间一致,文献报道的22例患者中有12例不良反应发生在2周内。文献中有4例患者[2,10,15-16],第一疗程内有轻微ADR,但自行慢慢缓解,继续使用后在第2个化疗周期发生严重ADR而不得不停止用药,并进行糖皮质激素及对症治疗好转。因此,在使用替雷利珠单抗时一旦出现轻微ADR,在后续治疗中仍需要继续监测。
免疫相关性皮肤反应最常表现为斑丘疹和瘙痒,多数较轻,严重的皮肤不良反应较为罕见,如 Stevens-Johnson综合征(Stevens-Johnson syndrome,SJS)/中毒性表皮坏死松解症(toxic epidermal necrolysis,TEN)等,可能导致治疗中断,严重者甚至可能危及生命[23]。TEN表现为严重的皮肤药疹反应,临床表现为广泛的红斑、水疱、大疱、表皮坏死、松解、剥脱,伴有全身中毒症状和黏膜受累,死亡率极高[24]。本文收集的文献中有8例出现脱屑、皮疹、瘙痒、水疱等典型TEN症状,本院有1例患者出现轻微的皮肤不良反应,均通过口服或静脉激素治疗和对症治疗后都好转。
免疫相关胃肠毒性主要表现为腹泻、结肠炎,腹泻是最常见的不良反应,平均发生在3次输注以后;抗PD-1单抗腹泻发生率为12.1%~13.7%,结肠炎发生率为0.7%~1.6%,一旦出现腹泻伴腹痛、直肠出血、大便黏液、发热等,应警惕肠炎可能[25-26]。目前免疫相关性肠炎尚无有效的预防措施,同步使用维生素D可显著降低免疫相关结肠炎的发生率。治疗上,对于2级及以上免疫相关性肠炎,无需等待结肠镜检查即可开始糖皮质激素治疗,对于治疗无效或3级或4级肠炎,可考虑加用免疫抑制剂英夫利昔单抗或维得利珠单抗治疗;此外,对于难治性肠炎,亦可以考虑粪菌移植[27]。文献报道1例患者[10]最初被诊断为滤泡性淋巴瘤,接受了氟达拉滨、环磷酰胺、利妥昔单抗、羟基柔红霉素、癌蛋白和泼尼松(R-CHOP)化疗、局部淋巴结放疗4个周期的治疗,不幸继续发展,之后联合使用替雷利珠单抗和阿扎胞苷治疗异体造血干细胞移植后复发性急性髓系白血病,患者在第1至第7天皮下注射阿扎胞苷100 mg,第1天静脉注射替雷利珠单抗200 mg,约20 d后,患者先后出现肾上腺皮质功能减退、感染性腹泻、发热、休克。尽管通过对症和抗菌治疗缓解了患者的症状,但腹泻继续恶化。反复进行病因学检查后未发现明确的感染,多种抗生素治疗被证明无效。之后糖皮质激素减量,加用英夫利昔单抗,随后出现便血、肠道感染、脓毒性休克和继发于肠道移植物抗宿主病的代谢性酸中毒,并在6 d后死亡。免疫相关性肠炎是一种潜在的严重可致命的免疫相关毒副作用,其临床特征不典型,尚缺乏对其全面的认识,临床医师和药师应予以足够的重视。
对于ICIs诱发的肾脏损伤的机制尚不明确,目前认为其主要原因是ICIs非特异性刺激T细胞持续活化,活化的T细胞不能区分肿瘤组织与正常组织,导致对自身组织包括肾脏的损伤。本文收录的4例肾损伤患者都采用停药后,给予甲泼尼龙治疗好转。针对免疫相关性肾损伤的治疗原则包括停用ICIs和其他具有肾毒性的药物(如质子泵抑制剂、非甾体抗炎药、氨基苷类、万古霉素和造影剂),及时给予糖皮质激素以及对症支持治疗。ICIs相关的内分泌系统不良反应包括甲状腺功能异常、垂体炎等,也可以累及肾上腺,表现为肾上腺皮质功能减退症。肾上腺皮质功能减退症发生率约0.7%,在联合药物治疗患者中的发生率4.2%。ICIs治疗导致内分泌系统毒性多为迟发性,ICIs相关原发性肾上腺功能不全中位发生时间为用药后10周(1.5~36周)[28],本文病例发生肾上腺皮质功能减退发生在用药7个疗程后,垂体功能减退发生在用药2个疗程后,与文献报道一致。
综上所述,替雷利珠单抗作为我国自主研发的PD-1抑制剂,为肿瘤患者治疗带来新的希望,其免疫相关性ADR涉及多个系统,但经过停药以及对症治疗后转归较好,但也存在导致严重的ADR的风险,临床医师应重视免疫相关ADR,正确评估患者的用药获益与风险,加强用药安全监测,保障临床用药安全合理。

