抗中性粒细胞胞浆抗体相关性血管炎合并自身免疫性溶血性贫血及噬血细胞综合征一例
王红权 郑小艳 邹亮 梅振华 詹杰
患者,女,69岁,因“头晕1月余,发热1小时”于2020年3月24日入院。患者1个月前无明显诱因出现间断头晕,活动后加重,休息后可缓解,入院1小时前出现发热,最高体温38.8 ℃,伴畏寒、乏力、咳嗽、心悸、胸闷、气短、剑突下胀痛,其他无明显不适。我院门诊查血常规:血红蛋白(Hb)73 g/L,红细胞计数2.44×1012/L,PLT计数93×109/L,WBC计数及中性粒细胞百分比均正常;胸部+全腹部CT平扫结果:支气管炎性肺部改变,肺内少许纤维结节灶,脾脏肿大,左肾旋转不良,盆腔内少许积液。以“1、发热查因;2、贫血查因”收入我院感染科。既往史无特殊。体格检查:T 38.8 ℃,P 125次/min,R 21次/min,BP 109/73 mmHg。神清,贫血貌,剑突下压痛阳性,心肺、神经系统检查结果均为阴性。实验室检查:肌酐114.9 μmol/L(41.0~73.0 μmol/L,括号内为正常参考值范围,以下相同),β2微量球蛋白4.35 mg/L(0.80~1.80 mg/L);D-二聚体0.99 μg/ml,纤维蛋白原1.01 g/L(2.00~4.00 g/L);甘油三酯1.84 mmol/L。红细胞沉降率(ESR)149 mm/1 h,C反应蛋白(CRP)52.3 mg/L;抗核抗体(ANA)、抗可提取性核抗原抗体(ENA)、直接胆红素、间接胆红素、降钙素原、EB病毒-DNA结果均正常。患者持续高热,予糖皮质激素(注射用甲泼尼龙40 mg每日1次连续两日、地塞米松注射液5 mg每日1次连续两日静脉滴注)、抗感染等治疗后仍发热,贫血进行性加重。请风湿免疫科会诊后考虑“结缔组织病:贫血、PLT减少”,于2020年3月31日转入该科。实验室检查:血常规:Hb 59 g/L,PLT计数49×109/L,红细胞计数2.00×1012/L,网织红细胞绝对值0.128×1012/L(0.022~0.083×1012/L)、网织红细胞百分比6.39%(0.59~2.07%),嗜酸性粒细胞绝对值及百分比均正常;血清铁蛋白1 493 μg/L(13~150 μg/L);尿素氮14.85 mmol/L(2.60~7.50 mmol/L),肌酐153.0 μmol/L;尿微量白蛋白1 640.0 mg/L(0~43.1 mg/L);24 h尿蛋白定量3 506 mg/24 h(28~141 mg/24 h);直接抗人球蛋白试验(Coombs试验)阳性;抗中性粒细胞胞浆抗体(ANCA):核周型ANCA(P-ANCA)阳性,髓过氧化物酶ANCA(MPO-ANCA)阳性,直接胆红素、间接胆红素、乙型肝炎病毒表面抗原(HbsAg)、2次血培养及大便潜血试验结果均为阴性。骨髓细胞学检查结果:骨髓有核细胞增生活跃,噬血细胞易见(图1A),双核、哑铃状幼红细胞可见(图1B)。骨髓免疫球蛋白重链(IGH)检查结果:IGH基因V区及IGK基因重排检测到单克隆重排;骨髓活检、骨髓流式细胞免疫分型、骨髓T细胞受体(TCR)基因重排、骨髓细胞染色体核型分析结果均正常。胃镜检查结果:胃窦溃疡(胃窦前壁0.4 cm,H2期)。诊断考虑:ANCA相关性血管炎(AAV)、自身免疫性溶血性贫血(AIHA)、噬血细胞综合征(HPS),伴肾脏损害。主要诊治经过:(1)输注洗涤红细胞和PLT。(2)调整激素用法用量:静脉滴注甲泼尼龙(60 mg每日1次、连续两日)后患者仍间断发热。考虑合并AIHA、HPS,因此将激素调整为地塞米松10 mg每日1次、连续两日静脉滴注后,患者体温回复正常。2020年4月4日凌晨1∶00~6∶00患者再次出现发热,最高体温39.0 ℃,心脏超声结果:心包腔积液。胸部CT结果:支气管炎性肺部改变、肺内少许纤维结节灶、心包少量积液。全腹部CT+MRI结果:肝脏及脾脏肿大,腹腔及盆腔积液。将地塞米松注射液加量至15 mg每日1次静脉滴注,同时加用吗替麦考酚酯分散片(MMF)0.5 g每日2次口服,次日未再发热。2020年4月9日凌晨4∶00左右患者再次发热,体温40.2 ℃,伴畏寒、胸闷、气短、呼吸困难,呕吐胃内容物2次,稀水样大便5次。予退热处理后,测体温35.3 ℃、血压88/44 mmHg。急查血常规:PLT计数14×109/L,Hb 69 g/L,红细胞计数2.50×1012/L,网织红细胞绝对值0.165×1012/L,网织红细胞百分比6.60%,WBC计数正常。动脉血气分析结果(面罩吸氧):PH值7.221(7.350~7.450),氧分压(PaO2)165.4 mmHg(83.0~108.0 mmHg),二氧化碳分压(PaCO2)13.0 mmHg(35.0~45.0 mmHg),氧饱和度98.6%,标准碳酸氢盐(SB)9.1 mmol/L(23.0~31.0 mmol/L),全血剩余碱(BE-b)-20.3 mmol/L(-3.0~3.0 mmol/L),二氧化碳总量(TCO2)5.6 mmol/L(24.0~32.0 mmol/L)。考虑AAV、HPS加重,合并代谢性酸中毒、低体温、休克。根据患者发热特点,将地塞米松调整为7∶30 10 mg、20∶00 5 mg静脉滴注,MMF调整为0.75 g每日2次口服,并予抗休克、纠正酸中毒及低体温、对症支持治疗后,患者血压恢复正常,无呕吐、腹泻,2日后未再发热,呼吸平稳,无胸闷、气短。4日后复查血常规:Hb 87 g/L,网织红细胞绝对值0.090×1012/L,网织红细胞百分比2.4%,PLT计数42×109/L,病情逐渐平稳出院。院外予患者醋酸泼尼松片+MMF口服,并逐渐减量醋酸泼尼松维持治疗,多次复查Hb、PLT计数均逐渐上升;ESR、CRP、血清铁蛋白、甘油三酯、纤维蛋白原结果均正常,随访1年未复发。
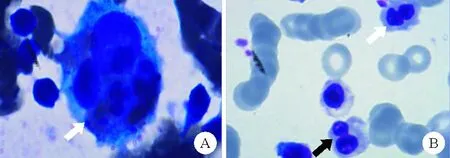
图1 2020年4月1日患者骨髓细胞学检查结果(A:噬血细胞,如白色箭头所示;B:双核幼红细胞,如黑色箭头所示;哑铃状幼红细胞,如白色箭头所示)
讨 论
AAV包括显微镜下多血管炎(MPA)、肉芽肿性多血管炎(GPA)、嗜酸性肉芽肿性多血管炎(EGPA)[1]。有报道,在欧洲国家以GPA居多[2],我国MPA约占80.0%,GPA占20.0%,EGPA相对少见[1-3]。AAV通常以呼吸系统和肾脏受累最为突出,呼吸系统以肺间质性病变多见[4-5];伴肾功能异常时临床表现和病理改变更重[6],部分患者可短期内出现急进性肾小球肾炎和肺出血等[1]。然而,AAV合并血液系统损害者少见,特别是同时合并AIHA和HPS者鲜有报道。一项回顾性分析表明,AAV患者中以继发性AIHA为主,通常Coombs试验阳性,网织红细胞百分比和(或)绝对值、胆红素水平均升高[7]。且MPA患者合并AIHA可在短时间内出现中重度贫血,更易并发多系统损害,与病情活动相关,认为AIHA可能是MPA患者出现中重度贫血的主要原因。而HPS是以持续发热(100%)及肝脾(81.8%)、淋巴结(40.3%)肿大为主要表现,以外周血两系及以上血细胞减少(94.8%)、铁蛋白升高(93.2%)、低纤维蛋白原(61.8%)[8]、高甘油三酯血症(50%以上)、骨髓、肝脾、淋巴结组织中发现噬血现象为主要特征的一类过度炎症反应综合征,可分为原发性和继发性[8-10]。原发性HPS患者70.0%~80.0%在1岁以内发病,最晚至8岁[9],与基因突变(如PRFl、UNCl3D等[10])相关;继发性HPS在自身免疫性疾病中占2.0%~7.0%[9],与免疫调节异常、大量炎症因子产生、免疫活性细胞积聚相关[10],系统性损害[如呼吸道、肾脏、心脏[11]、肝脏(83.6%、以低蛋白血症和AST升高为主)[9]]尤为突出。
本例患者以发热、头晕为首发症状就诊,合并血液系统和肾脏损害。首先,患者持续发热,ESR、CRP升高,降钙素原、血培养、ANA、抗ENA结果均正常,抗感染联合糖皮质激素治疗后仍反复发热,需要考虑自身免疫性疾病,尤其是血管炎,完善P-ANCA、MPO-ANCA检查结果均为阳性,符合AAV诊断[1];伴大量蛋白尿、肌酐水平升高,PLT及Hb水平降低,胸部CT结果示肺内纤维结节灶,参照AAV诊断标准[1],符合MPA诊断,伴肾脏、血液系统损害。其次,患者为正细胞正色素性贫血,胃镜结果排除消化道活动性出血,结合贫血短期加重,网织红细胞百分比和绝对值升高,直接Coombs试验阳性,符合AIHA诊断[7]。根据患者发病特点及实验室检查结果,考虑AHIA为继发性,与相关报道病例相符[7]。再次,患者两系血细胞减少(Hb、PLT),甘油三酯、铁蛋白水平升高,多浆膜腔积液,纤维蛋白原降低,肝脏及脾脏增大,骨髓细胞学结果见噬血细胞,参照HLH-2004诊断标准[12]及文献[9,11],符合HPS诊断,根据实验室检查及病情进展快、系统性损害等特点,考虑继发于AAV。目前,国内外鲜见AAV继发HPS的报道,可能原因为这类患者原发病进展快,较早即出现系统性损害,经糖皮质激素、免疫抑制剂、细胞毒性药物或生物制剂等针对原发病的综合治疗后HPS随之好转,临床表现不典型。因此仍需要考虑并排除以下情况:(1)继发于EB病毒感染;(2)早期淋巴瘤。
本例患者为AAV合并AIHA及HPS的诊断、鉴别诊断和治疗提供了一定启示。首先,AIHA、HPS或许是AAV的早期临床表现或并发症,常较早出现系统受累,并发症多、进展快且危重。因此,病史采集、体格检查、密切观察病情变化、及时完善相关检查、全面评估系统受累情况、保护受累脏器尤其重要。即使首诊不能确诊为AAV、AIHA和HPS,诊治过程中也需要持续完善相关检查。尽早使用糖皮质激素和免疫抑制剂,积极治疗和预防并发症,保护脏器功能是关键,有条件者可考虑尽早行血浆置换。其次,本例患者首诊发热,伴贫血,AIHA症状及实验室检查并不典型,因此需要加深对贫血的认识,对于发热伴中重度贫血患者应尽早筛查Coombs试验、ANCA等,避免漏诊。再次,对发热伴无法用其他原因解释的外周血两系及以上血细胞减少、甘油三脂升高、肾脏损害、肝脾增大的患者应尽早筛查ANCA、HPS相关且具有特异性的指标,有条件者可行肝脾、肾脏、淋巴结组织病理检查。综上,尽早识别及诊断对AAV并发AHIA和HPS的发展控制、预后至关重要。

