HIV感染者接受抗逆转录病毒治疗后短期结核病发生危险因素分析
刘惠 周莹 陈巍 王宇 闻颖
结核病(TB)共感染导致HIV感染者存活率下降。进展期HIV、既往有TB病史、抗逆转录病毒治疗(ART)前怀疑但未经治疗的患者ART后发生TB的风险非常高[1]。现行筛查策略可能导致漏诊,因CD4+T细胞计数低下时多表现为无症状、痰涂片阴性和肺外结核。近来结核感染T细胞斑点试验(T-SPOT.TB)对活动性TB的诊断价值及预测未来TB发生的价值提高[2],其他预测因素还包括低CD4+T细胞计数、高HIV病毒载量、低血红蛋白水平、ART后免疫无重建[3]。但CD4+T细胞计数极低时T-SPOT.TB的敏感性明显下降[2]。本文前瞻性研究了HIV感染者ART后短期发生TB的基线危险因素,重点评估T-SPOT.TB的预测价值。
对象与方法
1.对象:前瞻性纳入2015年1月~2016年6月在中国医科大学附属第一医院住院并接受ART的HIV感染者74例。纳入标准:(1)年龄18岁~75岁;(2)CD4+T细胞计数<200/μl;(3)接受T-SPOT.TB、常见结核病症状、CT扫描、TB痰涂片与痰培养和结核分枝杆菌及利福平耐药实时荧光定量核酸扩增检测(Xpert-MTB/RIF)等TB评估。(4)入院两周内接受ART,治疗一线方案为替诺福韦、拉米夫定、依非韦仑。(5)接受ART后随访至少12个月。排除标准:(1)入院时已患有TB;(2)入院时已接受ART。根据随访期间是否发生TB将74例HIV感染者分为TB组(10例)和非TB组(64例)。本研究经中国医科大学附属第一医院伦理委员会审核批准,所有患者均知情同意。
2.方法
(1)一般资料及实验室检查结果收集:包括年龄、性别、BMI、WHO HIV临床分期、既往病史、糖皮质激素使用史、吸烟指数、结核病典型临床表现[咳嗽、发热、盗汗、体重减轻(>5 kg)情况]、机会性感染类型、异常症状、入院时T-SPOT.TB结果及实验室检查结果[C反应蛋白(CRP)、血红蛋白、白蛋白、血清钠、CD4+T细胞计数和HIV RNA载量]。
(2)相关定义:严重免疫缺陷:CD4+T细胞计数<200/μl。既往TB病史:在ART前已完成抗结核治疗的TB诊断。入院时TB:开始ART时正在接受抗结核治疗。新发TB:ART后新出现TB临床表现。糖皮质激素使用:使用相当于>15 mg/d强的松,持续21 d或更长时间。低钠血症:血清钠<135 mmol/L。依从性良好:受试者在接受ART后的每个月(每日给药1次的方案)漏服不超过1剂。病毒学失败:ART 6个月后HIV RNA载量>1 000 copies/ml。
(3)治疗及随访:T-SPOT.TB阳性感染者予ART和异烟肼预防性治疗,而T-SPOT.TB阴性感染者单独予ART治疗。发生TB被认定为终点事件,未发生TB者在ART后至少随访12个月。随访中失访或在发生TB前死亡的患者按删失数据处理。
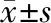
结 果
1.HIV感染者的一般资料及临床特征分析:74例HIV感染者均为严重免疫缺陷且依从性良好。其中男65例、女9例,年龄19~63岁,中位年龄35.5(27.0,49.0)岁,44例为男男同性恋(MSM)。15例感染者吸烟指数>400,2例感染者患有糖尿病,既往均无TB病史。9例感染者入院时T-SPOT.TB阳性。最常见的临床表现为发热(83.8%,62/74)、咳嗽(45.9%,34/74)、体重减轻(40.5%,30/74)。79.7%(59/74)感染者处于HIV临床Ⅳ期。常见的机会性感染类型为口腔黏膜念珠菌病(79.7%,59/74)、肺孢子菌病肺炎(PCP,33.8%,25/74)、巨细胞病毒性视网膜炎(12.2%,9/74)和隐球菌性脑膜炎(8.1%,6/74)。入院时HIV RNA平均载量(4.6±0.7)log10 copies/ml。70.3%(52/74)感染者入院时CD4+T细胞计数<50/μl。其他常见异常症状包括CRP升高(82.4%,61/74)、低白蛋白血症(70.3%,52/74)、贫血(39.2%,29/74)、低钠血症(33.8%,25/74)。
2.HIV感染者随访期间发生TB情况分析:随访时间为1.0~27.5个月,中位随访时间为12.9(12.3,14.7)个月,累计随访76.40人年(PY),随访中无失访或死亡感染者,无病毒学失败发生。随访期间(6个月内)10例被诊断为TB,包括5例肺结核和5例肺外结核,其中入院时T-SPOT.TB阳性4例(44.4%,4/9),T-SPOT.TB阴性6例(9.2%,6/65),均需再住院治疗。TB发生率为13.1/100 PY(95%CI5.0~21.2),其中40.0%(4/10)感染者通过TB菌培养确诊(未发现耐异烟肼和耐利福平结核病),60.0%(6/10)通过Xpert-MTB/RIF确诊(未发现耐利福平结核病)。50%(5/10)感染者在TB发病时其CD4+T细胞计数较入院时升高了50/μl。
3.TB组和非TB组感染者入院时一般资料及临床资料比较:TB组发热天数、T-SPOT.TB阳性、低钠血症感染者比例均高于非TB组,咳嗽感染者比例低于非TB组(P<0.05)。其他指标两组间比较差异均无统计学意义(P>0.05)。见表1。

表1 TB组和非TB组感染者入院时一般资料及临床资料比较[例,(%)]
4.ART后短期TB发生的危险因素分析:多元Cox回归分析和Kaplan-Meier生存曲线结果显示,T-SPOT.TB阳性(HR=8.853,95%CI2.412~32.494,P=0.001;log-rank检验P=0.002)、低钠血症(HR=7.737,95%CI1.930~31.020,P=0.004;log-rank检验P=0.006)均是ART后短期TB发生的危险因素。
讨 论
ART后短期TB发生是HIV感染者再住院的一个重要因素。本研究中ART后短期TB发生率为13.1/100 PY,远高于既往基于亚洲数据计算的1.32~2.83/100 PY[4],而低于基于ART前CD4+T细胞计数<50/μl计算的非洲人群(21.7/100 PY)[5]。T-SPOT.TB阳性者ART后TB发生的可能性更大,这与之前的研究结果相似[3,6]。44.4%的T-SPOT.TB阳性患者发生TB,其比例超过既往报道的10%[6],表明T-SPOT.TB阳性在HIV感染者中预测ART后TB发生的效能更高。9.2%的T-SPOT.TB阴性感染者出现TB,明显高于既往文献的1.5%[3],可能与极低CD4+T细胞计数时T-SPOT.TB假阴性率较高有关。因此在T-SPOT.TB阴性患者中,应探索更多的TB预测指标。此外低钠血症首次作为TB发生的危险因素被提出,需进一步大样本验证。
本研究中至少有一半的新发TB HIV感染者被怀疑是入院时结核症状十分隐匿的TB,其特点是在TB发病时ART已导致CD4+T细胞数量明显升高[7]。入院时结核症状十分隐匿的TB患者通常会在ART最初几周内,TB特异性免疫反应迅速恢复引发过度炎症反应,导致亚临床TB出现明显TB症状[8]。异烟肼预防性治疗(IPT)在我国仅推荐用于T-SPOT.TB阳性HIV感染者。有4例T-SPOT.TB阳性者虽然接受了IPT,但短期内仍发展为TB,由此引发了对异烟肼预防性用药耐药性的担心。本研究没有发现低BMI、基线CD4+T细胞计数、HIV RNV载量是TB发病的危险因素,可能与研究背景有关。有趣的是,本研究观察到基线低钠血症与ART后TB发生有关。住院的HIV伴低钠血症感染者合并TB更常见[9],且低钠血症与更高的死亡率有关[10]。低钠血症可能是亚临床TB的一个信号,因此推荐对低钠血症HIV感染者在最初TB筛查阴性后反复再评估。本研究样本量过小,随访时间有限,存在一定局限性。然而,本研究发现T-SPOT.TB阳性对预测ART后短期TB发生具有重要意义,同时发现更多有价值的危险因素,因此有必要对这部分患者进行IPT的益处与风险进行评估。
综上所述,T-SPOT.TB阳性是严重免疫缺陷HIV感染者ART后短期TB发生的危险因素,说明基线T-SPOT.TB筛查的重要性。低钠血症作为ART后TB发生的危险因素,应对其与亚临床TB的关系作进一步研究。

