彩色多普勒超声与磁共振胰胆管成像诊断胆囊结石价值比较*
肖 琨,刘爱华,刘 琨
胆囊结石好发于成年人群,女性发病率明显高于男性,且在40岁后发病率显著升高。胆囊结石为胆石症的常见类型,多数患者无明显的症状,往往在体检时被发现,称之为静止性胆囊结石,而部分患者则出现典型的胆绞痛,表现为急慢性胆囊炎,严重影响患者生活和工作。胆囊结石发病原因较多,肝硬化、高血脂症、糖尿病、肥胖、妊娠、雌性激素、回肠切除术、回肠末段疾病、溶血性贫血等均可引起胆囊结石。流行病学研究报告,我国约有1.2亿人存在胆囊结石,而在胆囊癌患者中有70%人群存在胆囊结石。另外,胆囊结石治疗不及时者还可能并发胆囊穿孔、胆囊坏疽、腹膜炎、急性胆囊炎等并发症,危及患者生命安全。尽早诊断和治疗在改善胆囊结石患者预后方面有重要的价值[1-3]。当前,主要采用影像学检查诊断胆囊结石,彩色多普勒超声为首选方法,具有无创性和可重复操作,广泛应用。但彩色多普勒超声在诊断胆囊结石时,其成像容易受到肠道气体、肥胖、腹部疤痕等影响,降低了其诊断的准确性[4-6]。磁共振胰胆管成像(MRCP)采用T2加权成像技术让胰液和胆汁的结构呈明显的高信号,其周围呈低信号,从而对胰胆管周围组织进行分辨检查。随着磁共振成像技术的进展,MRCP逐渐应用于诊断胰胆管疾病[7,8]。我们分析比较了采用彩色多普勒超声与MRCP检查诊断胆囊结石的价值,现报道如下。
1 资料与方法
1.1 一般资料 2018年6月~2022年3月我院收治的78例疑似胆囊结石患者,男32例,女46例;年龄为23~76岁,平均年龄为(49.56±6.57)岁。纳入标准:(1)影像学检查提示存在胆囊结石;(2)无急性化脓性胆管炎表现;(3)在我院行胆囊切除术治疗。排除标准:(1)既往有肝胆手术史;(2)合并急慢性病毒性肝炎、酒精性肝病、胆道炎性狭窄、胆源性胰腺炎;(3)合并恶性肿瘤。本研究符合赫尔辛基宣言相关准则,患者签署知情同意书。
1.2 影像学检查 彩色多普勒超声检查:检查前禁食、禁水8 h,指导患者取左侧卧位。使用飞利浦公司生产的Epiq7型超声诊断仪检查,探头频率为3.5 MHz。在右上腹部肋下缘处开始扫描,与脊柱呈45°夹角,按照胆道走向调节探头位置,嘱患者多次深呼吸。探查结石,记录其大小、数目、形态和位置;MRCP:使用GE 1.5 T磁共振成像系统进行检查,应用呼吸门控、流动补偿、图像预饱和和脂肪抑制技术,经冠状位快速自旋回波重T2加权二维数据对图像进行采集,设置参数:回波时间为600~700 ms,重复时间为3000~5000 ms,层厚1.8 mm,矩阵256×192,视野36 cm,层间距0 mm,连续扫描70~100层,激励0.5次,成像时间为2~5 min。应用最大强度投影技术进行三维重建,多方位、多角度观察重建图像。

2 结果
2.1 影像学表现 彩色多普勒超声检查:(1)典型胆囊结石表现为病灶后方有干净的声影,胆囊腔有强回声,随体位变动而移动。孤立分布、较大结石则形态多样,呈多角状、新月形、满月型强回声。体位改变还可导致结石移动(图1)。(2)特殊表现的胆囊结石:①胆囊颈部结石:结石紧贴囊壁,无胆汁回声区衬托,无明显结石强回声区,仅有局部声影,伴胆囊肿大。有胆汁衬托时,则在横切胆囊颈部出现“靶环征”。②泥沙样结石:沉积较厚、粗大颗粒的泥沙样、碎小结石,胆囊后壁出现可移动、强回声和声影。沉积层薄、结石碎小,在变动体位时,可观察到胆囊结石。(3)单纯型结石:呈“双边影”、胆囊壁增厚,后方出现“彗星尾征”。(4)充满型结石:胆囊区有弧形强光带,无明显胆囊后壁轮廓,存在囊壁-结石-声影三联征;MRCP:胆囊明显肿大,可清晰显示胆总管、左右胆管和胰管。在胆囊里可见数目不一的结石,形态呈不规则形、条形、椭圆形和圆形(图2)。
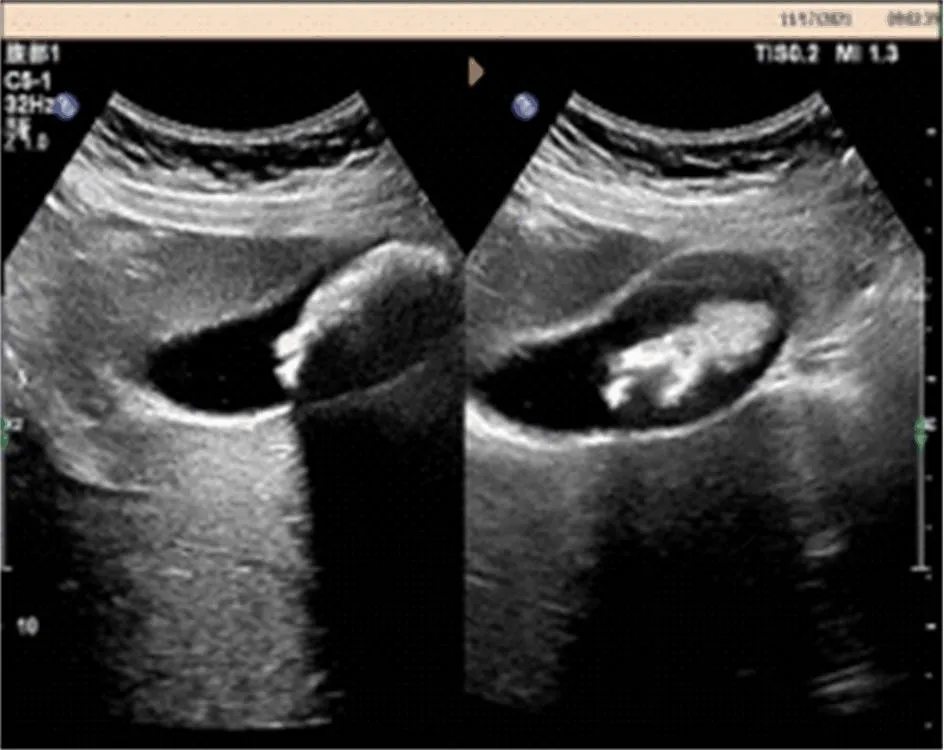
图1 胆囊结石超声表现 胆囊内可见多个强回声团,后伴声影,随体位改变可移动
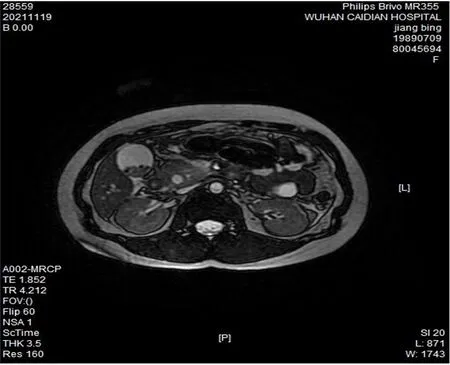
图2 胆囊结石患者腹部MR表现 胆囊内可见多发等或低T2信号影
2.2 手术探查结果 在78例疑似胆囊结石患者中,经手术证实为胆囊结石71例(91.0%),典型胆囊结石51例(65.4%),充满型胆囊结石13例(16.7%),多发性胆囊结石4例(5.1%),泥沙样胆囊结石3例(3.8%);非胆囊结石7例(9.0%)。
2.3 两种方法对胆囊结石的检出率比较 MRCP对胆囊结石的检出率显著高于彩色多普勒超声检查(P<0.05,表1)。
2.4 两种检查方法诊断胆囊结石效能比较 MRCP诊断胆囊结石的敏感度和特异性均显著高于彩色多普勒超声检查(P<0.05,表2)。
2.5 两种检查方法对不同直径结石检出率比较 MRCP对直径为0.5~1.0cm的结石检出率显著高于彩色多普勒超声检查(P<0.05),但两种检查对直径在1.0 cm以上结石检出率比较无显著性差异(P>0.05,表3)。

表1 两种方法对胆囊结石检出率[n(%)]比较

表2 两种检查方法诊断胆囊结石的效能(%)比较

表3 两种检查方法对不同直径结石检出率[n(%)]比较
3 讨论
胆囊结石的发生主要与胆固醇及胆汁酸比例改变导致胆汁瘀滞有关。在早期无明显症状,且病情相对隐匿,但随着病情进展,患者会出现恶心、呕吐、上腹部疼痛等症状,需尽早诊断、治疗,否则极易引发胆囊炎或胆囊穿孔,严重者出现败血症、休克,危及患者生命[9]。近年来,随着人们饮食结构和经济生活水平的改变,胆囊结石发病率逐年升高。有些胆囊结石具有特殊的解剖位置,临床诊断相对困难,且不同位置的胆囊结石治疗方法亦有差异[10]。因此,在术前明确结石位置、大小、形状和数目,对手术顺利进行十分关键。
彩色多普勒超声为常见的非创伤性检查方法,操作简单、经济安全,可重复检查,在临床检查时,通常采用仰卧位或右侧前斜位进行检查,部分患者采取俯卧位、坐位、膝胸卧位等变换体位,配合对切面扫描,极易受到患者身体条件的影响,导致检查过程中出现漏检[11]。因此,寻找科学有效的检查手段是当前研究的重点。MRCP为非创伤性检查手段,近年来常应用于胆道系统疾病检查,在磁共振平扫基础上应用水成像技术,获取胆胰管成像,应用T2加权的MR序列显示充满液体的胆道结构,无创性、无需麻醉、无电离辐射等优势使其广泛应用于胆道疾病的筛查和诊断[12,13]。
本研究发现78例术前诊断胆囊结石患者经手术证实为胆囊结石71例,非胆囊结石7例。MRCP对胆囊结石的检出率为83.3%,显著高于彩色多普勒超声检查的64.1%。有报道,磁共振成像对胆道结石检出率为93.9%,显著高于彩色多普勒超声诊断检出率的67.8%。本研究检出率稍低,可能与设备、技术和受检者条件等因素影响有关。上述研究均提示在胆囊结石诊断方面,MRCP具有更高的结石检出率。胆总管管道细小弯曲,胆汁较少,影响声束投影结果,导致彩色多普勒超声图像检测质量不高。胆总管下段受到胃部和十二指肠脏器气体的影响,进一步影响了超声的检查结果[14]。MRCP则是在水成像基础上,应用T2加权成像凸显胰管中长T2值液体信号,使胰液和胆汁呈高信号,实质性器官则呈低信号,出现类似造影的效果。MRCP成像可清晰地观察到细小弯曲的胆总管、胰管和左右胆管,并清晰显示结石形态、数目、大小、部位等,成像质量高于彩色多普勒超声检查[15,16]。另外,本研究还发现MRCP对胆囊结石诊断的敏感度为90.1%,特异性为85.7%,显著高于彩色多普勒超声检查的67.6%和71.4%,进一步验证MRCP较彩色多普勒超声对胆囊结石具有更高的诊断效能。MRCP检查有7例假阴性和1例假阳性,可能与结石较小,极易被胆囊管内液体信号衍射覆盖的影响有关。虽然胆囊结石患者癌变率较低,但对机体的危害不容小觑。在胆囊收缩时,较小结石可到达胆囊管诱发梗阻性黄疸,在胆管中停留的结石则会发展为继发性胆管结石,引起胆囊肿大,增加临床治疗的难度。因此,针对细小的结石,亦需引起重视,但胆囊中常存在泥沙样、细小直径的结石,其检查极易受到胃肠道空腔气体的影响,导致漏检。在本研究中,MRCP对直径0.5~1.0cm的结石检出率显著高于彩色多普勒超声检查,但两种检查方法对直径在1.0 cm以上结石检出率比较无显著性差异。在彩色多普勒超声检查时,部分细小体积的结石未引起胆囊管梗阻、扩张,检查中无声影,导致漏检[17,18]。MRCP可显示胆管狭窄部位和胆管阻塞的形态,并从不同方位和角度观察胆囊结石,避免周围结构对胆管的重叠影响,能清晰地显示结石的轮廓,有利于诊断直径较小或存在感染的结石[19,20]。
综上所述,在诊断胆囊结石方面,MRCP较彩色多普勒超声具有更高的效能,但MRCP对呼吸控制不理想和体内存在金属异物者的检查受到影响。因此,在临床工作中,需根据患者的实际情况,选择合适的检查手段,以达到提高诊断效率和减少漏诊的发生。

