小儿支气管哮喘合并注意缺陷多动障碍的危险因素分析及风险列线图预测模型的构建
钱金明,薛 梅
(南京医科大学附属泰州人民医院 儿科,江苏 泰州 225300)
小儿支气管哮喘以反复发作性喘息为主要临床表现,严重者可出现以呼气性为主的呼吸困难,倘若抢救不及时,可能会危及生命安全[1-2]。注意缺陷多动障碍(attention deficit hyperactivity disorder,ADHD)是儿童期起病的慢性神经发育障碍,尤其是注意缺陷通常会持续到成年,但智力会逐步正常或趋于正常[3-4]。近年来,小儿支气管哮喘与ADHD之间关系及其发病机制是儿科领域研究的热点[5-6]。研究[1,7]表明,小儿支气管哮喘可提高ADHD的患病风险,增强ADHD的核心症状表现。但目前关于小儿支气管哮喘合并ADHD研究大多集中在治疗方法和影响因素等方面,缺乏可定量化预测相关风险的模型。列线图是一种经过数学统计转换成可视化图形的风险预测工具,单独列出并以评分的形式量化各预测变量,即可生成某种临床事件对于特定个体发生的准确概率[8]。本研究收集支气管哮喘患儿相关临床病历资料,探究小儿支气管哮喘合并ADHD共患中的危险因素,并构建预测风险模型,对患儿临床管理至关重要。
1 资料与方法
1.1 研究对象 选取2019年1月~2022年6月南京医科大学附属泰州人民医院儿科收治的368例支气管哮喘患儿作为研究对象,所有患儿均完成6个月及以上随访,根据ADHD发生情况将支气管哮喘患儿分为ADHD组和非ADHD组。纳入标准:①符合小儿支气管哮喘诊断标准[9],且经影像学或肺功能检查确诊;②在同一居所居住时间≥6个月,且随访时间≥6个月;③支气管哮喘病程≥6个月,规范化治疗≥6个月,起始治疗为吸入型糖皮质激素;④年龄4~12周岁;⑤监护人知情同意并签署知情同意书。排除标准:①就诊时支气管哮喘处于急性发作期或有处在急性期的过敏性疾病;②神经系统异常者;③伴大脑占位性疾病、癫痫、精神发育迟滞、广泛性发育障碍;④合并抽动症、抑郁症、焦虑症;⑤依从性差、无法配合的儿童或家属;⑥同时参与其他研究者;⑦临床资料不齐全者。
1.2 方法
1.2.1 一般资料调查表 研究者自主设计,主要包括患儿自身因素、父母及家族因素、环境因素。
1.2.2 ADHD筛查 ①《精神疾病诊断与统计手册》第5版[10]:针对ADHD的诊断罗列2个维度18个条目症状,各维度的9个条目症状中需至少符合6条方可诊断。②SNAP-IV评定量表父母版(SNAP-IV)[11]:该量表共有3个维度26个条目,每个条目分别赋予0~3分,要求其中至少5项评分≥2分,方可确诊为ADHD,得分越高表明ADHD严重程度越高。若未同时满足上述两种诊断标准时即可确定为ADHD阴性。
1.2.3 血清与肺功能检测 抽取静脉血取血清后检测血小板计数、血红蛋白水平、铁蛋白水平、白细胞计数、白蛋白水平等指标。肺功能:采用肺功能检测仪(意大利MIR米尔Ⅲ型)检测,针对难以配合的患儿采用潮气呼吸法,对于配合患儿及年龄>5岁的患儿采用常规通气法检测。
1.3 统计学分析 采用SPSS 26.0统计软件完成数据分析。计数资料行χ2检验,采用Logistic回归分析筛选影响因素,采用R软件制作列线图,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿临床资料单因素分析 368例支气管哮喘患儿中63例(17.12%)发生ADHD。两组支气管哮喘患儿在喂养方式、是否存在睡眠障碍/情绪障碍/孕期高危史、主要抚养者文化程度、每天儿童看电子产品时间、家长管教方法、铁蛋白水平和血红蛋白水平上差异均有统计学意义(P<0.05),见表1。
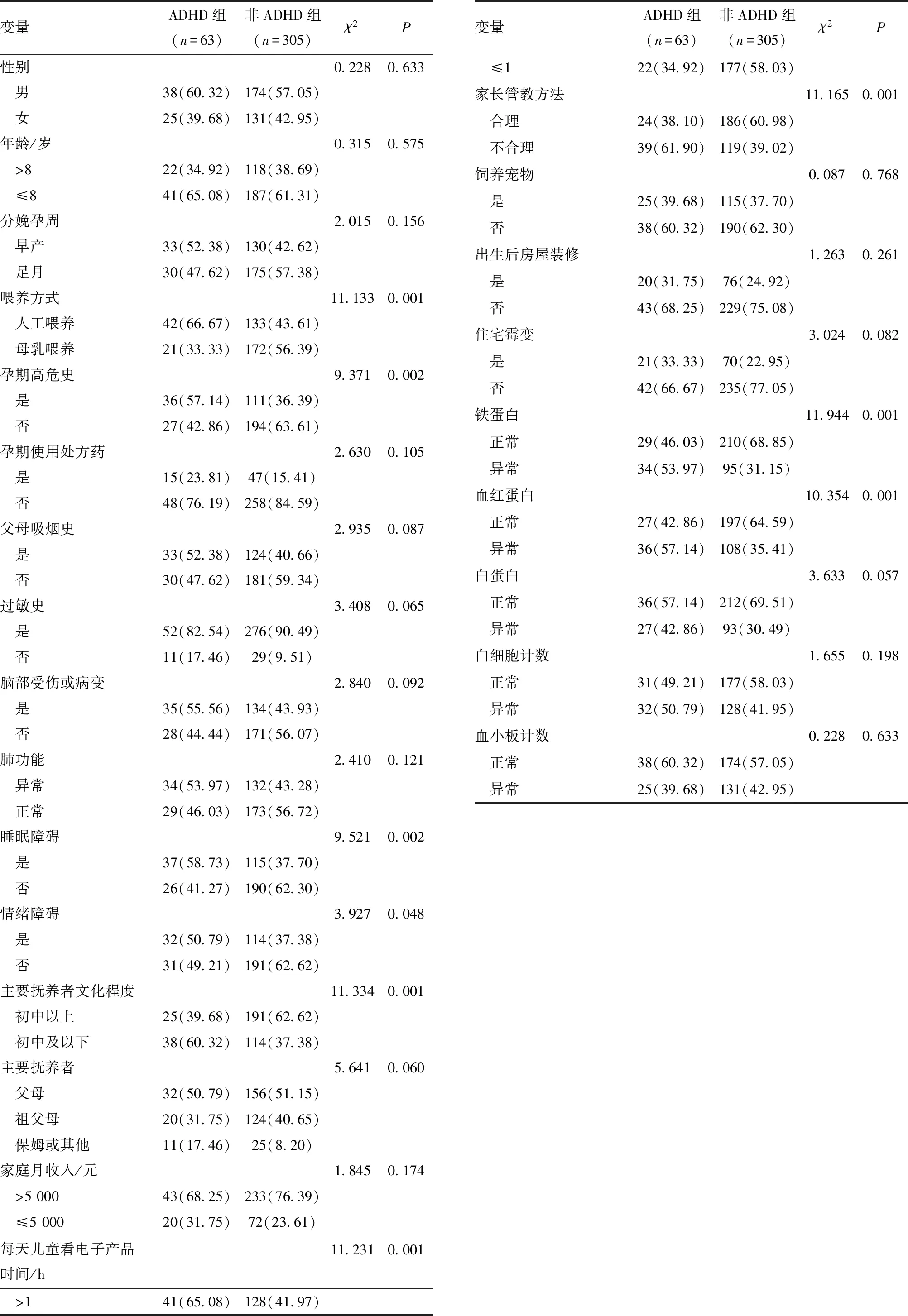
表1 两组支气管哮喘患儿临床资料比较[n(%)]
2.2 支气管哮喘患儿合并ADHD的二元Logistic回归分析 以单因素筛选(P<0.10)的15个因素为自变量,以支气管哮喘患儿是否合并ADHD为因变量,进行二元Logistic回归分析(向后法),结果显示,人工喂养、睡眠障碍、孕期高危史、主要抚养者初中及以下文化程度、每天儿童看电子产品时间>1 h、家长管教方法不合理、铁蛋白异常、血红蛋白异常是小儿支气管哮喘并发ADHD的独立危险因素(P<0.05),见表2。
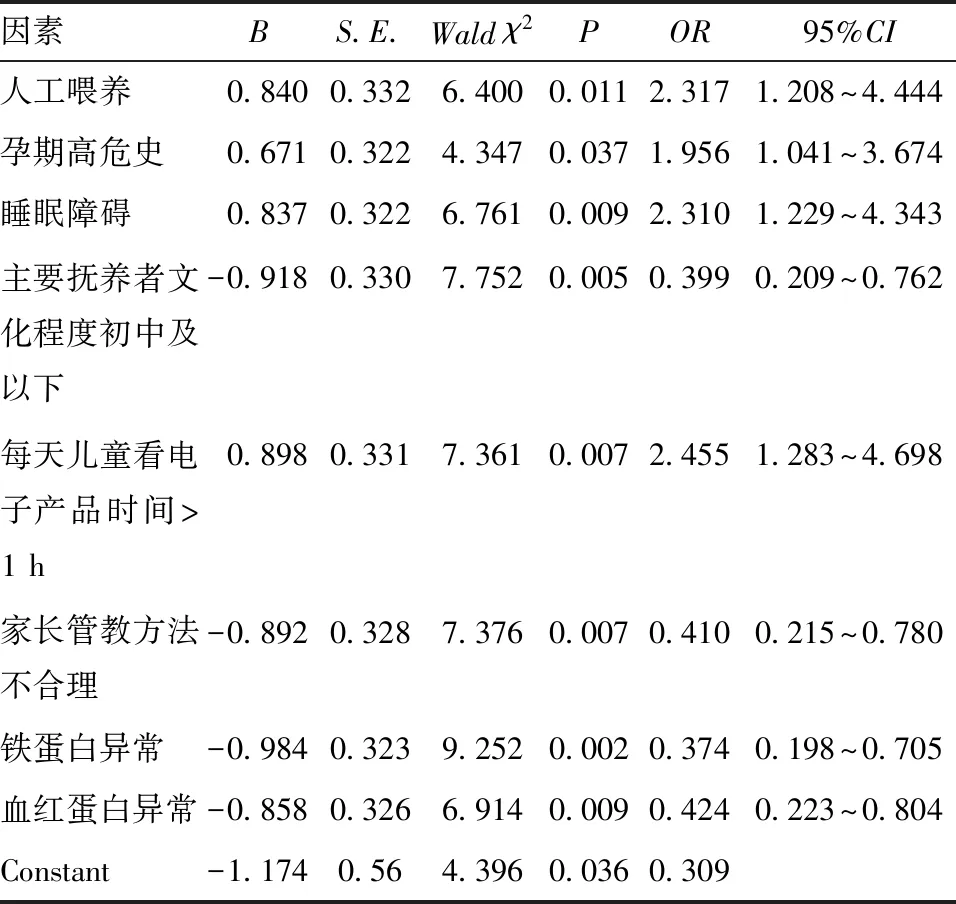
表2 支气管哮喘患儿合并ADHD的多因素Logistic回归分析
2.3 支气管哮喘患儿合并ADHD的列线图模型的建立、评价和验证
2.3.1 列线图模型的建立 基于8项独立危险因素单独列出并以评分的形式量化,建立支气管哮喘患儿合并ADHD的列线图预警模型,见图1。

图1 预测支气管哮喘患儿合并ADHD的列线图模型
2.3.2 列线图模型的评价和验证 列线图的内部验证采用Bootstrap自抽样法,其中C-index为0.805(95%CI:0.775~0.835),接近1,说明模型区分度较好;列线图的校准度采用H-L拟合优度和图形校准法评估,H-L拟合优度检验为χ2=12.364,P=0.085,校正曲线与理想曲线趋近,说明模型拟合效果良好;内部验证支气管哮喘患儿合并ADHD模型的ROC曲线下面积为0.786(95%CI:0.758~0.814),说明模型预测效能较好。
3 讨论
儿童慢性疾病与ADHD的关系是儿科领域研究的热点。研究[7]报道支气管哮喘与ADHD密切相关。周密等[12]研究发现191例正常儿童中ADHD检出率达7.33%,187例哮喘儿童中ADHD检出率达29.95%,证实正常儿童ADHD的检出率远远低于哮喘儿童,并证实哮喘可并发ADHD。本研究368例支气管哮喘患儿ADHD检出率达17.12%,较上述研究检出率高,究其原因,上述研究调查支气管哮喘发生情况是以ADHD进行分组,获得人群中ADHD与支气管哮喘的共患率,而本研究直接在小儿支气管哮喘中进行筛查,提高了小儿支气管哮喘合并ADHD的共患率;其次本研究对象年龄4~12岁,正是儿童好发ADHD的年龄段。
小儿支气管哮喘并发ADHD的独立危险因素有:①人工喂养。母乳中含有丰富的低聚糖,可有效促进儿童肠道特定微生物群的建立,增强儿童免疫力,降低支气管哮喘患病风险[13]。此外,母乳中含有的DHA、锌、唾液酸、牛磺酸、核酸、二十碳四烯酸、胱氨酸等有助于脑细胞发育,减少ADHD发生[14]。②孕期高危史。ADHD与支气管哮喘皆受遗传与环境等因素影响,妊娠期过敏可携带致敏因子,增加子代哮喘的诱发风险[15]。同时,子代ADHD的高风险也与孕期吸烟及孕期二手烟暴露有关[16]。尼古丁是烟草里的主要成分,可影响大脑的认知能力,其中慢性低剂量尼古丁神经毒性明显,急性大剂量的尼古丁致命性较强。③睡眠障碍。睡眠障碍会对儿童注意力、行为、情绪、学习及认知功能等方面产生严重影响。研究[17]表明,ADHD症状与睡眠质量、时间受损显著相关;伴有呼吸道过敏症状的支气管哮喘患儿更易出现睡眠障碍,注意力不集中、易怒、多动或冲动等异常行为与ADHD症状相吻合。④主要抚养者文化程度为初中及以下。文化程度较高往往育儿观念先进,逻辑性强,在与孩子的交流过程中能够深入进行语言刺激,为孩子提供能够表达和理解的词汇量及结构,增强互动的数量和质量,减少诱发ADHD风险,而文化程度低的抚养者往往关注的是儿童的安全和体格发育,缺乏对科学育儿的重视[18]。⑤每天儿童看电子产品时间>1 h。电子产品使儿童处在一个单向的语言环境中,屏幕暴露时间取代了适合儿童发展学习的机会,减少亲子交流缺乏情感互动,互动对儿童的神经发育至关重要,互动缺失可导致儿童注意力出现缺陷[19]。⑥家长管教方法不合理。不合理的管教方法,如父母对儿童过多地惩罚、命令或威胁,容易引发儿童反叛心理,出现情绪不稳定、多动、注意力分散、对立违抗等行为问题。倘若儿童长时间接受该种管教方法,会出现较多的逆反、对立情况,甚至引起违法犯罪和反社会行为[20]。⑦铁蛋白异常和血红蛋白异常。缺铁性贫血或缺铁是诱发神经发育障碍性疾病的潜在高危因素[12]。儿童过度活动与血清铁蛋白水平有关,血清铁蛋白水平较低可增加儿童过度活动风险。神经递质合成不足是贫血与缺铁影响ADHD的主要机制[5]。此外,缺铁也会通过干扰大脑供氧与认知功能促进ADHD的发生发展。
疾病预测是医学评估患者预后结局的重要工具,列线图以可视化的图形代替传统繁琐的数学公式,对目标事件的风险程度进行预测,也便于预测疾病的长期预后[8]。列线图模型中每项变量均有对应的赋分线段和对应的得分值,整合变量分数值后即可计算总分数值,对应模型底部的风险值,从而获得目标事件发生风险。列线图基于统计分析结果明确预测变量的比例系数,综合各个变量的影响程度,将预测结果以简明的图形展示。临床医务人员可通过模型提高对支气管哮喘患儿的关注度,及时识别高风险患儿,并及时调整诊疗方案。
综上所述,本研究构建的列线图预测准确性较高,能够较为可靠地评估支气管哮喘患儿并发ADHD发生风险,满足了临床上对于整合模型的需求,为临床医生针对支气管哮喘患儿的病情制定更为规范、合理的诊疗方案提供可靠的参考,有助于患儿及监护人了解病情进展。

