重症胰腺炎患者采用短肽型肠内营养剂进行肠内营养干预的治疗效果
张芳芳
[中国科学技术大学附属第一医院(安徽省立医院南区),安徽 合肥 230001]
重症胰腺炎属于临床中比较普遍的一种炎症病症,临床中多数患者存在器官功能衰竭的合并症,患者的病情危重,病死率在20%以上[1]。对于重症胰腺炎的疾病诊断方式需要结合疾病病史、疾病表现、实验室检查结果等进行综合判断,如果患者在临床中带有局部的并发症,例如胰腺坏死、假性囊肿症状时患者的疾病症状会更加严重[2-3]。临床中重症胰腺炎患者的疾病发生表现与胆管结石梗阻、高脂血症等疾病有着较高的相似性。临床中重症胰腺炎的疾病症状主要特征在于发病速度快、疾病进展速度快,在临床中应当采用积极有效的治疗确保患者生命安全。对于重症胰腺炎,在重症监护室治疗期间需要采取饮食控制,再加上临床治疗方式对于生理代谢平衡会形成影响,此时发生营养问题的可能性相对较高,所以在临床中往往需要为患者提供营养支持,从而实现改善机体营养状况,减轻患者的病症[4-5]。营养支持的可用方式主要包含肠外营养与肠内营养两种干预模式。对此,为了探究重症监护室患者营养支持方式的效果与肠内营养支持对于重症胰腺炎患者的疗效,本文以我院收治重症胰腺炎患者进行研究。详细研究如下。
1 对象与方法
1.1 一般资料
选取2020年5月到2022年5月我院收治90例重症胰腺炎患者,结合随机数表法分组。试验组患者45例,男26例、女19例,年龄(53.41±6.41)岁,体质量(23.41±2.20)kg/m2,文化程度小学与初中20例、高中及以上35例;常规组患者45例,男27例、女18例,年龄(53.57±5.81)岁,体质量(23.38±2.45)kg/m2,文化程度小学与初中21例、高中及以上24例。一般资料差异无统计学意义,P>0.05。
入选标准:满足2021年版《急性胰腺炎诊治指南》[6]中关于重症胰腺炎的疾病诊断标准;急性生理学和慢性健康状况的评分在8分以上;满足肠内与肠外营养适应症;患者和家属对研究知情。
排除标准:存在免疫疾病;带有心肝肾相关脏器功能损伤;存在精神障碍;带有认知障碍;中途退出研究。
1.2 方法
常规组应用肠外营养支持,主要是基于营养师结合患者的个体情况计算日需脂肪乳、热量和蛋白质,同时将电解质、微量元素、胰岛素等加入葡萄糖中实行静脉输注。结合脂溶性、水溶性维生素融入到脂肪乳当中,结合患者检查结果以及常规身体营养需求提供对应的营养物质,如葡萄糖、微量元素。维生素和脂肪乳在加入到输液袋中进行输注,输注之前应当排气并充分摇晃。结合医嘱提供营养物质。在肠外营养支持的同时,注重对患者体征的检测,减轻患者胰腺的压力,改善血流量。在患者意识恢复清醒后可以调整体位,以半卧位为主,尽可能强化与患者的沟通交流。围绕患者的文化、信息接受与理解能力提供对应的健康教育。
试验组应用肠内营养支持。肠内营养支持药物选用短肽型肠内营养剂(百普素,厂家:MilupagmbH,进口药品注册证号:H20170170,规格:125g)。治疗时间为发病后24小时到48小时。在治疗开始之前为患者提供营养评估,重点观察肠道功能的恢复、肛门排气功能和肠鸣音的恢复状况。结合患者的具体情况采用管径适宜的鼻饲导管。针对鼻饲导管通过鼻腔置入到胃肠位置并妥善固定。通过营养师结合患者的营养情况配置营养液,在营养液输注期间需要严格遵守从低至高、从少到多、从慢至快的原则输注。第一次输注采用125g百普素适当稀释,容量控制为500mL/d,速率为25~50mL/h。每日可以结合患者的个体情况调整速率,每次可以增加20mL/h,但是用量每日速率不超过90mL/h。对于胃肠道功能比较差的患者,可以应用蠕动泵进行输注,同时在远端加热。在治疗中应当注重观察营养液颜色与形状,在输注的同时维持患者身体稳定。在输注完成后采用生理盐水进行管道冲洗并视情况封管。
两组患者均连续进行干预1周。
1.3 观察指标
分析对比营养状况、疾病康复时间、炎症因子指标以及生活质量。营养状况主要指标包含血清总蛋白、白蛋白、前白蛋白、转铁蛋白。炎性因子水平指标主要涉及到TNF-α、IL-6、IL-10。
1.4 统计学处理
2 结果
2.1 营养状况指标对比
干预后试验组营养状况指标优于常规组,P<0.05。详情见表1。
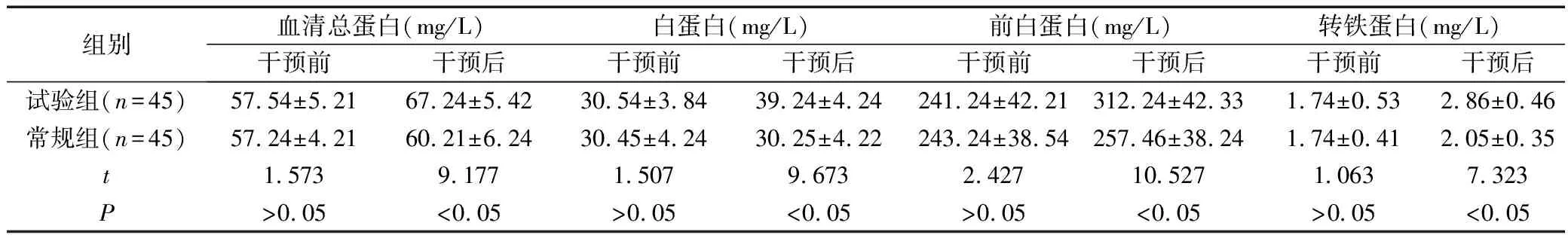
表1 营养状况指标对比
2.2 疾病康复时间指标对比
试验组患者的疾病康复时间高于常规组,P<0.05。详情见表2。
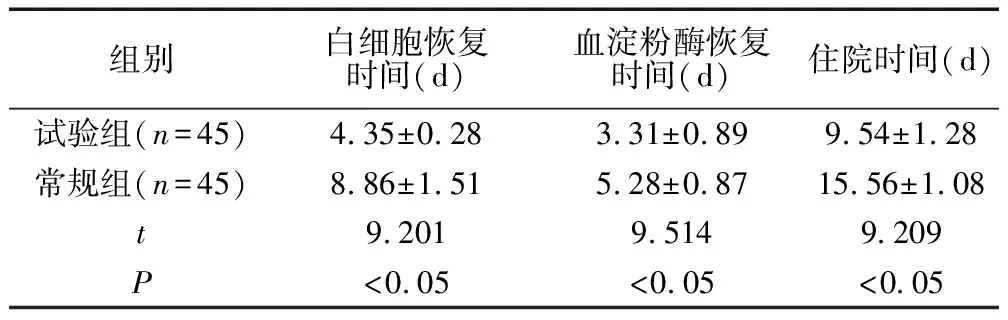
表2 疾病康复时间指标对比
2.3 炎性因子指标对比
试验组患者的炎性因子指标水平优于常规组,P<0.05。详情见表3。
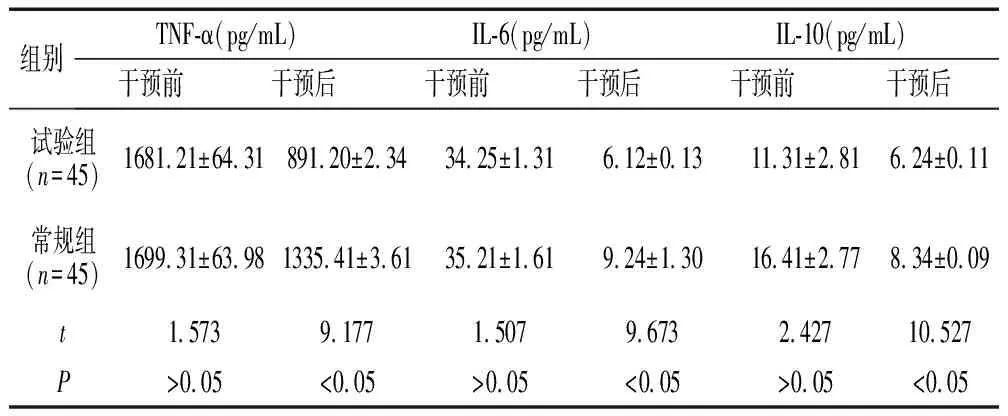
表3 炎性因子指标对比
2.4 生活质量指标对比
试验组患者的生活质量优于常规组,P<0.05。详情见表4。
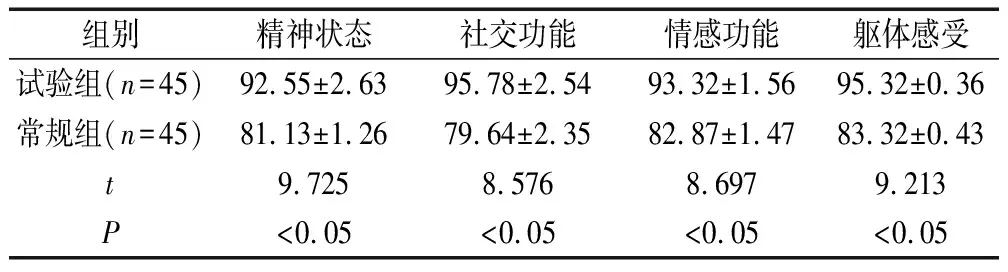
表4 生活质量评分的对比
3 讨论
胰腺炎属于临床中较常见的疾病,相关数据研究显示,急性重症胰腺炎的疾病发生率在4.8~24/10万,属于高危急性病症,对患者的生命安全存在比较大的威胁[7-8]。重症胰腺炎是典型的消化系统疾病,因为疾病本身有着高代谢的表现,再加上机体炎症导致大量蛋白被消耗,同时因为治疗中需禁食,此时患者发生营养缺乏的可能性较高。重症胰腺炎患者在出现营养不良时,会促使患者机体免疫功能随之下降,此时机体功能也会逐渐出现障碍,从而引发多种并发症[9-10]。为了更好的改善重症胰腺炎患者的机体营养状况,在临床中需要针对患者的个体情况提供营养治疗。肠外营养虽然属于最为常用的营养支持措施,但是从临床效果并不理想,无法满足患者的治疗需要[11-12]。
肠内营养是一种可用于重症监护室治疗患者的营养干预方式,同时也是重症胰腺炎可用的一种营养支持形式,其主要的作用与价值在于维持胃肠道功能,可以促使机体免疫功能得以改善,从而让肠道更好的消化细菌与毒素。与此同时。肠内营养干预可以有效控制患者炎症水平。其中TNF-α是多向性的促炎性细胞因子,在胰腺炎发生后会导致该因子水平明显提升,其主要是因为坏死的胰腺组织会影响巨噬细胞,促使其释放大量TNF-α[13-14]。IL-6是典型促炎细胞因子,如果指标偏高则证明患者处于高炎症反应。从本次研究来看,肠内营养干预有利于控制患者的炎症反应,其主要是因为肠内营养可以促使患者的肠道蠕动功能恢复,可以有效避免肠黏膜萎缩,可以促使肠道屏障功能恢复,同时有利于抑制细菌与毒素移位的发生,更有利于患者的康复。从临床应用角度来看,重症急性胰腺炎患者在疾病发生后存在多种并发症,主要有消化功能、胃肠道功能紊乱与基础代谢率相对较高的表现,患者会出现一定程度的营养障碍,此时会导致多种并发症,从而为患者的身体与生理形成负面的影响。对此,为重症急性胰腺炎患者提供肠内营养干预支持,能够实现对肠道细菌移位、肠源性感染的积极预防和控制,可以直接且有效地提供营养物质和营养素,从而让胃肠道功能逐渐恢复并满足生理的代谢需求,并且不会伤害肠道黏膜的完整性,对于胃肠道功能的维护和恢复有着相当重要的作用。
本次研究结果表明,试验组患者在治疗干预后的营养状况、疾病的康复效率、炎症因子指标以及生活质量均优于常规组,P<0.05。研究结果与李凤英[15]的研究结果高度相似。本次研究结果证明了重症监护室收治的重症胰腺炎患者在临床中接受肠内营养支持对于患者的预后康复有明显的推动作用,肠内营养干预有利于控制患者的炎症反应,其主要是因为肠内营养可以促使患者的肠道蠕动功能恢复,可以有效避免肠黏膜萎缩,促使肠道屏障功能逐渐恢复同时有利于抑制细菌与毒素移位的发生,减轻患者的炎症反应,改善营养指标得,提高患者的生活质量。
综上所述,重症胰腺炎患者在重症监护室治疗期间使用短肽型肠内营养剂的营养支持有利于患者的快速康复,可以有效改善患者的营养状况,在改善生活质量的同时可以提升患者的生活质量。

