疏肝解毒法治疗桥本甲状腺炎甲状腺功能减退期临床研究
孙 霞,杨宏杰,张 曾,王之莹,郑 敏,何燕铭
(上海中医药大学附属岳阳中西医结合医院内分泌科,上海 200437)
桥本甲状腺炎(Hashimoto’s thyroiditis,HT)是最常见的免疫性疾病之一,其病理特征是甲状腺组织的淋巴细胞浸润、破坏和瘢痕形成[1-2]。其中约20%~30%的HT患者会出现甲状腺功能减退症[3-4]。HT可发病于任何年龄,女性发病率远高于男性,30~60岁的女性最常见,其发病率随着年龄的增长而增加[5]。HT发病是遗传与环境因素共同作用的结果,并可与其他自身免疫性疾病并存。HT的发生与发展与免疫系统受损有关,免疫系统产生过多的甲状腺过氧化物酶和甲状腺球蛋白,其水平与HT的临床症状呈正相关[6]。左旋甲状腺素钠片虽然可以改善甲状腺功能,但无法针对病因进行治疗,且有可能对腺体造成损伤,治疗时间长甚至需要终生服药。中医药在自身免疫性疾病的治疗方面有独到的优势。本研究旨在探讨疏肝解毒法对HT甲状腺功能减退期患者临床疗效及对Toll样受体2(TLR2)及Toll样受体4(TLR4)的影响。
1 资料与方法
1.1 一般资料 选取2021年8月至2022年8月于上海中医药大学附属岳阳中西医结合医院就诊的HT甲状腺功能减退期患者80例,按照随机对照的原则以随机数字表法分为研究组、对照组,每组40例。研究组有3例、对照组有1例患者因不能继续服药而剔除,对照组2例失访,两组最终纳入各37例。研究组男4例,女33例;平均年龄(43.52±9.26)岁;平均病程(9.73±2.82)个月。对照组男5例,女32例;平均年龄(45.68±8.63)岁;平均病程(9.03±2.61)个月。两组一般资料比较差异无统计学意义(均P>0.05)。本研究经上海中医药大学附属岳阳中西医结合医院医学伦理委员会审核并通过。HT诊断标准:①甲状腺腺体弥漫性肿大,质地较坚韧并且伴有甲状腺峡部椎体叶肿大;②甲状腺球蛋白抗体(Thyroglobulin antibody,TGAb)和(或)甲状腺过氧化物酶抗体(Thyroid peroxidase antibody,TPOAb)显著增加;③甲状腺B超示腺体弥漫性肿大,回声不均匀,伴有多发低回声或甲状腺结节;④甲状腺细针吸取细胞学活检(FNAC)结果示桥本甲状腺炎。同时具备①②或④或②③即可诊断。甲减诊断标准:①具有甲状腺功能减退临床表现;②血清促甲状腺素(Thyrotropin,TSH)升高,甲状腺素(Total tryroxine,TT4)、游离甲状腺素(Free thyroxine,FT4)、三碘甲状腺原氨酸(Total triiodothyronine,TT3)、游离三碘甲状腺原氨酸(Free triiodothyronine,FT3)水平正常;③血清TSH升高,T4、FT4和(或)T3、FT3水平降低。①为必备条件,②或③符合1项即可诊断。肝郁脾虚证辨证标准参照《中药新药临床研究指导原则》[7]制订,主症:乏力、情绪急躁或抑郁、大便稀溏、纳呆;次症:腹胀、失眠、多汗。舌脉:脉沉弦或弱、舌淡、苔白。具备三项主症、两项次症即可诊断。病例纳入标准:①符合HT及甲减的诊断标准;②符合肝郁脾虚证诊断标准;③年龄18~65岁;④病程>6个月;⑤自愿参与本研究并签署知情同意书。排除标准:①伴有甲状腺肿瘤;②伴有其他脏器占位或转移性恶性肿瘤;③有甲状腺手术史;④合并严重心脑血管疾病;⑤合并肝肾功能障碍;⑥不能配合饮食控制及药物服用;⑦精神疾病患者。
1.2 治疗方法
1.2.1 对照组:给予患者健康教育,包括限碘饮食、规律作息等,并给予左甲状腺素钠片(批准文号H20140051,规格:50 μg)口服,50 μg/次,1次/d,治疗3个月。
1.2.2 观察组:在对照组治疗的基础上给予疏肝解毒法进行治疗。方剂组成:白芍15 g,栀子、茯苓、当归各12 g,丹皮、柴胡、川芎、海藻、牛蒡子各9 g,甘草、黄药子各6 g。随症加减:伴手颤者,加龟板、鳖甲;伴双目干涩加菊花;伴失眠多梦者,加酸枣仁;伴水肿者加车前子。上药加水煎至400 ml,日1剂,早晚饭后温服200 ml,治疗3个月。
1.3 观察指标 ①中医症候评分:主症包括乏力、情绪急躁或抑郁、大便稀溏、纳呆;次症包括腹胀、失眠、多汗、脉沉弦或弱、舌淡、苔白。主症按照无、轻、中、重分别计0、2、4、6分;次症按照无、轻、中、重分别计0、1、2、3分。②临床症状评分:分别于治疗前及治疗后采用Scott直线标记描述法对临床症状进行记录,共有3个亚项,分别为咽喉部不适、乏力、食欲不振。对每个亚项画一条10 cm的直线,患者在其上标记刻度,0分为无不适,10分为极度不适。③血清学指标:分别于治疗前后检测血清FT3、FT4、TSH、TGAb、TPOAb、TLR2及TLR4水平,采集患者空腹血5 ml,采用电化学发光法检测FT3、FT4、TSH、TPOAb与TGAb表达水平,血液离心后于-80 ℃保存,采用ELISA试剂盒检测TLR2、TLR4水平。④甲状腺B超:分别于治疗前后检查甲状腺左、右叶和峡部的厚度。⑤在治疗开始前及末次随访时检测血常规、尿常规、大便常规、血液生化全套及心电图,并随机记录随访过程中发生的不良反应。
1.4 疗效标准 显效为患者在治疗后临床症状较前显著减轻,且中医症候积分减少程度大于70%;有效为临床症状好转,且中医症候积分减少30%~70%;无效为临床症状未得到显著改善,且中医症候积分减少程度小于30%。
1.5 统计学方法 将所有数据导入SPSS 26.0统计学软件进行分析。有计量资料进行正态性检验后,以均数±标准差描述符合正态分布的数据,组间差异采用独立样本t检验进行比较;计数资料以[例(%)]描述,采用χ2检验对数据进行分析;P<0.05为差异有统计学意义。
2 结 果
2.1 两组治疗前后中医症候评分比较 见表1。治疗前两组中医症候积分比较,差异无统计学意义(P>0.05)。治疗后,两组患者中医症候积分显著降低,且研究组中医症候积分显著低于对照组(均P<0.05)。

表1 两组治疗前后中医症候评分比较(分)
2.2 两组治疗前后临床症状评分比较 见表2。两组治疗前各项临床症状评分比较差异无统计学意义(均P>0.05)。治疗后两组各项临床症状评分较治疗前降低,且研究组低于对照组(均P<0.05)。
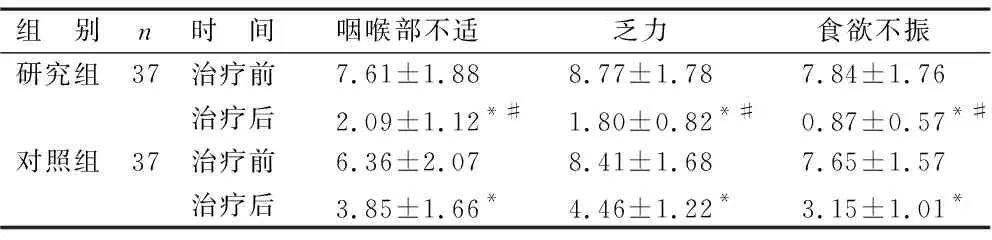
表2 两组治疗前后临床症状评分比较(分)
2.3 两组治疗前后血清学指标比较 见表3。两组患者治疗前TSH、FT3、FT4、TPOAb、TGAb水平比较差异无统计学意义(均P>0.05)。治疗后两组TSH、TPOAb、TGAb水平显著下降,FT3、FT4水平显著上升(均P<0.05);治疗后,研究组TSH、TPOAb及TGAb水平显著低于对照组,FT3、FT4水平显著高于对照组(均P<0.05)。
表3 两组治疗前后血清学指标比较
2.4 两组治疗前后TLR2、TLR4水平比较 见表4。两组患者治疗前TLR2、TLR4水平比较差异无统计学意义(均P>0.05)。治疗后两组TLR2、TLR4水平显著下降(均P<0.05),且研究组TLR2、TLR4水平低于对照组(均P<0.05)。

表4 两组治疗前后TLR2、TLR4水平比较(ng/ml)
2.5 两组治疗前后甲状腺厚度比较 见表5。两组治疗前甲状腺左、右叶及峡部厚度相比,差异无统计学意义(均P>0.05)。两组治疗后甲状腺左、右叶及峡部厚度比较差异无统计学意义(均P>0.05)。
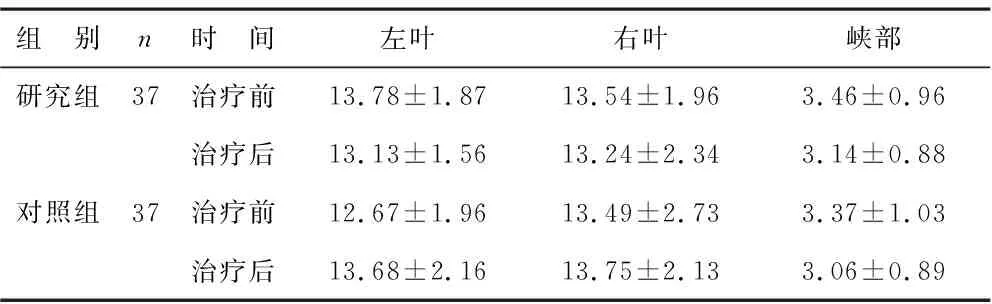
表5 两组治疗前后甲状腺厚度比较(mm)
2.6 两组中医症候疗效比较 见表6。研究组总有效率为86.49%,高于对照组的64.86%,差异有统计学意义(P<0.05)。

表6 两组中医症候疗效比较[例(%)]
2.7 两组不良反应发生情况比较 治疗期间两组均未发生严重不良反应,少数患者出现便秘等胃肠道症状,经调整饮食等措施后缓解,两组患者血常规、尿常规、大便常规、心电图、肝功能、肾功能等无明显异常。
3 讨 论
HT具体的发病机制尚未阐明,普遍认为是环境因素、遗传因素及自身免疫等综合作用所致[8-9]。HT的临床症状及体征复杂多变,学界认为是致病基因多态性及多基因在致病过程中的参与所导致的,具有一定的遗传倾向[10]。碘摄入过多和感染是主要的环境致病因素。有研究发现,甲状腺自身免疫亢进时,环境中的致病因素可以加重甲状腺自身免疫[11]。研究发现,随着在高碘地区碘暴露率的升高,女性人群中甲状腺抗体阳性率及甲状腺功能减退症患病率也会随之升高,而且我国西北地区的发病率明显高于华南地区[12]。国外学者研究发现,HT的发病与CD40等单核苷酸多态性密切相关[13]。白介素-4、Th17和Treg细胞均参与HT的病理过程[14]。
TLR是膜相关蛋白,TLR可通过多种细胞内信号通路调节炎性细胞因子和趋化因子[15-17]。TLR可启动激酶级联反应,最终激活IκB激酶复合物,该复合物随后磷酸化并降解NF-κB抑制剂IκBα,进而调控炎症因子的表达[18-19]。TLR信号失调可能会导致促炎细胞因子和抗炎细胞因子失衡,从而调控炎症以及免疫反应[20]。自身免疫性疾病与TLR之间有着密切的关系[21]。TLR4水平升高可促进多种自身免疫性疾病的发生和发展,例如类风湿性关节炎、系统性红斑狼疮均与TLR4过高的表达相关[22]。本研究结果表明,疏肝解毒法可显著降低TLR2及TLR4表达,提示疏肝解毒法可能通过干预TLR2及TLR4途径发挥对HT甲状腺功能减退期患者的治疗作用。
HT可归于中医“瘿病”的范畴,主要病机为肝气不舒致气滞痰凝,“女子以肝为先天”,HT的女性患病率远高于男性。程益春将HT病机及治疗分为三期,早期主要病位在肝,治宜疏肝理气、清热解毒,到中期,病位在肝脏及脾脏,治宜疏肝健脾,后期病位在脾肾,治宜温补脾肾[23]。周桂荣等[24]认为本病属本虚标实,痰气瘀滞为标,脾肾阳虚为本。本研究采用疏肝解毒法对HT甲状腺功能减退期的患者进行治疗,柴胡疏肝解郁,归肝经,栀子、丹皮清热解毒,白芍归肝经、脾经,可平肝止痛、养血调经,茯苓可健脾宁心,当归可补血活血、调经止痛,川芎活血行气,祛风止痛,海藻可软坚散结,黄药子可清热解毒、消瘿,牛蒡子可疏风散热、解毒利咽,甘草调和诸药,诸药合用,共奏疏肝解毒之功。现代药理学研究发现,柴胡中柴胡皂苷具有抗炎等多种作用,体内实验研究表明,柴胡皂苷可通过抑制TLR4发挥抗炎作用[25]。白芍除有抗炎作用外,还能通过抑制大脑皮层产生镇静作用,白芍总苷可降低大鼠TGAb、TPOAb滴度[26]。本研究结果显示,研究组总有效率高于对照组,并且可显著降低中医症候评分及临床症状评分,表明疏肝解毒法较西药单用更能改善临床症状,并且可改善甲状腺各项指标,降低甲状腺抗体水平。在以后的研究中,本课题组将进一步深入研究,从细胞、分子层面来探索疏肝解毒法治疗HT伴甲减患者的作用机制。

