子宫托在极早产期宫颈缩短孕妇中的使用疗效分析
周飞飞 余晓红 李凤英 郑建琼
早产是指妊娠满28 周但未满37 周分娩者,此期间娩出的新生儿即称为早产儿。有些国家已将早产时间的下限定义为妊娠24 周或20 周[1]。早产又可根据分娩发生孕周的不同进一步分为超早产(<28 周)、极早产(28~31+6周)、中度早产(32~33+6周)和晚期早产(34~36+6周)[2]。全球每年大约有1 500 万早产儿出生,300 万新生儿死亡(其中超过1/3 为早产儿)。早产是造成新生儿神经系统发育异常、呼吸窘迫综合征、脑性瘫痪、支气管肺发育不良、坏死性小肠结肠炎的主要原因,也是导致5 岁以下儿童死亡的主要原因[3-4]。因此,早产的防治是全球性问题。早期识别早产的高危孕妇,并加以适当的干预才能更好地降低早产率及新生儿死亡率。研究表明,超声测量宫颈长度是评估早产的有效方法[5]。朱毓纯等[6]研究也表明,孕28~32周时的子宫颈长度对预测早产存在一定价值。对于孕中期发现宫颈长度≤25 mm 的孕妇给予放置宫颈托预防早产的研究时有报道[7],而有关极早产期宫颈缩短孕妇放置宫颈托预防早产的研究不多。因此,本研究旨在评估子宫托在极早产期宫颈缩短孕妇中的使用疗效,现将结果报道如下。
1 对象和方法
1.1 对象 回顾性分析2020 年2 月至2022 年12 月在温州市人民医院经阴道超声测量宫颈长度≤25 mm 且孕周28~31+6周的单胎孕妇98 例的临床资料。纳入标准:(1)妊娠28~31+6周;(2)阴道超声测量宫颈长度≤25 mm;(3)单胎妊娠;(4)胎儿存活。排除标准:(1)死胎;(2)胎儿致死性畸形或染色体异常;(3)早产临产;(4)宫内感染;(5)胎膜早破;(6)宫颈环扎术后;(7)多胎妊娠。根据不同治疗方式将孕妇分为单纯药物治疗组(对照组)68 例和药物联合子宫托治疗组(子宫托组)30 例。两组孕妇年龄、BMI、文化程度、受孕方式、妊娠史、宫颈锥切史、发现孕周和宫颈长度等一般资料比较,差异均无统计学意义(均P>0.05),见表1。本研究经本院医学伦理委员会审查通过(批准文号:伦审2020 第203 号),所有孕妇均知情同意。
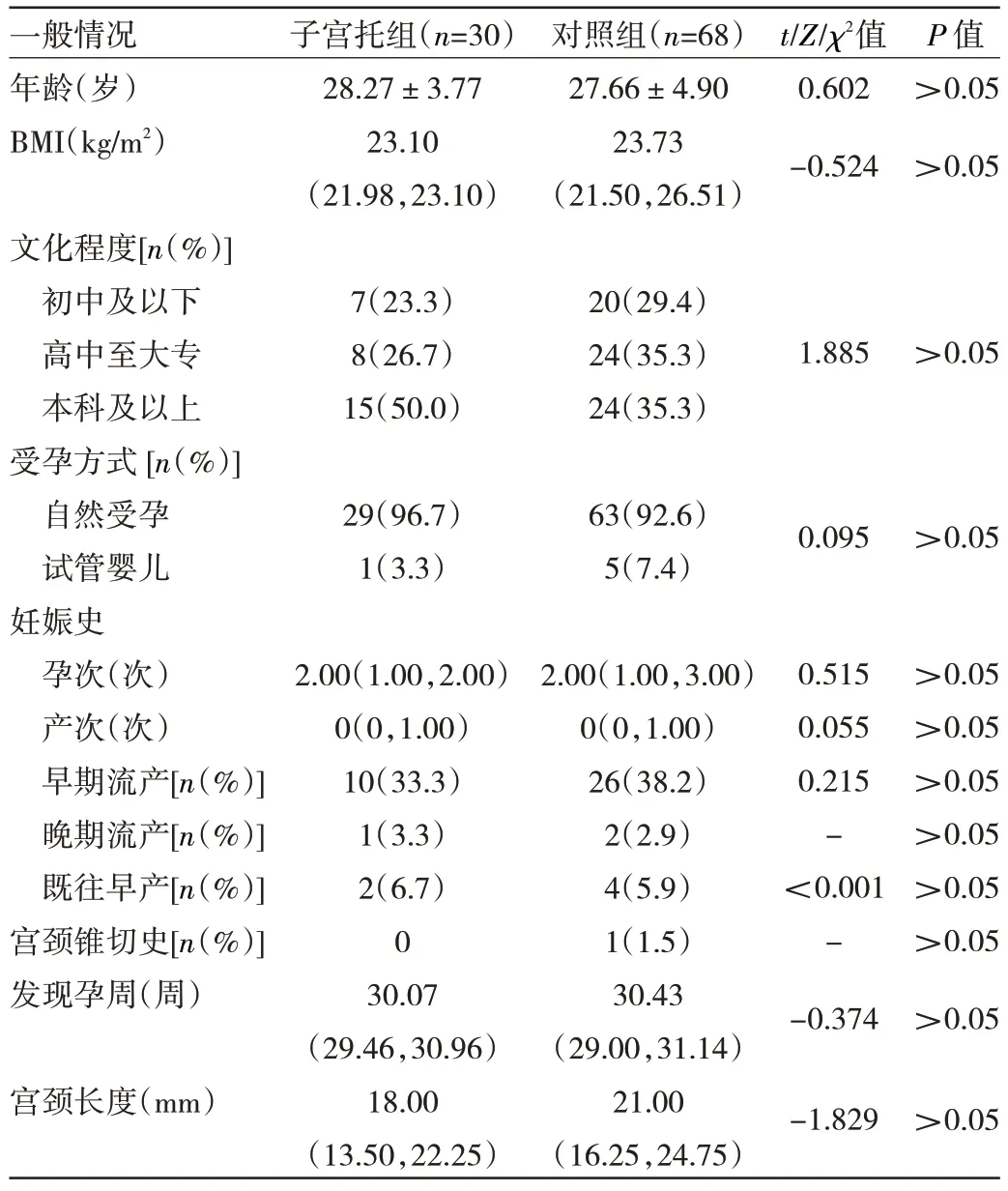
表1 两组孕妇一般资料比较
1.2 干预措施
1.2.1 对照组 嘱孕妇注意休息,避免劳累,若观察期间出现宫缩,给予宫缩抑制药物治疗,包括硫酸镁(国药准字:H33021961,杭州民生药业有限公司,规格:10 mL∶2.5 g)、盐酸利托君(国药准字:HC20160012,信东生技股份有限公司,规格:5 mL∶50 mg)、孕激素(西班牙进口药品注册证号:H20160265;西班牙Cyn-dea Pharma,S.L.公司,规格:0.1 g)或阿托西班(国药准字:H20184094,成都圣诺生物制药有限公司,规格:5 mL∶37.5 mg/瓶),妊娠34+6周前的先兆早产给予地塞米松(国药准字:H42020019,天津金耀集团湖北天药药业股份有限公司,规格:1 mL∶5 mg)6 mg 肌肉注射,12 h/次,共4 次;如合并感染,积极抗感染治疗。
1.2.2 子宫托组 放置子宫托前确认孕妇未存在生殖道感染,若阴道分泌物培养结果异常经治愈后再放置,观察期间如有宫缩给予宫缩抑制药物治疗,妊娠34+6周前的先兆早产亦给予促胎肺成熟治疗,药物均同前。子宫托组使用的是江苏奥博金医药科技有限公司研发的子宫托(型号:环型带盆),小直径分为32、35 mm,大直径分为65、70 mm,高度分为17、21、25、30 mm,不同产次不同宫颈形态选择不同型号的子宫托,术前无菌检查宫颈并确定合适的型号,消毒外阴及阴道后,以无齿卵圆钳穿过托体,夹持住宫颈后缓慢推送托体圈套住宫颈,确认套圈效果后松开卵圆钳,术毕窥器检查子宫托位置。孕妇若无胎膜早破、生殖道感染、早产临产等,于孕37 周前后取出子宫托。
1.3 观察指标 两组孕妇保胎药物使用情况(硫酸镁、盐酸利托君、孕激素、阿托西班、地塞米松等)、住院保胎时间、保胎治疗费、分娩结局(早产率、分娩孕周、分娩方式和产后出血)、妊娠合并症及并发症、新生儿结局(体重、窒息率、住院率、重症监护率、颅内出血发生率、呼吸窘迫综合征发生率、败血症发生率、坏死性小肠结肠炎发生率、机械通气率、住院时间和住院费用)等。
1.4 统计学处理 采用SPSS 25.0 统计软件。符合正态分布的计量资料以表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验。计数资料组间比较采用χ2检验或Fisher 确切概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 两组孕妇保胎药物使用情况、住院保胎时间、保胎治疗费比较 两组孕妇硫酸镁、盐酸利托君、孕激素、阿托西班、地塞米松等保胎药物使用比例、住院保胎时间及保胎治疗费比较,差异均无统计学意义(均P>0.05),见表2。

表2 两组孕妇保胎药物使用情况及治疗费比较
2.2 两组孕妇分娩结局比较 两组孕妇分娩孕周、分娩方式、产后出血和<32 周早产率比较,差异均无统计学意义(均P>0.05);子宫托组孕妇早产率、<34 周早产率和<37 周早产率均低于对照组,延长孕周大于对照组,差异均有统计学意义(均P<0.05),见表3。
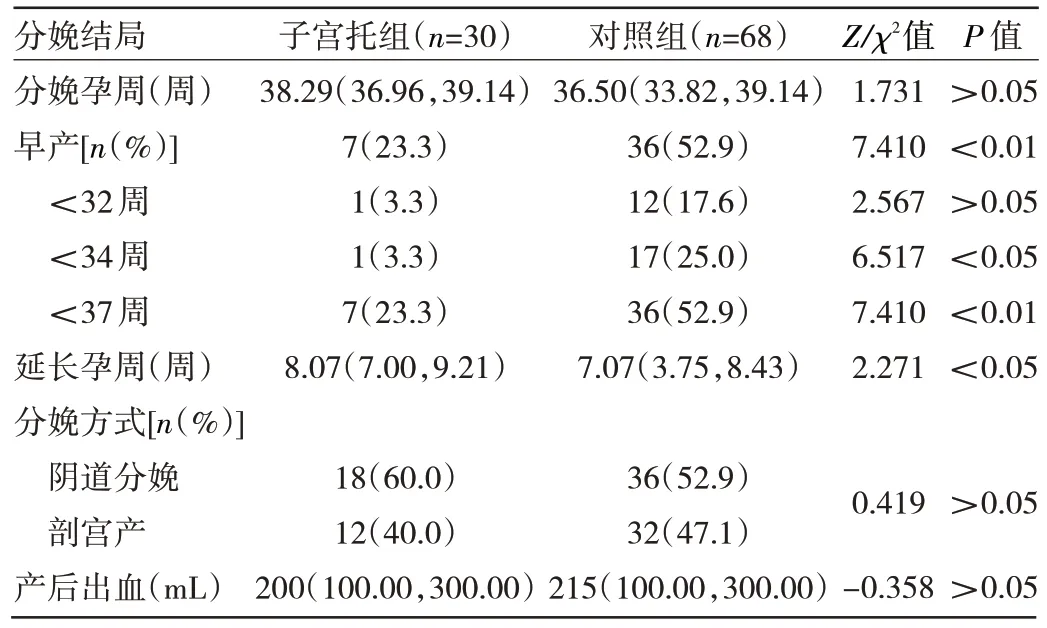
表3 两组孕妇分娩结局比较
2.3 两组孕妇妊娠合并症及并发症发生情况比较两组孕妇妊娠合并症及并发症发生情况比较,差异均无统计学意义(均P<0.05),见表4。

表4 两组孕妇妊娠合并症及并发症发生情况比较[例(%)]
2.4 两组新生儿结局比较 子宫托组新生儿的机械通气率、通气时间及重症监护率均低于对照组,差异均有统计学意义(均P<0.05)。两组新生儿的体重、窒息率、住院率、颅内出血发生率、呼吸窘迫综合征发生率、败血症发生率、坏死性小肠结肠炎发生率、住院时间和住院费用比较,差异均无统计学意义(均P>0.05),见表5。

表5 两组新生儿结局比较
3 讨论
3.1 妊娠期宫颈缩短与早产的关系 在雌孕激素的作用下,子宫颈富含胶原的结缔组织重新分布,使子宫颈呈关闭状态,维持胎儿位于宫腔[8]。妊娠期子宫颈长度缩短,不能使妊娠维持至足月,最终导致晚期流产或早产。而宫颈缩短的危险因素主要有孕激素作用不足、炎症、子宫颈功能不全、先天性发育异常、外损伤、子宫颈锥切术后和子宫过度膨胀[9]。应用超声测量宫颈长度预测早产的研究首次发表于20 世纪90 年代,研究发现随阴道超声测量宫颈长度缩短,其早产风险增加[10]。此后很多学者研究发现类似的结果,逐渐形成了将≤25 mm 作为宫颈缩短的诊断标准。目前针对宫颈长度与早产的相关性研究多集中在孕中期,而28~32 周时的宫颈长度对早产预测存在一定价值,灵敏度优于孕22~24 周的测量[11]。
3.2 子宫托在宫颈缩短孕妇中的应用 宫颈缩短的治疗方式包括卧床休息、宫颈环扎、孕激素及子宫托。宫颈环扎已取得了肯定的疗效[12]。国内专家共识指出,宫颈功能不全孕妇预防性宫颈环扎原则上在14~16 孕周,或在既往流产的妊娠周数前3~4 周进行[13]。国外指南提出紧急宫颈环扎应在妊娠28 周前手术,妊娠20~24 周行紧急宫颈环扎术的效果最佳[14]。子宫托具有便捷、无需麻醉、易于操作、安全性高的优点,被作为替代手术的方法。本研究中孕妇孕周在28~31+6周,发现时孕周不适宜宫颈环扎,故本研究中仅探讨子宫托较对照组的妊娠结局。目前国内外对子宫托评价不一。Saccone 等[15]研究显示子宫托组34 周前及37 周前自发性早产率较对照组低,本研究与文献报道一致;而Pratcorona 等[16]发现34 周前子宫托组和日常处理组早产率比较差异无统计学意义,37 周前子宫托组早产率和因先兆早产再次入院率均低于日常处理组。而一项纳入932 例孕20~24+6周宫颈长度≤25 mm 的单胎孕妇的多中心随机对照试验显示子宫托并没有增加阴道感染风险,子宫托组34 周前的早产率与对照组相似[17],与本研究结果不一致,可能与孕周不同有关。本研究显示两组孕妇妊娠并发症(如胎膜早破、阴道炎、宫颈或子宫裂伤、产褥感染及羊膜炎等)发生率相似,未增加阴道感染,与上述文献报道一致。本研究同时比较了可能导致医源性早产的合并症(如高血压、妊娠期肝内胆汁淤积症等)及胎儿胎盘异常疾病(如胎儿生长受限、羊水过少、胎盘早剥、前置胎盘等),两组比较差异均无统计学意义,可排除因医源性导致的早产。
关于宫颈托的成本效益,有研究显示子宫托降低了平均费用,但差异无统计学意义,而宫颈长度<38 mm 多胎妊娠孕妇,子宫托显著降低了不良围生期结局,提高了成本效益[18]。有研究比较了子宫托与阴道孕酮在成本和新生儿存活率的区别,结果显示子宫托显著提高了无并发症新生儿的存活率,同时降低了成本[19]。也有研究发现子宫托可显著降低再次因先兆早产的住院率以及盐酸利托君、硫酸镁、类固醇使用率[20]。本研究发现两组患者住院保胎时间及保胎治疗费比较差异均无统计学意义。
3.3 子宫托应用对新生儿的影响 有研究显示,子宫托组的新生儿呼吸窘迫综合征、新生儿ICU(neonatel intensive care unit,NICU)入住率和早产儿视网膜病变发生率均降低[15]。另有研究显示子宫托组的NICU 入院率较低,但两组的胎儿死亡、新生儿死亡、颅内出血、呼吸窘迫综合征、视网膜病变、坏死性小肠结肠炎或败血症发生率比较差异均无统计学意义[20]。本研究结果与上述文献相一致,除此外,本研究还发现子宫托组新生儿机械通气率及机械通气时间均低于对照组,差异有统计学意义;新生儿的住院时间及治疗费均低于对照组,但差异均无统计学意义,考虑与样本量较少有关,需更大样本量研究其成本效益。
综上所述,早产的防治是全球性问题,对于妊娠28~31+6周宫颈长度≤25 mm 的单胎妇女,使用子宫托可降低34 周及37 周前早产率,减少新生儿因早产引起的重症监护及机械通气。本研究尚有不足之处,研究样本量偏少、缺少多中心研究结果,后续仍需开展大样本多中心的研究。

