TCRA术后患者行冻融胚胎移植活产预测模型的构建
李紫薇, 王 影, 邢 琼, 章志国, 曹云霞, 魏兆莲, 王建业
宫腔粘连(intrauterine adhesion,IUA)是目前临床上女性不孕症的常见原因,反复宫腔操作导致子宫内膜基底层损伤,对女性生殖系统产生了严重影响[1]。宫腔镜是诊治IUA的主要手段,宫腔镜下行宫腔粘连松解术(transcervical resection of adhesions,TCRA)可显著改善IUA患者的生殖预后[2]。在辅助生殖助孕周期中,影响体外受精成功的关键因素是移植胚胎的数量、质量和子宫内膜容受性,但TCRA术后患者子宫内膜厚度仍低于子宫正常妇女,造成患者临床妊娠率低[3]。该研究旨在建立一个预测活产概率的列线图模型,根据患者的自身情况初步判断活产的可能性,从而采取合适的治疗措施,为TCRA术后患者辅助生殖治疗效果提供参考。
1 材料与方法
1.1 病例资料选取2018年1月—2021年2月在安徽医科大学第一附属医院生殖中心接受冻融胚胎移植(frozen-thawed embryo transfer,F-ET)助孕的TCRA术后患者,纳入患者年龄均在20~45岁之间,在接受IVF/ICSI-ET助孕前经宫腔镜诊断为IUA并已行TCRA治疗,均移植D5-D6的优质囊胚。排除标准:① 卵巢相关疾病和手术史;② 未经治疗的宫内疾病,如子宫内膜息肉、子宫腺肌症、子宫纵隔、增生性子宫肌瘤、子宫畸形等;③ 多囊卵巢综合征、染色体异常及其他严重的内科或外科疾病;④ 男方有严重少弱畸精症。该研究得到安徽医科大学第一附属医院伦理委员会的批准(批准号:Quick-PJ 2022-05-36)。
1.2 冷冻胚胎移植
1.2.1冷冻胚胎移植前内膜准备 IUA患者宫腔镜复查无明显再粘连可行胚胎移植,移植前阴道超声评估子宫内膜的厚度和类型。F-ET内膜准备方案分为:① 自然周期:根据患者月经周期长短,于月经周期第8~12天开始,数次经阴道超声监测排卵情况,必要时注射人绒毛膜促性腺激素促排卵。患者自排卵当日起按体质量给予地屈孕酮(荷兰雅培生物公司)20~30 mg/d,排卵后第5天进行冷冻胚胎移植,移植后继续使用黄体支持药物。② 人工周期:从月经周期的第2~5天开始口服戊酸雌二醇(德国拜尔公司)4~6 mg/d,第10天根据血清雌激素水平及阴道超声探查子宫内膜厚度调整用药剂量。如果子宫内膜厚度大于8 mm,或者患者服药15~20 d后子宫内膜厚度小于8 mm但仍需要胚胎移植,则口服地屈孕酮 20 mg/d,肌注40~60 mg/d黄体酮转化子宫内膜,5 d后解冻D5或D6的囊胚移植。继续服用地屈孕酮及肌注黄体酮至移植后14 d,患者自测尿HCG(+)及检测血β-HCG升高,移植后30~35 d行阴道超声宫腔内见胚芽及原始心管搏动,在医生指导下继续进行黄体支持至10~12周后逐渐减药。
1.2.2囊胚移植 该研究纳入的所有患者均移植D5-D6的优质囊胚,按照 Gardner 评分标准,根据囊腔扩张程度及是否孵化,将囊胚分为1~6级,内细胞团评分为 A 级、B 级、C 级,滋养外胚层细胞评分为 A 级、B 级、C 级,将 D5 评分≥3BB 或者 D6 评分≥4BB的囊胚定义为优质囊胚。
1.3 结局评价患者F-ET后 14 d血HCG未升高为未着床,移植后14 d血HCG升高为生化妊娠,移植后30~35 d行阴道超声宫腔内见孕囊确定为临床妊娠。28周前终止妊娠者定义为流产。孕满28周(或出生体质量达1 000 g以上),胎儿娩出后具有呼吸、心跳、脐带搏动、随意肌收缩之一者,称为活产。
1.4 模型的开发和验证通过训练集的患者特征建立了预测TCRA术后患者活产概率的列线图。单因素逻辑回归分析中筛选结局的独立影响因素,拟合到向后逐步多因素逻辑回归模型中。R软件rms包构建列线图模型,以受试者工作特征(receiver operating characteristic, ROC)曲线下面积和相应的95%置信区间(95%CI)来衡量该列线图的预测准确性。验证集证实了该列线图的实用性和准确性。
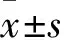
2 结果
2.1 患者一般情况该研究为回顾性分析,共纳入491个周期,按7 ∶3随机分组分为训练集与验证集,训练集和验证集的基本特征如表1所示,两组间无显著差异。训练集中共有107(30.8%)个周期活产,验证集中有41(28.5%)个周期活产。
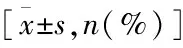
表1 患者一般资料
2.2 Logistic回归分析对纳入研究的因素进行赋值,绘制ROC曲线并计算每个截断点的敏感度与特异性,计算出相应约登指数(灵敏度+特异性-1),约登指数最大值所对应的截断点为最佳截断值。计算得出年龄最佳截断值为33岁,子宫内膜厚度最佳截断值为8 mm,因此,该实验赋值年龄(0:<33岁,1:≥33岁),子宫内膜厚度(0:≤8 mm,1:>8 mm),胚胎移植数目(0:单胚胎移植,1:双胚胎移植),内膜准备方案(0:自然周期,1:人工周期),流产史、不孕年限、体质指数(body mass index,BMI)、卵泡刺激素(follicle stimulating hormone, FSH)、黄体生成素(luteinizing hormone, LH)、雌激素(estradiol, E2)、睾酮(testosterone, T)直接纳入研究作为自变量,因变量为患者是否活产(0:未活产,1:活产)。单因素Logistic回归分析显示,年龄、BMI、子宫内膜厚度、流产史与活产有关(图1),将这些指标纳入多因素Logistic回归分析,活产概率与年龄<33岁、BMI、子宫内膜厚度>8 mm、流产史显著相关,差异有统计学意义(P<0.05)(表2)。
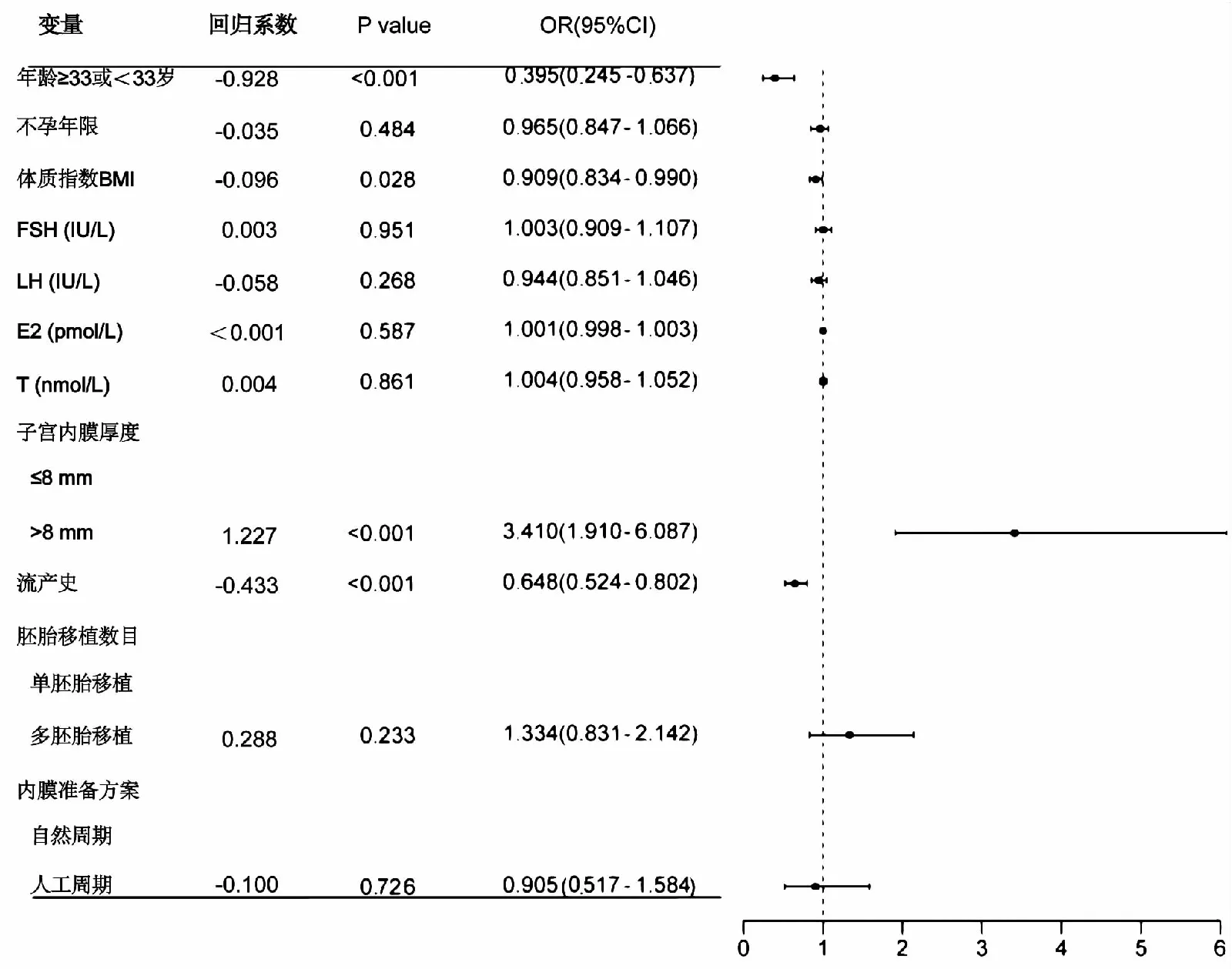
图1 TCRA术后患者冻融胚胎移植活产相关单因素Logistic分析森林图
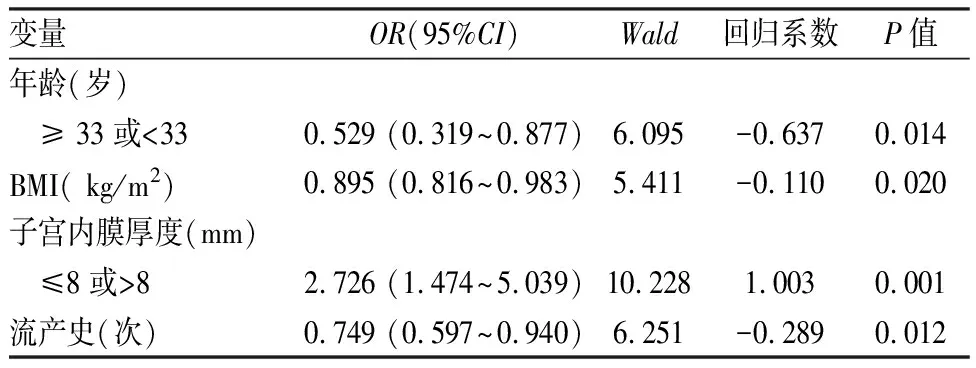
表2 活产相关多因素Logistic分析
2.3 列线图模型的建立与验证独立的危险因素用于构建患者活产概率的列线图。活产的概率是通过将每个变量获得的分数相加,总得分与预测概率的底标对应,即可得到活产的个体概率(图2)。通过训练集构建的模型ROC曲线下面积为0.713 (OR:0.270, 95%CI:0.519~0.815)。Hosmer-Lemeshow拟合优度检验结果为χ2=7.062,P=0.530,校准曲线观察斜率接近1,活产的预测概率和实际概率之间没有显著差异,列线图校准良好,说明模型具有较好的预测能力。验证集对模型进行进一步验证,ROC曲线下面积为0.609(OR:0.323, 95%CI:0.660~0.561) (图3)。
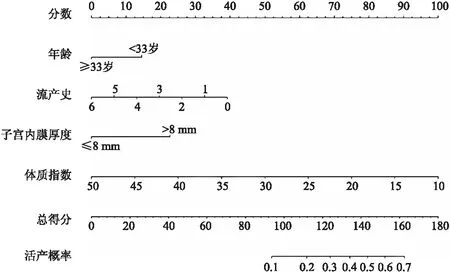
图2 用于预测TCRA术后患者接受F-ET活产概率的列线图
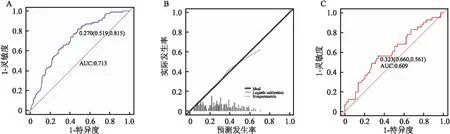
图3 预测模型的ROC曲线及模型校准
3 讨论
IUA是目前治疗女性不孕症亟待攻克的难题。患者子宫内膜损伤且粘连易复发导致妊娠率低,因此,在辅助生殖助孕的过程中,最关心的问题就是活产的概率有多大,该研究基于TCRA术后行F-ET助孕的491个周期患者的基本病史,构建了患者个体化的列线图模型用于预测活产概率,该模型经过校准,显示出良好的预测性能。纳入变量包括年龄、BMI、子宫内膜厚度和流产史。这些变量简单易得,方便初诊时即可对患者助孕结局有一定评估,为临床医生与患者沟通提供了更具体的材料。
IUA患者多有流产史或反复宫腔操作等,流产史与继发性不孕症、复发性流产和不良产科结局紧密相关[4],人工流产及孕次会造成子宫内膜损伤,引起内膜容受性降低[5],极大降低了患者活产的可能性。一项Meta分析显示,有复发性流产史的患者BMI较高[6],BMI是不良妊娠结局的另一重要影响因素,肥胖患者发生流产、早产、死胎和妊娠并发症的风险较高[7]。这些不良事件可能与激素调节子宫血管生成和胚胎着床有关[8]。女性年龄也是影响生殖结局的独立危险因素之一,随着女性年龄的增加,胚胎非整倍体率升高,胚胎着床率和活产率下降,高龄孕妇发生自然流产、异位妊娠、死胎、胚胎染色体异常等情况的风险大大上升[9]。妊娠期糖尿病、妊娠期高血压、羊水量异常,前置胎盘等疾病在高龄孕妇中的发生率也较高,这些不良事件导致高龄孕妇活产率较低。辅助生殖助孕的IUA女性年龄普遍偏高,该研究中纳入患者平均年龄为33岁,对妊娠结局有一定影响。
IUA患者子宫内膜功能受损。Liu et al[10]研究表明,当子宫内膜厚度在8 mm以下时,每下降1 mm,均会导致临床妊娠率和活产率降低,流产率增加。但有研究[11]报道轻度IUA与中重度IUA患者TCRA术后助孕结局差异无统计学意义。另有文献[12]表明TCRA患者术前子宫内膜粘连严重程度与活产率无明显相关性,因此,该研究未将TCRA术前患者IUA分级作为独立危险因素纳入分析。
辅助生殖治疗是一个非常复杂的过程,会受到许多已知和未知因素的影响,对于宫腔粘连的不孕症患者,病情更加复杂多变,手术的医疗技术水平及辅助生殖的决策都会对妊娠结局有影响。一些子宫内膜损伤可能是不可修复的,TCRA治疗后月经恢复甚至生育能力的恢复并不一定意味着恢复正常,随后的妊娠过程中可能会出现一些并发症,导致辅助生殖治疗不能达到预期的效果,对患者身心及经济造成严重负担。
近年来使用列线图构建预测模型已成为一种趋势,不仅可以预测疾病的发生与预后情况,也对患者的妊娠结局做出了预测[13],其中影响患者活产的因素众多,如通过TCRA术后患者的月经状况反映活产率[14],但这一变量较为主观,可能不能准确评估子宫内膜功能。此外还有研究[15]通过TCRA术中对宫腔情况的评估预测患者的活产率,对于手术后短期内妊娠的女性有较好的预测性,但由于TCRA术后患者药物治疗及妊娠时间不等,极大影响了模型预测的准确性。相比而言该研究的模型有明显的优点,首先构建的模型是一个方便实用的预测模型,模型中包含的所有变量在临床中是普遍常见的,通过常规的病史及初步检查即可对患者活产率有初步评估。模型中纳入的一些预测因素如子宫内膜厚度、BMI可以成为早期干预的重点。这项研究也有几个局限性,模型建立在患者移植优质胚胎的基础上,在辅助生殖治疗中患者胚胎情况也会极大影响妊娠结局。此外该研究的数据来源单一且样本量不多,后续仍需加入更多的样本以及纳入新的变量对预测模型不断优化,对该模型在临床的适用性进一步验证。

