儿童卵巢囊肿蒂扭转伴破裂出血CT诊断1例
吴方烨,徐宏伟
1.浙江中医药大学研究生院,浙江杭州 310000;2.绍兴第二医院医共体总院放射科,浙江绍兴 312000
儿童卵巢囊肿蒂扭转伴破裂出血较少见,其起病隐匿、病情急危、进展迅速,若不尽早诊断及处理,可导致患儿卵巢、输卵管完全缺血坏死,影响患儿生长发育和今后的生育能力,因而早诊断和治疗对保留患儿卵巢功能意义重大。尽管腹部CT检查一般不作为此病首选影像检查方法,但因患儿本身的特殊性及超声检查的相对局限性,且由Nur Azurah等[1]报道,CT检查被证实在急诊情况下是一种快速、有效的方法,并已被广泛应用于小儿急腹症、肿瘤性疾病等复杂腹部病变的诊断,因此影像诊断医生在正确诊断此病上起着重要作用。现将收治的1例8岁患儿病例汇报如下。
1 病历资料
患者,女,8岁,因“阵发性下腹疼痛2d”于2020年7月11日12:50收治入院。2天前,患者无明显诱因下出现阵发性下腹部疼痛,较剧烈但能忍受,伴有数次恶心呕吐,呕吐物为胃内容物,呕吐后腹痛未缓解,无阴道出血及异常流液,无畏寒发热,无腹胀腹泻、里急后重,无尿急尿频尿痛及排尿困难,无胸闷心悸、气促等。于2020年7月10日到急诊就诊,查血常规示:白细胞计数:10.1×109/L,中性粒细胞百分比77%。当时未予行相关影像学检查,急诊拟诊“急性胃肠炎”,予“头孢类药物”抗感染治疗。因腹痛无明显好转,2020年7月11日再次来急诊就诊,考虑到患者年龄和病情紧急程度,予行全腹CT平扫示:盆腔右侧可见肿大囊性包块,大小约35.5mm×24.1mm,壁不均匀增厚,密度不均,囊内可见局部高密度影;卵巢周围见数个小囊状影;盆腔内可见较多积液(图1)。CT检查结果考虑“右侧卵巢囊肿蒂扭转伴破裂出血可能性大”。急诊遂拟“卵巢蒂扭转?”收住入院。入院查体:T:37.40℃ P:100次/分R:20次/分BP:111/61mmHg(1mmHg=0.133kPa),神志清,精神可,心肺听诊无特殊,肛诊:外阴未婚未产式,右侧附件区压痛,左侧附件区未及包块,无压痛。入院后血常规示:白细胞计数:16.9×109/L,中性粒细胞分类数0.95。血生免、凝血酶谱及肿瘤指标均正常。结合病史及影像诊断,在完善相关术前准备后,于2020年7月11日14:10行全身麻醉下腹腔镜检查,术中镜下可见:幼稚子宫,盆腔内淡黄色渗出液,右侧卵巢及输卵管明显增粗,呈黑色,扭转720°,左卵巢及左侧输卵管外观正常。考虑卵巢蒂扭转伴坏死,逐行右侧附件切除术。2020年7月15日病理结果示:(右侧附件)右输卵管组织,右卵巢伴大片出血,卵巢内见多个囊状滤泡,符合蒂扭转改变。术后予以补液、抗炎对症治疗。5d后恢复良好,予以出院,出院诊断“右侧卵巢囊肿蒂扭转伴破裂出血”。
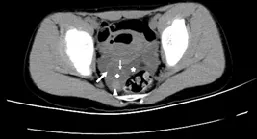
图1 平扫CT结果
2 讨论
卵巢扭转是女性急性腹部和盆腔疼痛的一种罕见但严重的原因,占妇科急症的2%~3%[2]。可发生在任何年龄,大约15%的卵巢扭转发生在儿童,有两个高峰年龄段(婴儿期和青春期早期,或初潮后),分别与孕妇及初潮前的生殖激素分泌相关[3-4]。卵巢扭转根据病因分为原发性和继发性两大类,原发性卵巢扭转主要是由于卵巢尚未下降到盆腔,盆腔悬吊韧带相对较长或受到激素影响,卵巢体积在相对较短的时间内显著增大造成。继发性多见于卵巢囊肿、畸胎瘤等良性病变。卵巢扭转以右侧多见,可能由于盲肠及末端回肠活动度相对较高,使得右侧卵巢运动较大,以及乙状结肠的固定位置,它限制了左卵巢的运动范围[5]。本病例亦发生在右侧。
儿童卵巢扭转缺乏临床特征性,常为突发下腹部进行性或阵发性疼痛、恶心呕吐、发热及白细胞轻度升高等症状,而与其他急腹症(如阑尾炎、尿路结石、急性肠梗阻、胃肠炎及Meckel憩室)症状相似,难以鉴别[6]。同时,由于患者对病史表达不清,体检配合不佳,加之临床医生对此病缺乏经验,常导致误诊而错过治疗时机。虽然诊断卵巢扭转首选B超检查,但由于患儿做超声检查时只能通过腹部,而不能通过阴道,且膀胱必须充盈才能获得良好的影像图像减少相关干扰,而膀胱的充盈需要一定的时间,容易延误诊断和治疗时机。对于诊断不明的急症患者,CT往往是首选的检查手段,相关文献报道小儿卵巢囊肿扭转CT影像具有一定的特征性,常表现为囊性占位,囊肿位置改变,囊壁不规则增厚,囊内出血,卵巢周围脂肪间隙模糊,卵巢扭转,卵巢增大,边缘多发小囊性灶,卵巢包膜下积液,卵巢轻度强化或不强化,盆腔积液及子宫移位[7-10]。此病例腹部CT影像征象与国内外文献报道相符。
综上所述,结合相关文献报道及本病例表明,熟知卵巢扭转的CT表现及结合临床病史,有助于尽早诊断,从而制定合适的治疗方案来缓解症状、消除风险,并尽可能地保留卵巢。

