骨皮质剥脱术与自体植骨术治疗四肢骨干骨折不愈合的效果比较分析*1
施凯兵 沈灵杰 姜新峰 周振宇
( 1 南通市海门区人民医院, 江苏 南通 226001 ; 2 南通大学附属医院)
骨折是指骨结构的连续性完全或部分断裂,四肢为骨折高发部位,若骨折发生后采取的治疗措施不当可直接影响骨折愈合效果,从而增加骨折不愈合等发生率,影响患者生活质量及预后效果[1]。 骨折不愈合是指在骨折发生损伤后的半年没有出现愈合的情况,其发生的概率大约在5% ~10%范围内,引起此情况发生的原因有很多,如骨折发生的类型、骨折的部位、骨质的流失情况以及治疗等因素,虽然这些危险因素会加大骨延迟愈合或骨折不愈合的可能性,但是潜在的病理生理学机制目前还没有研究清楚[2-3]。 四肢骨干骨折不愈合主要表现为骨不连、愈合时间延长等情况,经X 线检查显示骨折断端互相分离、软组织肿胀、骨折线、骨质疏松等,为避免疾病影响患者生活质量,促进骨折组织更好的愈合,临床多采取骨皮质剥脱术、内固定术等进行治疗,为进一步明确各个方案的整体治疗效果,本文遴选我院2017 年1 月—2022 年10 月经相关检查确诊为四肢骨干骨折不愈合的70 例患者研究。 涉及内容报告如下。
1 临床资料
1.1 一般资料
选择我院2017 年1 月—2022 年10 月经相关检查确诊为四肢骨干骨折不愈合的患者70 例,按住院号单双数分为2 组,每组各35 例。 观察组:男性20 例、女性15 例;年龄22 ~68 岁,平均年龄为(44.25 ±10.34 岁);病程10—34 个月,平均病程为(25.42 ±1.14)个月;部位:12 例股骨干、10 例胫骨干、13 例肱骨干。 对照组:男性21 例、女性14 例;年龄23 ~70 岁,平均年龄为(45.81 ±10.25)岁;病程10—35 个月,平均病程为(25.18 ±1.44)个月;部位:13 例股骨干、11 例胫骨干、11 例肱骨干,分析2 组的相关资料结果具有很大的相似性(P>0.05),具有可比性。 (1)纳入标准:①结合临床症状、相关检查确诊为四肢骨干骨折不愈合[6];②意识清晰可正常沟通、交流;③年龄在20 岁及以上;④X 线检查显示骨髓封闭、骨折端有增长骨痂[7];⑤患者及家属自愿入组并签署“知情同意书”;⑥骨折9 个月未愈合,患者以往的就诊记录均有记载。 (2)排除标准:①机体内重要脏器、组织等具有严重障碍疾病,无法耐受本文研究者;②感染性骨不连,或者严重血液系统疾病者;③认知功能障碍,或意识障碍性疾病,不能有效配合研究者;④手术禁忌证及麻醉禁忌证。
1.2 方法
观察组患者实施骨皮质剥脱术。 在手术实施前,使用止血带对骨折部位进行止血处理,所有操作均在止血带下进行,给予患者硬膜外麻醉,在麻醉满意后开始手术操作,切开原有的切口,直接切开深筋膜,肌肉、骨膜,骨膜外不做广泛分离,暴露骨干表面的内固定,拆除失效的内固定物,确定骨折断端不愈合范围,锋利切骨刀剥除骨皮质,骨皮质与骨膜相连,剥除范围:骨折远近端2 ~4 cm,骨干周径2/3,剥离骨皮质厚度2 ~3 mm,然后处理骨折断端,对局部的骨皮质进行剥离后,去除骨折端的瘢痕和纤维组织,直至骨质有新鲜出血,并疏通骨髓腔,体外利用可调节外固定架使两骨折端靠拢并轻度压缩,缝合断端处剥离骨皮质及骨膜,再进行锁定接骨板内固定术(如果原接骨板断裂则更换新的接骨板固定),并以C 型臂X 线机观察固定情况,固定效果理想后,缝合两端剩余的带骨皮质骨膜复合组织,关闭切口。对照组患者实施自体植骨术。 在手术实施前,使用止血带对骨折部位进行止血处理,给予患者硬膜外麻醉,在麻醉满意后开始手术操作,使用电锯、电钻在骨不连骨折端附近两侧打开骨窗,清理骨不连骨折断端周围的硬化骨和其他纤维结缔组织等,随后打通骨髓腔确保其通畅后沿着骨槽方向,采用滑槽植骨的方式在骨缺损部位植入自体髂骨,在植入的自体髂骨需要尽可能地填满骨不连两端髓腔及骨折缺损周围,手术结束按照骨科手术操作要求充分清洗创面,依次缝合各层切口,创口内置负压引流装置。
1.3 观察指标
每个月X 线观察骨痂生长情况,比较术前和术后末次随访患肢卡氏评分(knee society score,KSS)、患肢关节活动度及日常生活能力(activity of daily living,ADL)评分结果评价愈合效果,显效者评分在90 分以上;有效者评分在75 ~90 分;无效则评分在74 分以下[8]。 统计2 组在住院以及骨折愈合方面消耗的时间,并评价感染、骨折不愈合等并发症的发生情况,计算发生率。 评价2 组关节活动度、肌力(参考Fugl-Meyer 运动功能评定量表(Fugl -Meyer Assessment, FMA 评价患者肌力状态,分值0 ~100 分,得分越高肌力恢复越理想)的改善情况[9]。
1.4 统计学分析
2 结果
2.1 2 组患者愈合效果对比
观察组患者的愈合效果为97.14%,对照组患者的愈合效果为80.00%,观察组有更好的愈合效果,比对照组高(P<0.05)。 见表1。
2.2 2 组患者手术情况对比
观察组在住院、骨折愈合方面消耗的时间比照组短(P<0.05)。 见表2。
表2 2 组患者手术情况对比(±s,n=35)
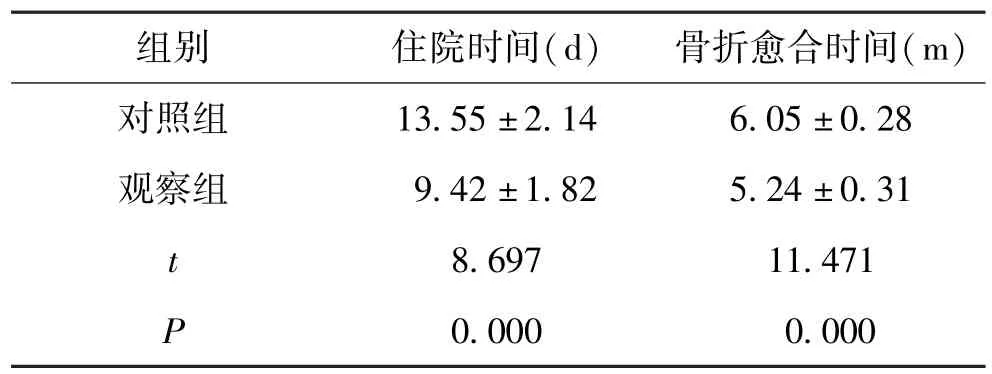
表2 2 组患者手术情况对比(±s,n=35)
组别住院时间(d)骨折愈合时间(m)对照组13.55 ±2.146.05 ±0.28观察组9.42 ±1.825.24 ±0.31 t 8.69711.471 P 0.0000.000
2.3 2 组患者并发症发生率对比
2 组患者主要并发症包括感染、骨折不愈合,其中观察组患者的并发症发生率为5.71%,对照组患者的并发症发生率为22.86%,观察组患者的并发症发生率低于对照组(P<0.05)。 见表3。
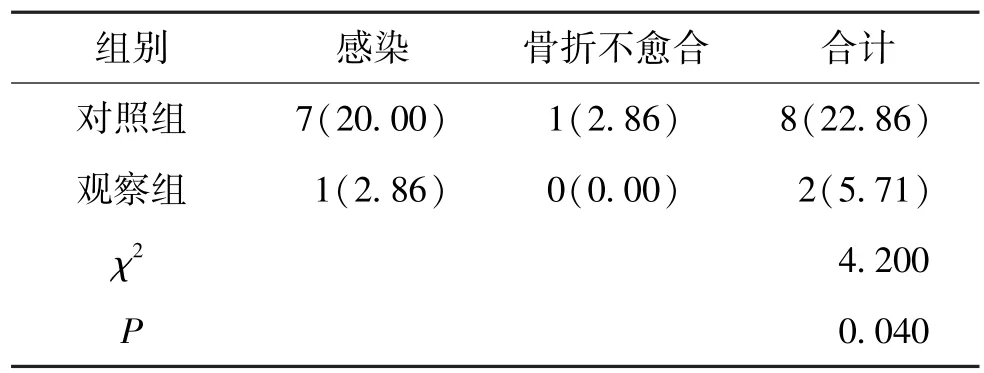
表3 2 组并发症发生率对比(n,%,n=35)
2.4 2 组患者治疗前后康复情况对比
实施治疗前2 组的关节活动度、肌力数据差距很小,没有显著性(P>0.05);治疗后再次针对以上指标进行评估,得出的结果是2 组的数据均有很大的变化,均增长,并且实施治疗后,观察组记录的数据结果,较对照组记录结果明显升高,具备差异性(P<0.05)。 见表4。
表4 2 组患者治疗前后康复情况对比(±s,n=35)
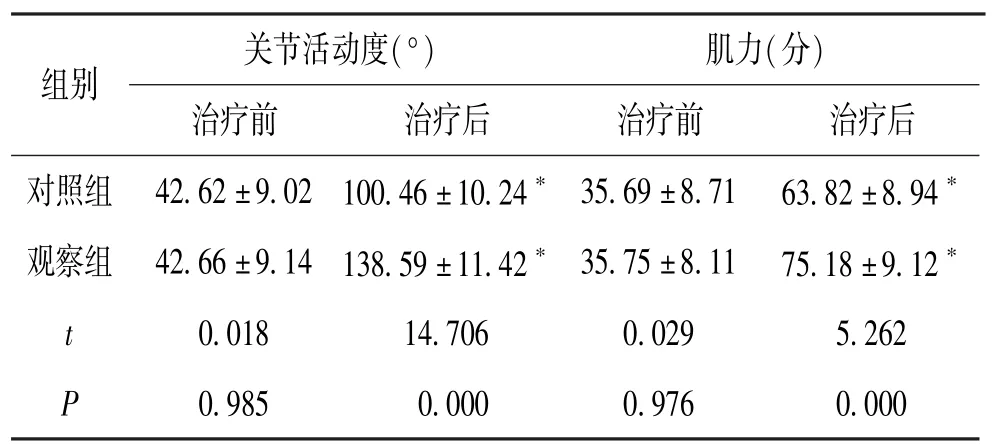
表4 2 组患者治疗前后康复情况对比(±s,n=35)
注:与治疗前相比,*P <0.05。
关节活动度(°)肌力(分)组别治疗前治疗后治疗前治疗后对照组 42.62±9.02 100.46±10.24* 35.69±8.71 63.82±8.94*观察组 42.66±9.14 138.59±11.42* 35.75±8.11 75.18±9.12*t0.01814.7060.0295.262 P0.9850.0000.9760.000
3 讨论
人体骨组织具有极强的自我修复能力,骨折患者在接受治疗后,大部分患者骨折可在短时间内愈合,但部分患者受治疗方案、体质等多种因素影响整体康复效果不佳并出现骨折不愈合的情况[1]。 研究发现,骨折不愈合的出现为骨折部位成骨细胞少、血运差所致,此外力学因素、生物学因素等亦可影响骨折预后效果。 临床针对确诊为骨折不愈合的患者多实施内固定、切开复位、外固定、骨皮质剥脱术等进行治疗[10],但经临床研究发现,前3 种方案临床治疗效果不理想,而骨皮质剥脱术通过对骨折不愈合组织部位的骨皮质、软组织、骨痂进行剥脱,可促使骨片连接软组织正常血运恢复,为骨折组织愈合提供丰富的血运基础[11]。
研究结果显示,观察组记录的愈合效果为97.14%,较对照组的80.00%明显升高;观察组的并发症发生率为5.71%,较对照组的22.86%明显降低(P<0.05);观察组的关节活动度、肌力结果,较对照组明显升高,可见将骨皮质剥脱术应用在四肢骨干骨折不愈合治疗中可获得理想价值。 研究发现,四肢骨干骨折不愈合患者多存在骨质疏松的情况,在自体植骨术实施过程中通过打开髓腔的操作,可减少对骨折断端血运的影响[12]。 骨皮质剥脱术将骨不连周围的骨皮质或骨痂以薄的小骨片连带骨和周围软组织及肌肉等附着进行剥离,剥离的小骨片和软组织相连时是存在血运情况的,因此这种小骨片放置在断骨端后,会增加此处的血管情况,有利于促进骨的正常愈合进程,加快骨痂的生成,最终改善骨不连的情况,提高其愈合状态[13-14]。 与传统的单纯骨移植相比,骨皮质剥脱术的优势是很大程度的减少了爬行替代时间,所以有较强的新骨形成能力。但为促进骨折组织愈合,在手术实施后需要给予骨肽等促进骨折愈合的药物;其次需要进行康复指导,告知患者术后早期避免负重,同时需要进行患肢皮牵引、患肢早期股四头肌等长舒缩运动、足踝自主屈伸活动;在中期可扶拐练习行走,随后循序渐进增加运动量;此外在康复过程中需要定期入院进行复查,以便医师根据影像学检查、血清学指标评价其康复及预后情况,从而进行针对性的康复指导,达到改善整体预后效果的目的。 本研究随访结果表明经骨皮质剥脱术治疗后成骨速度很快。
综上所述,四肢骨干骨折不愈合治疗中应用骨皮质剥脱术效果更理想,通过促进其关节活动度、肌力恢复,可减少不良反应的发生,但本手术的局限性:对于骨折断端处理后,如果骨缺损下肢>5 cm,造成双下肢明显不等长,则不适合,另外研究纳入样本较少,导致研究结果存在一定偏倚性,后期需对研究方案进行优化处理。

