沙库巴曲缬沙坦在植入埋藏式心律转复除颤器慢性心力衰竭患者中的应用
尚 蒙,高晓龙,匡晓晖,张 曦,张 进,王礼琳
(昆明理工大学附属医院/云南省第一人民医院心血管内科,云南 昆明 650032)
心力衰竭(heart failure,HF)是一个迅速增长的全球公共卫生问题。有研究发现,我国心力衰竭患病率和发病率均随年龄增长而增加(25~64 岁,65~79 岁和≥80 岁人群的患病率分别为0.57%,3.86% 和7.55%,发病率分别为158/10 万人年,892/10 万人年和1 655/10 万人年)[1]。慢性心力衰竭(chronic heart failure,CHF)患者生活质量低,死亡率和再住院率较高,给社会增加了巨大的经济负担[2]。确诊后1 a 死亡率达20%,5 a死亡率高达53%~67%[3]。
PARADIGM-HF 试验[4]表明沙库巴曲缬沙坦(sacubitril/valsartan,S/V)使心力衰竭住院和死亡风险降低。2022 ACC/AHA/HFSA 心衰管理指南[5]中S/V 治疗被列为射血分数下降性慢性心力衰竭(chronic heart failure with reduced ejection fraction,HFrEF)患者的I 类推荐,A 级证据水平。
随着S/V 在临床的广泛应用,国内外均有报道S/V 有抗心律失常作用[6-8]。也有报道S/V 可能有潜在的致心律失常作用[9-12]。S/V 是否具有直接或间接的抗心律失常作用或致心律失常作用仍存在争议。本研究将探讨S/V 对植入埋藏式心律转复除颤器(implantable cardioverter-defibrillator,ICD)进行心脏性猝死一级预防的HFrEF 患者的心功能及室性心律失常的影响,为该药物的临床应用提供一定参考。
1 资料与方法
1.1 研究对象
2017 年9 月至2022 年12 月在云南省第一人民医院心血管内科住院的植入ICD 进行SCD 一级预防的HFrEF 患者,并接受包括S/V 的HFrEF 标准化药物治疗。
纳入标准[13]:(1)年龄为18~70 岁;(2)缺血性或扩张型心肌病,EF ≤ 0.35,植入ICD 并接受S/V 治疗;(3)心功能II~IV 级;(4)患者依从性良好,临床资料完整。
排除标准:(1)因症状性低血压或其他原因不能耐受S/V 而停药者;(2)心脏性猝死二级预防ICD 植入患者;(3)基础心律为心房颤动或心房扑动;(4)合并肝脏、肾脏等其他严重脏器疾病;(5)植入CRT-D 患者;(6)有精神疾患的患者。心衰管理指南[13]推荐HFrEF 患者植入ICD 进行SCD 一级预防及S/V 应用于HFrEF 患者,此研究符合伦理要求。
1.2 ICD 植入方法及参数设置
1.2.1 术前准备ICD 植入前完善相关检查,排除各种心血管介入手术禁忌症,术前3 d 停用抗血小板及抗凝药物,签署手术知情同意书。
1.2.2 ICD 植入方法DSA 导管室内,患者取仰卧位,消毒铺巾,局部麻醉,穿刺左锁骨下静脉成功,确认导引导丝进入下腔静脉。制作囊袋,沿导引导丝送入8F 经静脉撕开鞘,拔除导引导丝及内鞘,用肝素水冲洗外鞘,沿外鞘送入心室除颤电极,撕除外鞘,右室除颤电极固定于右室心尖部。测试右室电极感知、起搏阈值及阻抗,参数满意后局部固定电极,ICD 脉冲发生器与除颤电极连接之后埋藏于囊袋内,逐层缝合手术切口,无菌纱布包敷。设置ICD 参数后,送返病房。术后沙袋局部压迫4 h,观察伤口渗血情况,围术期使用抗生素预防性抗感染治疗3 d,术后7 d拆线。
1.2.3 ICD 参数设置ICD 植入术后设置ICD 参数:设置室性心动过速(ventricular tachycardia,VT)区和心室颤动(ventricular fibrillation,VF)区。VT区为16 个心动周期,188 次/min;VF 区为30/40个心动周期,200 次/min。心动过速治疗:VT 区设置3 次ATP 治疗,未转复成功者给予35 J 电击治疗;VF 区诊断成立后在充电期间予ATP 治疗,如未终止予 35 J 电除颤,之后根据患者VT/VF 发作情况再进行参数调整。
1.3 资料收集
收集患者病历资料。包括患者的年龄、性别、是否有心肌梗死病史、临床合并症如2 型糖尿病、高血压、高脂血症,合并用药情况:洋地黄、β受体阻滞剂(种类及剂量)、螺内酯、抗心律失常药(伊伐布雷定、胺碘酮等)、达格列净、抗血小板药物、他汀类药物,ICD 型号等人口统计学特征。
出院后1 月、3 月、6 月、12 月进行随访(临床症状改善情况、调整药物剂量、是否出现药物不良反应)。根据患者入院时血压决定S/V 的初始剂量,若能耐受,没有出现不良反应则每2~4 周调整剂量,直到达到标准剂量,如患者服用后血压不能耐受则先调整其他可能影响血压的药物,若血压仍不能耐受则减量或停用S/V,统计12 个月后患者的S/V 剂量。
出院后3 月、6 月、12 月行超声心动图检查(机器型号:Vivid E95,GE 公司生产,使用频率为2.0 MH 的M5S 及频率为2.5 MHz 的4 V 心脏探头),由我科超声心动图室1~2 名有经验的医生操作。测量左心室舒张末期内径(left ventricular end-diastolic diameter,LVEDD)、左房内径(left atrial diameter,LAD);采用Simpson 法测量左心室射血分数(left ventricular ejection fraction,LVEF);观察患者心脏彩超指标(LVEF、LVEDD、LAD)变化情况。
出院后3 月、6 月、12 月起搏器门诊程控检查(Medtronic 公司2090 型起搏系统程控仪),以后每年随访1 次,如出现被ICD 电击则随时随访,统计ICD 记录的室性心律失常事件如:非持续性室性心动过速(Non-Sustained Ventriculartachycardia,NSVT,> 4 beats,> 167 bpm,< 30 s)、监测室性心动过速(VT-Mon,133-167 bpm)、VT/VF 。
出院后3 月、6 月、12 月行动态心电图(型号:BI9800)检查,统计平均每小时室性早搏个数、校正后的平均QT 间期(corrected QT interval,QTc)、全部窦性心率RR 间期的标准差(standard deviation of normal cardiac cycles,SDNN)。
统计患者1 a 内再住院率及不良反应:低血压、血管性水肿、干咳、超敏反应(皮疹、过敏反应、瘙痒)等。
1.4 统计学处理
采用SPSS 23.0 软件对数据进行统计分析,计数资料用频数和率(%)表示,组间比较采用χ2检验,符合正态分布的计量资料采用表示,治疗前后比较采用配对t检验,重复测量资料比较采用重复测量方差分析,非正态分布的计量资料则采用中位数及四分位数间距M(P25,P75)表示或总次数表示,组间比较采用 Mann-Whitney U秩和检验。以P<0.05 为差异有统计学意义。
2 结果
共纳入56 例患者,男性40 例(71.43%),女性16 例(28.57%),平均年龄(58.84±8.44)岁。合并2 型糖尿病患者9 例(16.07%),合并高脂血症患者7 例(12.50%),合并高血压患者21 例(37.5%),合并心肌梗死病史患者9 例(16.07%)。缺血性心肌病19 例(33.93%),扩张型心肌病37例(66.07%)。NYHA II 级14 例(25%),NYHA III级27 例(48.21%),NYHA IV 级15 例(26.79%)。
所有患者均服用利尿剂、螺内酯、β 受体阻滞剂(31 例患者服用比索洛尔,25 例患者服用美托洛尔);19 例(33.93%)服用洋地黄,16 例(28.57%)服用达格列净,11 例(23.81%)服用抗心律失常药物(不包括β 受体阻滞剂,其中服用伊伐布雷定的5 例,服用胺碘酮6 例,均在1 月内停用伊伐布雷定及胺碘酮)。所有患者随访期间β 受体阻滞剂均根据患者血压及心功能情况加至最大耐受量。
ICD 脉冲发生器型号:Medtronic DVBC 3D1 3 例,DVBC 3D4 53 例;除颤电极型号:6935-65 cm 3 例,6935M-62 cm 53 例。
2.1 S/V 使用情况
随访1 a 有10 例患者S/V 达到最大标准剂量,所有患者平均用药剂量为94.6 mg bid,见表1。

表1 S/V 的使用情况[n(%)]Tab.1 Usage of S/V[n(%)]
2.2 随访期间心脏超声指标比较
随访3 月患者LVEF、LVEDD、LAD 均较治疗前改善;随访6 月LVEF、LVEDD、LAD 较治疗3 月时改善;随访12 月LVEF、LVEDD、LAD较治疗6 月时改善,差异均有统计学意义(P<0.05),见表2。与基线比较,治疗1 a 时LVEF 改善情况:LVEF 改善<5%或降低的患者8 例(15.8%),5% ≤ LVEF 改善<15%的患者33 例(57.9%),LVEF 改善≥15%的患者15 例(26.3%)。
表2 随访期间LVEF、LVEDD、LAD 改善情况表()Tab.2 The improvement of LVEF、LVEDD、LAD during the follow-up period()
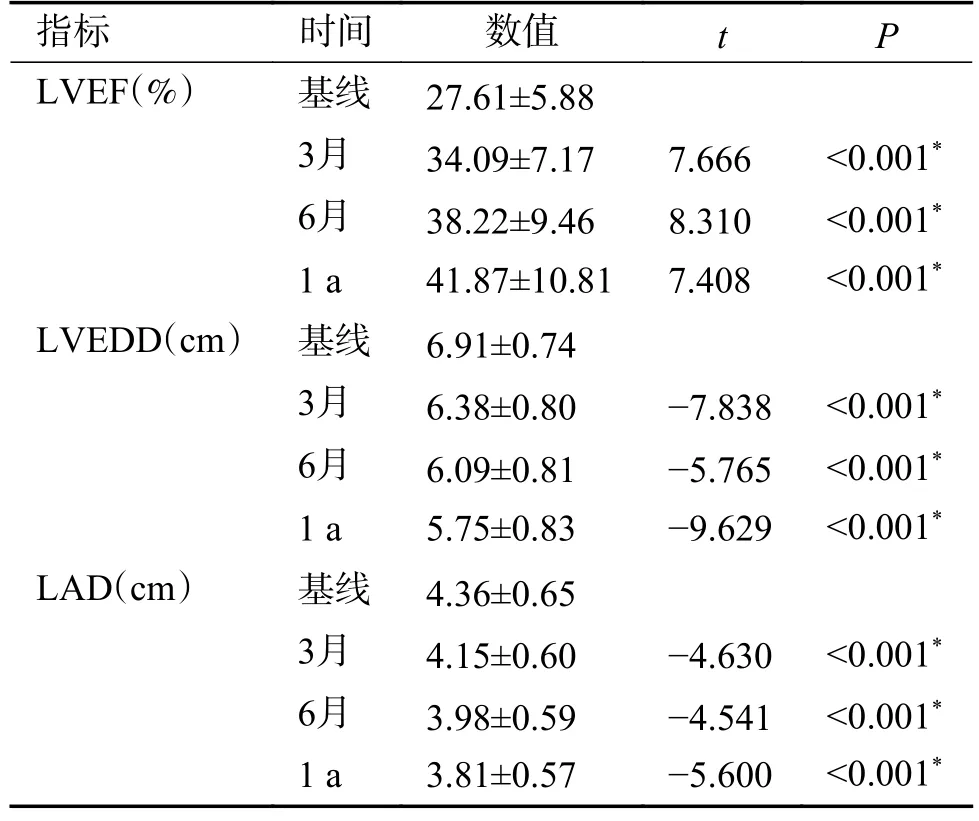
表2 随访期间LVEF、LVEDD、LAD 改善情况表()Tab.2 The improvement of LVEF、LVEDD、LAD during the follow-up period()
注:LVEF:左心室射血分数,LVEDD:左心室舒张末期内径,LAD:左房内径,*P<0.05。
2.3 S/V 对患者HFrEF 室性心律失常的影响
与随访1~6 月相比较,随访7~12 月VT/VF、NSVT、监测室速发作次数减少,差异有统计学意义,P<0.05;平均每小时室早发作次数较少,差异无统计学意义(P> 0.05),见表3。

表3 心律失常事件Tab.3 Arrhythmic events
1~6 月有9 例患者出现VT/VF,其中VF 6 次,ATP 治疗6 次,35 J 电复律 9 次;VT 16 次,ATP 治疗22 次,35 J 电复律 2 次。7~12 月有6例患者出现VT/VF,其中VF 2 次,ATP 治疗2 次,35 J 电复律 3 次;VT 6 次,ATP 治疗9 次,35 J电复律 4 次。
2.4 随访1a SDNN、平均QTc 与治疗前比较
与治疗前相比较,随访1 a 患者SDNN 由(94.38±26.42)ms 增加至(102.23±20.36)ms,差异有统计学意义(P<0.05);平 均QTc 由(441.92±10.64)ms 缩短至(411.46±6.00)ms,差异有统计学意义(P<0.05),见表4。
表4 随 访1 a 与治疗前SDNN 与平均QTc 比 较(ms,)Tab.4 SDNN and mean QTc were compared after 1-year follow-up and before treatment(ms,)

表4 随 访1 a 与治疗前SDNN 与平均QTc 比 较(ms,)Tab.4 SDNN and mean QTc were compared after 1-year follow-up and before treatment(ms,)
注:SDNN:全部窦性心率RR间期的标准差,QTc:校正后的平均QT间期,*P<0.05。
2.5 随访期间不良事件及再住院的发生情况
所有患者均未发生干咳、血管性水肿、超敏反应、肾功能受损及电解质紊乱,3 例患者出现低血压。1 a 内有4 例患者因心衰加重再入院共5 次。
3 讨论
3.1 S/V 对植入ICD 的HFrEF 患者的疗效
S/V 是首个血管紧张素受体-脑啡肽酶抑制剂,已被推荐为HFrEF 患者的一线治疗。S/V 口服后分解为沙库巴曲和缬沙坦,通过抑制脑啡肽酶降解利钠肽及抑制RAAS 系统激活发挥双重的扩张血管、利尿排钠、抗重构等作用,使CHF 患者心源性死亡风险和因HF 再入院风险显著降低[14]。
本研究纳入了心血管内科56 例缺血性或扩张型心肌病HFrEF 植入ICD 进行心脏性猝死一级预防的患者,给予口服S/V 治疗,对治疗后心脏超声指标改善情况进行分析。结果显示,S/V 治疗使HFrEF 患者的心功能(left ventricular ejectionfraction,LVEF)得到显著改善、心室重构被逆转。
本研究中多数患者由于血压问题,S/V 未能达到最大目标剂量,但有前瞻性的研究发现,即使是低剂量的S/V 治疗对LVEF 改善程度及N 末端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-ProBNP)的下降程度与较大剂量的患者相似,且在不良反应方面无显著差异。随访1 a 内,患者LVEF 在不断提高,提示S/V 对心功能的影响是持续存在的。因此对HFrEF 患者使用S/V,从小剂量开始,密切监测血压,防止患者发生低血压,根据血压调整剂量,提高患者耐受性,降低停药率,逐渐加量,直至达到最大耐受剂量。
3.2 S/V 对室性心律失常的影响
慢性心力衰竭是大多数心血管疾病的严重表现或终末期表现,CHF 患者容易并发各种类型的心律失常,其中最常见的是室性心律失常,如合并恶性心律失常患者心脏性猝死风险会明显增高,LVEF 是目前评估患者猝死风险最常用的指标。本研究中S/V 治疗后患者LVEF 得到显著改善,因快速性室性心律失常被电击次数及ATP 治疗次数均减少,NSVT 及VT/VF 的发生也减少,提示S/V 通过改善心功能减少患者室性心律失常的发生,从而降低患者猝死风险。
与治疗前相比较,治疗后患者的平均QTc 降低,提示各部位间心室肌复极差异程度降低;患者SDNN 显著改善,自主神经系统活性降低,从而使患者快速性室性心律失常发生减少。后半年室性早搏发作次数较前半年有减少趋势,但差异无统计学意义,可能是由于室性早搏发作次数的数据来自动态心电图,仅代表患者行动态心电图检查的24 h 内室早发生情况,并不能完全代表患者日常生活中早搏发生情况,且室性早搏诱发因素较多。
虽然目前没有证据证明S/V 具有直接的抗心律失常作用,但不少研究发现S/V 可以减少恶性心律失常发生,机制尚不明确。NT-proBNP 和BNP 水平与发生快速性室性心律失常的风险独立相关[15]。Primessnig U 等[16]还研究了BNP 对心房肌小梁的影响,发现BNP 在β-肾上腺素能神经刺激期间不调节人心肌收缩力,但显著降低舒张压和发生心律失常的可能性。所以是否可以认为S/V 可能是通过降低NT-proBNP 和 BNP 的水平来减少室性心律失常的发生。本研究由于多数患者随访期间心衰稳定,NT-proBNP 和 BNP 不属于门诊常规报销项目,为减少患者经济负担及提高患者依从性,随访期间未监测BNP 或NTProBNP,故无NT-proBNP 等生化指标相关分析。
犬左心室心肌牵张会诱发室性早搏[17],S/V通过抑制心肌纤维化、使室壁牵拉程度减轻来降低室早负荷[18]。本研究中患者心脏结构与功能较治疗前改善,推测S/V 降低心律失常可能与心脏逆重构、心功能改善有关。
有研究[19]发现S/V 对小鼠和人有直接的抗心律失常作用,能显著减少致心律失常的舒张期肌浆网钙漏,直接改善人终末期心衰患者的钙离子稳态,而不影响收缩期钙离子的释放。Zhou Y 等[20]应用网络药理学方法从分子机制角度证明了S/V是通过作用于7 个核心靶基因(ACE、CAV1、AGT、REN、TP53、adrb2 和ALB),逆转心肌和缝隙连接重构,改善肾素-血管紧张素-醛固酮系统、交感神经系统和神经肽系统的不平衡,具有间接和直接的抗心律失常作用。
3.3 评估HFrEF 患者SCD 风险,提高一级预防植入ICD 的有效性
CHF 患者多数死于SCD,SCD 院外抢救成功率极低。虽然目前ICD 是预防心脏性猝死最有效的手段,但ICD 放电不仅会缩短电池寿命,使心功能恶化,有过电击经历的患者容易产生情绪反应,如焦虑、抑郁等,使生活质量严重降低[21]。有研究[22]显示,HFrEF 患者心脏性猝死一级预防植入ICD 许多患者设备从未发生治疗,ICD 恰当电击的平均发生率约为5.1%/a。因此,需要准确识别需要植入ICD 预防心脏性猝死的SCD 高风险人群。目前尚无预测能力较好的模型或者评分来对CHF 患者进行危险分层,但在临床工作中,可以简单地通过患者基线心率变异性、QRS 离散度、QTd 等心电学指标预测SCD 风险[23-25]。目前HFrEF患者的猝死风险评估主要基于LVEF。有研究显示,通过有效的药物治疗逆转心室重构,改善心功能,提高LVEF,从而减少ICD 在HFrEF 患者心脏性猝死一级预防中的应用[26-27]。本研究显示S/V 逆转心室重构,左心室收缩功能(LVEF)得到持续显著提高,SDNN 得到改善,缩短QTc,减少室性心律失常的发生,减少ICD 的治疗。因此,S/V 可以提高ICD 在HFrEF 患者中的临床应用价值,更有效分配医疗资源,减少患者经济负担,提高患者生活质量。
关于S/V 对心律失常的影响有待多中心随机前瞻性的大型临床研究进一步探索。相信随着S/V 的基础研究和临床研究不断取得进展,S/V 的作用机制将会越来越明确,会有越来越多的心衰患者受益于S/V。

