去上皮快速角膜胶原交联术治疗进展期圆锥角膜
张金金,刘 洋,马丽梅,李 帅,蔡 博,秦艺璇,孙彩红,梁 静,庄文娟
0 引言
圆锥角膜(keratoconus,KC)是一种双侧角膜渐进性变薄和扩张从而产生不规则散光导致视力下降的退行性致盲性眼病[1],全球发病率为0.05%~0.23%[2],亚洲和中东的发病率为0.9%~3.3%[3],亚洲人发病率是白人的4.4倍[3]。角膜移植是唯一的治疗方法,也是目前发达国家角膜移植最常见原因(20%)[1,4],角膜移植虽可改善患者视觉质量,但我国角膜资源匮乏,且存在术后排斥、不规则散光等,因此对KC患者合理及时治疗,阻止其继续进展才能使患者拥有更好的视觉效果[4]。角膜胶原交联术(corneal cross-linking,CXL)是唯一能够阻止KC进展的方法。2003年,Wollensak团队首次报道标准去上皮CXL临床成效[5],稳定了进展期KC进展。随着手术方式优化,赵宏等[6]认为去上皮CXL疗效优于经上皮CXL。而最新快速去上皮CXL在达到标准去上皮CXL疗效[7]同时缩短了手术时间,提高患者配合度。但由于既往报道的研究术式不完全一致,采用交联系统的参数能量也不完全一样,哪些临床检查指标能作为评估去上皮快速CXL后有效性及稳定性尚不明确。故本研究针对宁夏眼科医院行快速去上皮CXL患者,观察其行去上皮CXL术后不同时间点角膜形态结构、角膜生物力学相关参数变化规律,探索去上皮CXL术后不同时期安全性和有效性,以期获得阻止KC进展最佳治疗效果。
1 对象和方法
1.1对象回顾性研究。收集2020-04/2021-12就诊于宁夏回族自治区人民医院宁夏眼科医院确诊为进展期圆锥角膜并行去上皮CXL的患者32例43眼,其中男21例26眼,女11例17眼,年龄19~29(平均24±5)岁。进展期圆锥角膜诊断标准[4,8]:参照《中国圆锥角膜诊断和治疗专家共识(2019年)》圆锥角膜分期确诊为初发期或完成期的圆锥角膜[4];进展期是指圆锥角膜患者在过去的6mo中,角膜最大曲率(maximum keratometry value, Kmax)增加≥1.00D,或显性柱状屈光度增加≥1.00D[8]。纳入标准:(1)患者本人及家属理解手术的意义,对疗效有合理的期望值;(2)参照《中国圆锥角膜诊断和治疗专家共识(2019年)》圆锥角膜分期确诊为初发期或完成期的临床进展期圆锥角膜[4];(3)角膜最薄厚度>400μm;(4)角膜中央无瘢痕;(5)年龄≤40岁[9]。排除标准:(1)既往有眼科手术史(包括屈光手术、飞秒激光辅助的透镜植入术等)、外伤史、其它角膜病史、青光眼家族史;(2)其他眼部疾病:如急性感染或活动性疾病;(3)术前4wk内配戴硬性角膜接触镜;(4)严重的角膜瘢痕和混浊;(5)未控制的全身性疾病或全身免疫性疾病;(6)处于妊娠或哺乳期的女性[10]。所有手术患者已详细告知手术相关事宜,签署知情同意书,本研究严格遵循《赫尔辛基宣言》并通过了宁夏回族自治区人民医院伦理委员会的批准。
1.2方法术前患者眼部消毒、铺巾、开睑器开术眼,0.4%盐酸奥布卡因滴眼液滴术眼行表面麻醉满意后,去除角膜中央直径9mm区域的上皮组织;应用0.1%核黄素溶液VibeX Rapid浸泡持续10min;用角膜胶原交联治疗系统进行紫外线A 30mW/cm2下连续照射4min,获得7.2J/cm2总能量;术中用平衡盐溶液保持角膜表面湿润,术后配戴绷带角膜接触镜。术后使用左氧氟沙星滴眼液每日4次,氟米龙滴眼液每日2次,盐酸卡替洛尔滴眼液每日2次,术后2wk停药;0.3%玻璃酸钠滴眼液点术眼,每日4次,术后4wk停药(根据术后随访情况调整用药次数及时间)。
所有患者于术前、术后1、3、6mo进行裂隙灯、眼压、裸眼视力(uncorrected visual acuity,UCVA)、最佳矫正视力(best corrected visual acuity,BCVA)、角膜内皮镜及三维眼前节分析仪(Pentacam)检查。记录角膜地形图参数:Kmax、角膜厚度最薄点(thinnest corneal thickness,TCT)、前后表面K1、K2;可视化角膜生物力学分析仪(Corvis ST)参数:矫正眼内压(biomechanically corrected intraocular pressure,bIOP),第一次压平时间(applanation time 1,A1T),第一次压平长度(applanation length 1,A1L),第一次压平速度(applanation velocity 1,A1V),第二次压平时间(applanation time 2,A2T),第二次压平长度(applanation length 2,A2L),第二次压平速度(applanation velocity 2,A2V)),最大形变幅度(highest concavity deformation amplitude,HCDA),最大形变曲率半径(radius at highest curvature,HCR),最大压陷时两峰间距(highest concavity peak distance,HCPD),第1次压平时角膜硬度(stiffness parameter at first applanation,SP-A1)。
统计学分析:采用SPSS24.0软件对数据进行分析。符合正态分布数据采用均数±标准差进行统计描述,手术前后比较采用配对t检验;组间比较采用单因素方差分析,两两之间比较采用LSD-t检验,以P≤0.05为差异有统计学意义。
2 结果
2.1手术前后视力和角膜内皮细胞比较手术前后UCVA和BCVA比较差异均有统计学意义(P<0.05),手术前后角膜内皮细胞比较差异无统计学意义(P=0.477),见表1。
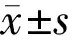
表1 手术前后视力和角膜内皮细胞比较
2.2手术前后不同时间角膜地形图参数比较手术前后Kmax、TCT、前表面K1、K2值、后表面K1值比较差异均有统计学意义(P<0.05),而后表面K2值比较差异无统计学意义(P>0.05),进一步两两比较见表2。
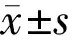
表2 手术前后不同时间角膜地形图参数比较
2.3手术前后不同时间角膜生物力学参数比较手术前后不同时间A1T、HCPD、SP-A1比较差异均有统计学意义(P<0.05),A1L、A1V、A2T、A2L、A2V、HCDA、HCR、bIOP比较差异均无统计学意义(P>0.05),进一步两两比较见表3。
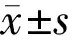
表3 手术前后不同时间角膜生物力学参数比较
2.4术后并发症术后3~7d随访复查时摘除角膜接触镜,术后41眼角膜上皮愈合完全,2眼仍有上皮浅层点状缺损,术后1wk复查上皮完全愈合。术后6mo内所有患者未发现晶状体、视网膜光损伤迹象,角膜缘细胞无明显形态学改变;未发生重度干眼、角膜上皮下雾状混浊(haze)、角膜溃疡、角膜溶解、角膜内皮失代偿等并发症;其中2眼在术后1wk角膜周边出现灰白色类圆形混浊,边界清楚,累及角膜浅基质层,表面清洁,结膜无充血,无分泌物;氟米龙滴眼液改为每天6次,加用氧氟沙星眼膏,每晚1次点眼治疗,2wk后病灶逐渐消退,未留下明显斑翳,无视力影响(图1)。
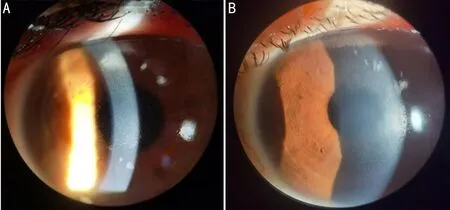
图1 去上皮CXL术后无菌性角膜炎患者资料
3 讨论
Wollensak等[5]是最早进行交联基础研究和临床研究的学者,发现KC患者CXL术后最大角膜屈光力下降,推断CXL可以阻止KC进展。并在2003年,Wollensak等[5]首次报道去除角膜上皮,0.1%核黄素浸润,370nm紫外线光照射30min,获取5.4J/cm2总能量的标准去上皮CXL术式的临床应用成效[5]。而CXL作为近10余年在我国推广的新技术,作为宁夏地区首次开展此项新技术的单位,本研究针对自2019年就诊于我院行去上皮CXL的进展期KC患者术后观察结果进行分析讨论,为去上皮CXL有效性及稳定性的评价提供宁夏地区数据情况。
本研究中所有患者UCVA及BCVA术后较术前均有所改善,与Firat等[11]2013年报道的圆锥角膜患者行角膜交联术后1~3a的随访结果相似。虽然CXL的初衷是改变角膜的内部结构,增加角膜的硬度,从而阻止圆锥角膜的进展,但发现行CXL手术的同时也可以在一定程度上改善患者视力。角膜内皮细胞密度在进行交联术后较术前并没有发生变化,也就是说CXL手术对角膜内皮细胞密度没有造成改变,这也与CXL手术对角膜内皮具有良好的安全性[12]的研究结果一致;术后随访期间未发现明显晶状体、视网膜光损伤,裂隙灯下角膜缘细胞未见明显形态学异常,也表明CXL手术的安全性。
本研究患者在CXL术后1mo时Kmax较术前明显升高,而到术后3mo开始有下降趋势。与张惜雪[7]研究结果相一致,即在快速去上皮CXL术后1mo Kmax升高,术后3mo逐渐下降至术前水平,考虑两方面原因:(1)术后角膜的正常应激反应,(2)角膜重塑发生在术后1mo,从而影响角膜形态学的改变。Nicula等[13]对行角膜交联术的圆锥角膜患者长达10a的随访中发现患者术前的Kmax平均值为51.3D,术后6mo Kmax平均值下降了0.6D,而术后10a的Kmax平均值下降为48.9D,与本研究术后6mo结果相一致,但由于观察时间的局限性,本研究只观察到术后6mo,而术后10a Kmax值的变化情况也会继续跟进。本研究中角膜前表面K1、K2值与Kmax值变化趋势完全一致,都是在交联术后1mo的时候明显升高,术后3mo开始下降至术前水平。Jabbarvand等[14]研究发现交联术后6mo的角膜前表面K1和K2值较术后1mo也显著降低。张惜雪[7]在2017年对80例行快速去上皮CXL的圆锥角膜患者进行术后6mo观察研究(与本研究的术式、参数设置一致:KXL系统紫外线A 30mW/cm2下连续照射4min,总能量7.2J)同样发现交联术后1mo Kmax值、前表面K1、K2值较术前升高,但于术后3、6mo复查时恢复至术前水平。由此推测,在行去上皮CXL术后圆锥角膜患者的Kmax值、角膜前表面K1、K2值会在术后3~6mo逐步趋于稳定,而没有继续增加的趋势,这也间接证明CXL的有效性。既往报道去上皮CXL的交联线深度约300μm[15],而本研究中后表面K1、K2值在CXL手术前后并没有发生变化,这也说明了去上皮CXL主要作用于角膜的前部,前表面相关参数指标会受到CXL手术的影响而发生变化,而后表面K1、K2值未见变化。本研究中TCT在CXL术后下降的结果也与以往研究报道相同,考虑为手术中核黄素浸泡和紫外线A照射过程中导致的角膜脱水、角膜胶原纤维层间空间减小、角膜基质压缩、角膜胶原纤维的凝聚、角膜细胞凋亡及上皮层厚度改变[7,16]。
Wollensak等[5]首次提出CXL使角膜中央治疗区域基质胶原纤维直径增粗、空间结构稳定性加强并且对角膜内各种降解酶产生抵抗,从而增加角膜硬度和生物力学稳定性。目前,眼球反应分析仪(ORA)和Corvis ST是目前可以测量活体角膜生物力学的仪器设备。ORA可显示正常角膜和KC参数之间的显著差异[17],然而大多数使用ORA的研究发现CXL术后KC的角膜滞后(CH)和角膜阻力因子(CRF)无变化[18]。2011年,Corvis ST作为一种联合Scheimflug高速摄像和气冲印压技术测量角膜生物力学的新设备上市,在评估角膜生物力学上更有优势[19]。Sedaghat等[20]进行一项为期4a的圆锥角膜CXL术后角膜生物力学纵向研究发现CXL术后通过ORA检查没有发现相关参数(CH和CRF)改变,而通过Corvis ST检查发现生物力学有改变。
本研究中A1T由术前7.27±0.46ms降低到术后6mo的7.09±0.33ms,A1T降低了且有统计学差异。在Salouti 等[21]研究中也发现了同样的变化,A1T由术前7.08±0.28ms到术后4mo下降至7.05±0.31ms。A1T延长说明角膜硬度增加,而本研究中A1T下降了0.18±0.13ms,综合分析考虑虽然变化有统计学差异,但可能在临床上并没有太大的意义,只是正常范围内的变化值;另一方面考虑A1T数值受到角膜厚度的影响,在去上皮CXL术后角膜厚度变薄影响了A1T的值。本研究中HCPD值在交联术后1mo升高,术后3mo时下降,至术后6mo趋于稳定,但与术前比较均升高,说明在术后角膜硬度增加。这与一项随访4a的研究中HCPD由术前4.79±0.61mm增长至术后4a的5.12±0.30mm结果相似[20],HCPD值在术后的增大表明角膜胶原交联术后角膜硬度得到加强,也可证实 CXL术后比较长的时间内仍然有效并保持稳定。
SP-A1是一种新的刚度参数,能反映角膜对变形的整体抵抗力。这一参数与在A1处使用特定(合成)压力有关,该压力还是与眼压和角膜厚度相关[22]。通过既往文献报道[23-24]发现SP-A1值在术后1、6mo,2a都升高,然而Sedaghat等[25]研究认为CXL术后短期内并没有对KC患者角膜的硬度造成影响,因此在Corvis ST体现的角膜生物力学参数值并没有发生变化,有轻微的变化还是由于角膜轻度变薄所致。由于Corvis ST在临床相关的研究只有10a左右,而SP-A1作为设备更新后的新参数并且还与眼压和角膜厚度相关,故用它评价CXL术后角膜的生物力学硬度变化的相关文献报道研究的结果也差别很大。而本研究结果显示SP-A1值术后1mo下降达峰值,术后3、6mo较术前进行比较下降且具有统计学差异,这与本研究中TCT在CXL术后下降的变化规律一致,推测SP-A1值在术后的下降是由于角膜厚度的变薄导致SP-A1值出现相应的变化,Corvis ST后期更新出的复合参数SP-A1值在综合考虑参数值算法的初衷是在于诊断圆锥角膜时发挥作用,而不是作为评价圆锥角膜CXL术后角膜硬度变化的一个指标,本研究说明SP-A1值并不适合作为一个评价CXL术后角膜硬度的指标。
CXL术后常见的并发症主要有刮除上皮引起的疼痛、畏光、流泪,上皮延迟愈合,haze,基质高密度,角膜后弹力层皱褶,角膜炎等[26]。本研究纳入43眼在CXL术后6mo的随访期间未发现上皮延迟愈合,晶状体、视网膜光损伤迹象,裂隙灯观察角膜缘细胞无明显形态学改变;CXL术后未发生重度干眼、角膜上皮下雾状混浊、角膜溃疡、角膜溶解、角膜内皮失代偿等严重并发症。其中两眼均在CXL术后1wk左右发生无菌性角膜浸润,既往也有相关报道,具体机制并不明确,目前主要考虑为细胞介导的免疫反应,也考虑与角膜基质在紫外线A照射下的光化学反应有关[27]。本研究中通过Corvis ST所测得的矫正眼内压在术前术后并没有变化,说明CXL手术对眼内压力并没有造成影响;交联术前术后角膜内皮细胞密度无异,这也证实CXL手术对角膜内皮具有良好的安全性;以上结果表明CXL手术有一定的安全性。
Mazzotta等[28]发现CXL术后6mo内完成了角膜基质细胞的再增殖和基质纤维密度的增加,因此本研究通过对圆锥角膜行去上皮CXL术后6mo的随访研究是可以在一定程度上反应早期去上皮CXL术后角膜所发生的改变,角膜地形图Kmax值、前表面K1、K2值、生物力学HCPD值及视力可考虑作为评估早期CXL术后有效性指标,角膜内皮细胞密度、矫正眼内压可考虑作为评估CXL术后安全性指标。但由于本研究样本量较小且只观察到了术后6mo有一定的局限性,不能排除部分患者会继续进展的可能,故需要更多的样本量更长时间的临床观察进行探索研究。

