人参皂苷Rg1注射液联合肌苷片和维生素B1治疗原发性视网膜色素变性
白 玫,苗得雨,李亚坤,吕建东,刘志强,李雅丽,郭向东
0 引言
视网膜色素变性(retinitis pigmentosa,RP)是临床常见致盲性疾病,临床主要表现为视力降低、向心性视野缩小和进行性夜盲等症状[1]。我国RP发病率约1/3500,严重影响患者的生活质量。视网膜色素上皮细胞和视网膜感光细胞的渐进性凋亡或死亡是导致RP病情进行性进展的重要病理机制,氨基酸、口服维生素等是临床治疗RP的重要方法[2]。但既往方案的临床治疗效果仍不如人意。随着RP的研究深入,血清因子的表达与RP病情的关系亦得到证实。脑源性神经营养因子(brain-derived neurotrophic factor,BDNF)可由眼内细胞分泌,可营养视网膜色素上皮细胞和视网膜感光细胞[3]。垂体腺苷酸环化酶激活多肽(pituitary adenylate cyclase activating polypeptide,PACAP)是一种神经保护肽,可对神经退行性疾病发挥保护作用。有研究[4]证实,PACAP的表达缺失可促进RP病情进展。人参皂苷是一种固醇类化合物,对视网膜氧化应激损伤有保护作用[5]。人参皂苷可促进BDNF和PACAP的表达上调,但RP患者采用人参皂苷治疗,能否通过上调BDNF和PACAP的表达缓解病情发展仍有待进一步证实。本研究通过人参皂苷Rg1注射剂对河北北方学院附属第二医院收治50例RP患者进行治疗,现将结果报道如下。
1 对象和方法
1.1对象纳入2019-08/2022-03河北北方学院附属第二医院诊治的原发性视网膜色素变性患者50例100眼。按随机数字表分成研究组和对照组,每组各25例50眼。研究组男15例30眼,女10例20眼,平均年龄45.67±5.56岁;对照组男17例34眼,女8例16眼,平均年龄45.97±5.71岁。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究遵守《赫尔辛基宣言》,并经本院医学伦理委员会批准(伦理审核号:2020-13号文件)。
1.1.1诊断标准(1)早期存在夜盲史,晚期色觉异常;(2)视盘颜色蜡黄、视网膜血管缩窄,典型眼底骨细胞样或不规则的色素沉着,晶状体后囊下混浊;(3)全视野视网膜电图无波形或异常;(4)视野环形暗点或缩窄等特征改变,以及杆体曲线阈值升高。
1.1.2纳入标准(1)符合以上诊断标准;(2)患者自愿签署知情同意书;(3)年龄20~60岁;(4)能完成规定疗程。
1.1.3排除标准(1)合并有其他眼病或继发性色素变性及视网膜厚度(retinal thickness,RT)病理性增厚;(2)对人参皂苷Rg1注射剂过敏者;(3)正在应用可能影响本治疗的其他治疗者;(4)合并严重恶性肿瘤患者;(5)合并有严重心脑血管疾病;(6)肝、肾功能不全的患者。
1.2方法
1.2.1治疗方法对照组:给予肌苷片(国药准字H37021527)0.4g口服,每日3次;维生素B1(国药准字H12020030)10mg口服,每日3次,连续治疗3mo。研究组:在对照组常规治疗的基础上给予人参皂苷Rg1注射剂(22427-39-0)肌肉注射。用药前详细询问患者过敏史,必要时给予皮肤过敏试验,过敏体质禁用。按100mg/kg每日注射1次,连续治疗3mo。
1.2.2观察指标
1.2.2 .1视野检查采用OC-TOPUS 900全自动视野计,使用G2检测程序,背景照明为31.5asb,视标的暴露时间100ms检查视野平均缺损(mean deviation,MD)。
1.2.2 .2视网膜厚度采用Heidelberg Spectralis OCT仪器,设置光源波长870nm,扫描速度为40000A扫描/秒,图像分辨率为768×496像素的PPAA扫描模式进行黄斑中心凹为圆点直径1mm范围RT检测,由2名有经验的医师评估。
1.2.2 .3视网膜电图分别于治疗前后采用RETIScan视觉电生理检查仪(RETI-Port/Scan 21),设置频率1017Hz,帧频为59.81Hz,刺激图形平均亮度为60cd/m2,对比度为97%,进行暗适应3.0全视野视网膜电图(electroretinogram,ERG)、明适应3.0ERG检查。
1.2.2 .4BDNF和PACAP表达分别于治疗前、后清晨采集患者空腹外周静脉血5mL,经3000r/min低速离心10min后,静置20min分离上清液并置入-80℃冰箱待测。采用酶联免疫吸附剂测定法(enzyme linked immunosorbent assay,ELISA)检测BDNF和PACAP的表达量,酶联免疫吸附试剂盒购置于杭州齐誉生物科技有限公司,ELISA的所有检查操作均严格按照试剂盒说明进行。
1.2.3质量控制为了遵循盲法原则,在整个研究过程和分析数据阶段,福州研究人员、检查操作人员及数据统计人员三分离的原则。检查操作人员在不清楚分组具体情况。数据统计人员对分组和试验方案不知晓。
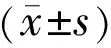
2 结果
2.1两组MD比较两组治疗前MD比较,差异无统计学意义(P>0.05)。两组治疗后MD均较治疗前降低,差异均有统计学意义(对照组:t=3.100,P=0.003;研究组:t=4.108,P<0.01)。治疗后,研究组MD低于对照组,差异有统计学意义(t=3.628,P<0.01,表1)。
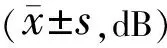
表1 两组MD比较
2.2两组RT比较两组治疗前RT比较,差异无统计学意义(P>0.05)。两组治疗后黄斑中心凹为圆点直径1mm范围RT均较治疗前增高,差异均有统计学意义(t对照组=4.783,t研究组=11.125,均P<0.01)。治疗后,研究组RT高于对照组,差异有统计学意义(t=6.125,P<0.01,表2)。

表2 两组RT比较
2.3两组视网膜电图暗适应3.0ERG结果比较
2.3.1两组a波振幅比较两组治疗前a波振幅比较,差异无统计学意义(P>0.05)。两组治疗后a波振幅均较治疗前增高,差异均有统计学意义(t对照组=-44.214,t研究组=-56.819,均P<0.01)。治疗后,研究组a波振幅高于对照组,差异有统计学意义(t=-13.956,P<0.01,表3)。
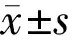
表3 两组治疗前后暗适应3.0 ERG的a波振幅及潜伏时比较
2.3.2两组a波潜伏时比较两组治疗前a波潜伏时比较,差异无统计学意义(P>0.05)。两组治疗后a波潜伏时均较治疗前降低,差异均有统计学意义(t对照组=2.377,t研究组=9.715,均P<0.05)。治疗后,研究组a波潜伏时低于对照组,差异有统计学意义(t=2.037,P=0.046,表3)。
2.3.3两组b波振幅比较两组治疗前b波振幅比较,差异无统计学意义(P>0.05)。两组治疗后b波振幅均较治疗前增高,差异均有统计学意义(t对照组=-40.552,t研究组=-41.815,均P<0.01)。治疗后,研究组b波振幅高于对照组,差异有统计学意义(t=-18.512,P<0.01,表4)。
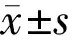
表4 两组视网膜电图暗适应3.0 ERG的b波振幅及潜伏时比较
2.3.4两组b波潜伏时比较两组治疗前b波潜伏时比较,差异无统计学意义(P>0.05)。两组治疗后b波潜伏时均较治疗前降低,差异均有统计学意义(对照组:t=3.065,P=0.004;研究组:t=7.258,P<0.01)。治疗后,研究组b波潜伏时低于对照组,差异有统计学意义(t=5.186,P<0.01,表4)。
2.4两组视网膜电图明适应3.0ERG结果比较
2.4.1两组a波振幅比较两组治疗前a波振幅比较,差异无统计学意义(P>0.05)。两组治疗后a波振幅均较治疗前增高,差异均有统计学意义(t对照组=-40.088,t研究组=66.460,均P<0.01)。治疗后,研究组a波振幅高于对照组,差异有统计学意义(t=-16.016,P<0.01,表5)。
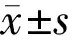
表5 两组治疗前后明适应3.0 ERG的a波振幅及潜伏时比较
2.4.2两组a波潜伏时比较两组治疗前a波潜伏时比较,差异无统计学意义(P>0.05)。两组治疗后a波潜伏时均较治疗前降低,差异均有统计学意义(t对照组=6.259,t研究组=13.981,均P<0.01)。治疗后,研究组a波潜伏时低于对照组,差异有统计学意义(t=6.566,P<0.01,表5)。
2.4.3两组b波振幅比较两组治疗前b波振幅比较,差异无统计学意义(P>0.05)。两组治疗后b波振幅均较治疗前增高,差异均有统计学意义(t对照组=-54.790,t研究组=-158.313,均P<0.01)。治疗后,研究组b波振幅高于对照组,差异有统计学意义(t=-32.121,P<0.01,表6)。
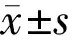
表6 两组治疗前后明适应3.0 ERG的b波振幅及潜伏时比较
2.4.4两组b波潜伏时比较两组治疗前b波潜伏时比较,差异无统计学意义(P>0.05)。两组治疗后b波潜伏时均较治疗前降低,差异均有统计学意义(t对照组=2.619,t研究组=10.333,均P<0.01)。治疗后,研究组b波潜伏时低于对照组,差异有统计学意义(t=5.775,P<0.01,表6)。
2.5两组BDNF比较两组治疗前BDNF比较,差异无统计学意义(P>0.05)。两组治疗后BDNF均较治疗前增高,差异均有统计学意义(t对照组=-5.445,t研究组=-16.602,均P<0.01)。治疗后,研究组BDNF高于对照组,差异有统计学意义(t=-9.955,P<0.01,表7)。
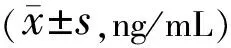
表7 两组治疗前后BDNF比较
2.6两组PACAP比较两组治疗前PACAP比较,差异无统计学意义(P>0.05)。两组治疗后PACAP均较治疗前增高,差异均有统计学意义(t对照组=-2.089,t研究组=-12.853,均P<0.01)。治疗后,研究组PACAP高于对照组,差异有统计学意义(t=-4.180,P<0.01,表8)。
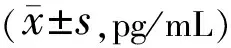
表8 两组PACAP比较
2.7两组不良反应两组患者治疗3mo后回门诊复诊均未见发生任何不良反应。
3 讨论
RP是临床常见视网膜血管疾病,临床治疗以改善视力和视野为主要策略[6-7]。RP的主要病理改变为视锥、视杆细胞的局部消失致使视网膜由外层发生病变并逐步累及内层。随着RP病情进展,色素上皮层脱色素并移入视网膜内、视网膜血管阻塞性硬化和视网膜成分的丧失,导致视网膜厚度的进行性变薄。
PACAP是血管活性肠肽(VIP)/PACAP/胰高血糖素超家族中最保守的成员,最早在下丘脑中被发现[8]。有研究[9]发现PACAP可通过抑制炎症和氧化应激损伤,进而发挥神经和细胞保护作用。Olianas等[10]研究发现PACAP的高表达可发挥神经营养和调节功能,保护视网膜功能。Pöstyéni等[11]研究证实视网膜细胞进行性损伤的积累是RP病情发生、发展的基础病理机制,而高表达的PACAP可以增加成熟视网膜组织中的细胞密度,促进>RP患者病情转归。BDNF是体内含量最多的神经营养因子,可通过与TrkB(酪氨酸激酶B)的结合发挥作用。Harper等[12]研究证实,视网膜中BDNF的表达上调可促进视网膜病变的转归。Di Polo等[13]研究发现,BDNF通过其信号受体TrkB在绿红色视锥细胞(大鼠视网膜中的主要视锥细胞类型)的功能和维持中具有特定作用。人参皂苷为人参中的主要成分,可抑制氧化的生物活性,在多种中枢神经系统疾病中具有抗炎和免疫调节治疗作用。本研究结果显示,与治疗前相比,两组治疗后的BDNF和PACAP均增高,且研究组高于对照组。与治疗前相比,两组治疗后各项视网膜电图结果均明显改善,研究组优于对照组。与治疗前相比,两组治疗后的黄斑中心凹为圆点直径1mm范围RT均增高,研究组高于对照组,且两组治疗后均未见任何不良反应,提示RP患者采用人参皂苷Rg1治疗可有效促进BDNF和PACAP的表达上调,改善患者视锥细胞、视杆细胞功能,促进RP患者视力和视野恢复。分析原因在于RP病理改变主要是因局部视锥和视杆细胞逐渐消失,累及神经节和双极细胞,导致视网膜血管阻塞或色素上皮脱色素移入视网膜,导致视网膜膜逐渐变薄。人参皂苷Rg1具有强大清除自由基和抗氧化的作用,人参皂苷Rg1通过激活BDNF/酪氨酸激酶受体B通路,调节神经递质受体的数量和分布,改善神经受损后的突触可塑性,促进视神经功能恢复,进而达到保护视网膜功能[14-15];人参皂苷Rg1治疗可通过促进PACAP的表达上调,发挥神经营养功能和视网膜细胞保护功能,从而使得损伤的视锥、视杆细胞得到改善,缓解视网膜受损程度,增加RT,最终改善患者视力和视野功能。故临床针对RP患者可在肌苷片和维生素B1基础上积极采用人参皂苷进行治疗,阻断患者病情进展,促进病情转归。
综上所述,人参皂苷Rg1联合肌苷片和维生素B1治疗可有效上调RP患者BDNF和PACAP的表达,促进视网膜视锥细胞、视杆细胞、双极细胞功能以及视网膜功能改善,有助于RP患者视力功能恢复,且无不良反应。未来将增加研究样本量并收集更多研究相关指标,从不同病情程度深入研究。

