咳喘医药联合门诊服务模式的实践与探索
陈 丹,刘国栋,刘 煜,童少华,刘胜军 (中国人民解放军95829 部队医院:.药剂科;.肿瘤科, 武汉430010)
近年来,慢病患病率和死亡率呈持续上升趋势,部分慢病管理现况不容乐观[1-2]。哮喘和慢性阻塞性肺疾病(COPD)作为常见的慢性呼吸系统疾病,其发病率和死亡率呈上升趋势[3-5]。据流行病学调查统计,COPD 在全球人群发病率约10% ,而在我国40 岁以上人群患病率高达13.7% ,位居全球死亡原因第三位[6]。支气管哮喘(简称哮喘)目前有近3.58 亿人[7],亚洲成人哮喘患病率为0.7%~11.9%[3]。按2015 年全国人口普查数据推算,我国20 岁以上约有4 570 万人罹患哮喘[8],病死率居全球之首[9]。随着我国老龄化人口的不断增加,哮喘和COPD 已成为我国疾病防控的重大挑战之一[10]。哮喘和COPD 患者长期规范化药物治疗可以帮助患者预防急性发病,改善生活质量,减少医疗费用支出,降低死亡风险。
药学服务在一定程度上可帮助慢病患者规范药物治疗,逐步实现自我管理。近年来,药物治疗管理被广泛用于临床实践,并成为全球药学服务的主流模式[11]。药物治疗管理其服务对象以慢病患者为主,通过与医师协同工作等方式,对患者的药物治疗和生活方式进行管理。我院结合医院实际,借鉴药物治疗管理模式,以咳喘(哮喘和COPD)患者为服务对象,通过开设咳喘医药联合门诊,探索我院药学服务模式转型及咳喘医药联合门诊的规范化工作模式。
1 咳喘医药联合门诊工作模式
1.1 药师人员资质与继续教育
参考《医疗机构药学门诊服务规范》(2021 版)[12],我院对参与咳喘医药联合门诊药师资质进行了严格规定,出诊药师应具有主管药师及以上专业技术职务任职资格、经临床药师规范化培训并获得临床药师岗位培训证书或从事临床药学工作3 年及以上;具有副主任药师及以上专业技术职务任职资格、从事临床药学工作2 年及以上。且完成咳喘药学规范化培训,并获得《咳喘药学规范化培训结业证书》,掌握咳喘疾病的临床诊断、药物治疗、用药教育等内容,具备咳喘医药联合门诊药物治疗管理能力。此外,出诊药师需定期参加咳喘医药相关培训和学术会议,提高专业技能;并在本单位开展医护人员和患者用药宣讲,提高合理用药意识。
1.2 服务对象、服务内容及服务流程
我院以中国药学会药学服务专业委员会发起的“PCCM(Pulmonary and Critical Care Medicine)咳喘药学服务门诊”项目为依托,结合我院实际,建立了咳喘医药联合门诊。服务对象包括咳喘疾病需长期用药患者、初次使用或使用数种吸入药物患者、高龄或难以正确掌握吸入药物使用方法患者及需要咨询咳喘疾病相关药物信息患者。服务内容包括:咳喘患者治疗方案评估、建立用药记录卡、药物咨询与指导、治疗干预、个体化用药教育、指导吸入制剂正确使用、咨询与指导其他合并用药问题、正确认识疾病、不良反应防范、生活方式指导、定期随访与复诊等。工作流程具体如下:对于首诊患者,收集患者基本信息—对治疗方案进行评估—用药干预—用药教育—核实患者接受度—后期随访。对于非首诊患者,核实患者接受程度—对治疗方案进行评估—用药干预—用药教育—后期随访。
1.3 结果评估与分析
制作药学服务卡片,帮助药师归整药学服务工作。制作并使用一系列咳喘疾病评估量表,帮助患者了解疾病和药物相关知识;帮助医师、药师评估患者病情严重程度、药物接受度和疗效,为调整治疗方案提供依据。通过加大宣教力度,再次预约就诊和定期电话随访等方式,对比分析患者治疗方案可行性和远期获益。定期归纳总结患者用药过程中易出现的问题,积累实践经验。
2 咳喘医药联合门诊实践工作初探
咳喘疾病需长期用药,药物疗效与患者对疾病的认识、吸入装置和其他治疗药物的使用及用药依从性密切相关。药师通过宣教、指导和随访等,帮助患者实现慢病的自我管理。
2.1 一般资料
选取2021 年6 月至2021 年12 月在我院呼吸消化内科咳喘医药联合门诊就诊的110 名咳喘患者。纳入标准:符合中华医学会呼吸病学分会的COPD/哮喘的诊断标准,既往有COPD/哮喘反复发作病史,未进行规范化治疗和药学管理,具备基本读写能力,自愿参加本研究的患者。排除标准:处于急性发作期患者;近6 个月存在不稳定心绞痛或心肌梗死者;肺癌;合并其他严重脏器疾病;认知障碍或精神类疾病;严重全身性感染。
本研究中建档患者共110 例,其中男性77 例,女性33 例,年龄22~85 岁,年龄中位数为71 岁,吸烟人数中男性34 人(占30.9%),女性2 人(占1.82%),戒烟人数中男性7 人(占6.4%),女性0 人,肺功能监测患者中男性46 人(占41.8%),女性18 人(占16.36%)。采取电话随访、定期复诊的方式对患者进行3 个月的药学干预,有效回访的患者有68 例。
2.2 方法
2.2.1 填写基本信息登记表
对符合入组标准的患者进行建档管理,填写《咳喘药学服务门诊用药服务卡》,收集患者基本信息、疾病发作特点、既往用药及现用药物诊疗方案、检查检验、疾病的自我认知和既往接受医务人员干预情况。
2.2.2 评估患者吸入装置操作正确性
吸入疗法是咳喘患者治疗的基石[13],对控制患者病情起到了至关重要的作用。在诊室内辅以各种吸入装置宣教视频,反复多次指导患者操作吸入装置,当场纠正操作错误,要求患者学会后能自主操作。对其装置操作进行评分,根据制作的技术评估表进行打分,满分18 分,操作正确1 项得1 分,不正确得0 分。0~8 分为差,9~12 分为中等,13~17 分为好,18 分为良好。
2.2.3 评估患者用药依从性
对患者吸入装置、祛痰药、激素类等药物使用依从性的评价采用MMAS-8 量表[14]。量表满分为8 分。得分<6 分表示依从性差,得分6~7 分表示依从性中等,得分8 分表示依从性好。
2.2.4 评估患者疾病临床有效控制情况
哮喘采用支气管哮喘控制测试(ACT)评分[15],ACT 总分为25 分,<20 分为无效,20~24 分为有效,25 分为显效。COPD 采用COPD 评估测试(CAT)评分[16],CAT 评分总分为40 分,0~10 分为轻微影响,11~20 分为中等影响,21~30 分为严重影响,31~40 分为非常严重影响。
2.2.5 安全性评价
通过电话随访记录患者治疗过程中所有药物相关的不良反应,计算不良反应发生率,用于评估用药安全性。不良反应发生率= 不良反应发生例数/总例数×100%。
2.2.6 满意度评分
设计满意度评分问卷,对患者进行满意度评分。满意度评分问卷由8 个条目组成,第1~7 条目,回答“是”得1 分,回答“否”得0 分,第8 个条目为患者对药学服务模式的建议[17]。
2.2.7 用药干预与指导及科普宣教
针对不同咳喘患者治疗方案进行个体化用药指导,包括联合用药(如祛痰药、激素类药等)的使用、用药注意事项、用药教育等,制作个体化用药清单。每两周开展用药知识讲座,包括疾病科普知识、致病因素和常用治疗方法、吸入制剂和其他治疗药物的正确使用、常见用药错误和不良反应、生活方式及运动宣教指导等,并发放宣传资料,提升患者病情自我控制技巧和护理能力。
2.3 统计学方法
采用SPSS 19.0 统计学软件进行分析。计量资料先进行正态分析,服从正态分布数据以均数±标准差表示,两样本比较采用t检验,非正态分布数据以中位数M( P25,P75)表示,各组总体水平差异采用秩和检验(Kruskal-Wallis H 检验),有统计学意义采用Bonferroni 法进行两两比较。以P<0.05 表示差异有统计学意义。
3 结果
3.1 吸入装置操作正确使用情况
经3 次用药指导,采用Kruskal-Wallis H 检验分别比较68 例患者干预前与干预1、2、3 次后吸入装置操作评分。结果显示,干预前与干预后各组装置操作评分存在统计学差异(H=214.240,P<0.05)。经多重两两成对比较结果显示,干预次数各组间的装置评分均有显著性差异(P<0.05),见图1。
3.2 用药依从性评价
经3 个月规范化治疗,采用Kruskal-Wallis H 检验分别比较68 例患者干预前、干预1、2、3 月后的用药依从性评分。结果显示,干预前与干预后各组MMAS-8 评分均存在统计学差异(H=94.005,P<0.05)。经多重两两成对比较结果显示,干预1 个月后与干预2 个月后的MMAS-8 评分无显著性差异(P>0.05),其它各组间的MMAS-8 评分均有显著性差异(P<0.05),见图2。
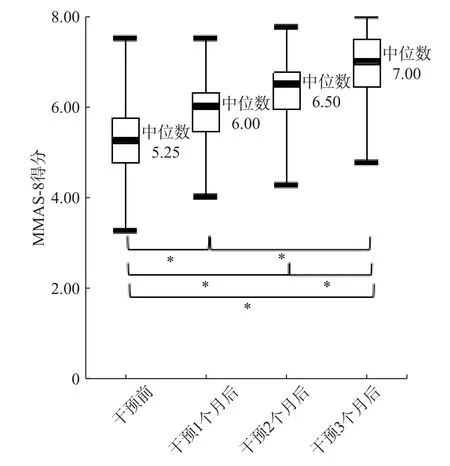
图2 干预前后患者用药依从性评分对比情况图
3.3 临床有效控制情况
68 例有效随访患者中哮喘患者共30 人,COPD患者共38 人,采用配对样本t检验统计干预前和干预3 个月后患者临床效果评估指标评分。结果显示,干预后ACT 评分显著升高,干预前后评分比较均有显著性差异(t=25.54,P<0.05);CAT 评分显著下降,干预前后评分有显著性差异(t=-26.71,P<0.05),见图3。
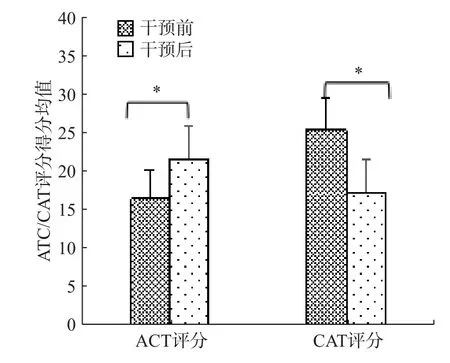
图3 干预前后患者ACT/CAT 评分对比情况图
3.4 不良反应发生情况
68 例咳喘患者干预前后均未发生严重不良反应,干预前发生的不良反应主要有口干(5.88%)、声音嘶哑(4.41%)、咽喉不适(2.94%)、口腔溃疡(2.94%)、白假丝酵母菌感染(1.47%)等,总不良反应发生率17.65%;经3 个月的用药干预,总不良反应发生率降为4.41%,主要有口干2 例(2.94%)、声音嘶哑 1 例(1.47%)。
3.5 满意度调查情况
通过电话随访对患者进行满意度评分,结果显示:除第1、5、8 条外,患者的满意度均在97%以上(表1)。
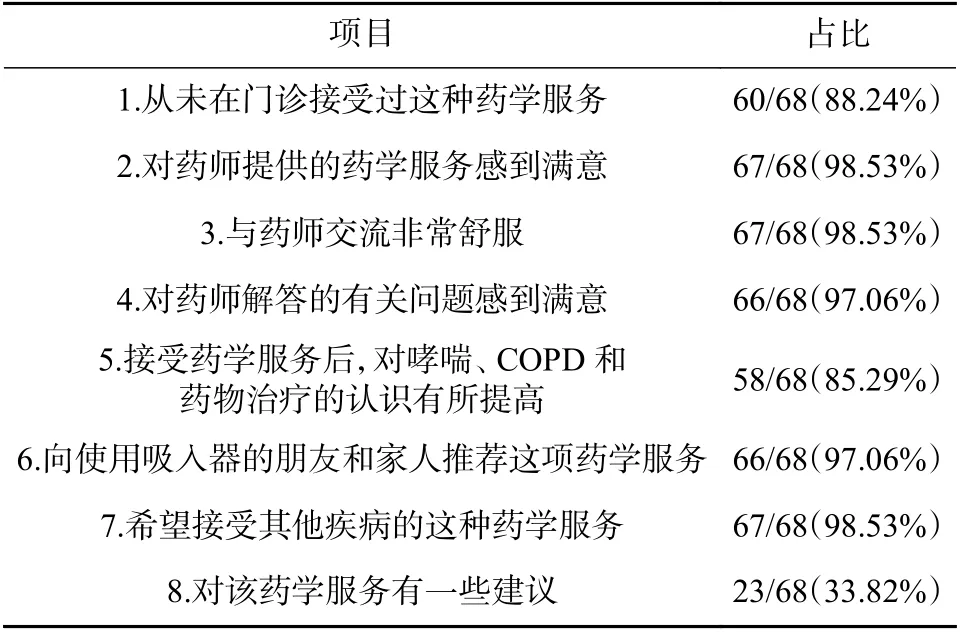
表1 患者满意度调查表
4 讨论
随着药师工作职能的转型,药师在慢病管理方面的作用正在逐渐显现[18]。我院药师借鉴药物治疗管理模式,在实践中以咳喘慢病管理为切入点,开展咳喘医药联合门诊,将药物治疗与疾病管理有机结合,以期达成医师-药师-患者疾病管理共识。医药联合门诊一方面为患者提供了更全面、优质、规范化服务,使患者远期获益;一方面让医师更专注于疾病诊治,更好地发挥临床优势;另一方面药师以此为契机,提升专业能力,实现药师专业价值。
长期规范的吸入用药是咳喘患者治疗的核心,药师在工作中发现,患者吸入装置使用不当,用药依从性低(如吸入技术不规范、自行增/减给药剂量、停药等)[18],会造成疗效降低,甚至导致患者肺功能下降,疾病急性加重次数/再次入院风险增加,死亡风险增加[19]。在联合门诊内,药师结合患者病情及用药情况,开展个体化药学监护、干预和指导、疾病和用药知识宣教等,以提高患者用药依从性,开展不良反应监测和定期随访,以实现对患者疗效、安全性及疾病控制情况的持续管理,为疗效评估、治疗方案的调整提供依据。从干预结果看,经药师反复指导干预后,大部分患者吸入装置使用和其他合并治疗药物(如祛痰药、激素类等)能正确使用。随着干预时间的延长,3 个月后用药依从性有所增加,但总体依从性为中等水平,仅部分患者达到良好。在比较干预1 个月后与2 个月后依从性时发现其MMAS-8 得分虽有增加,但无统计学差异。可能与部分患者存在经济、生活方式改变、偶有漏服、症状缓解自主减量或停药、对疾病认识不足、未按时复诊、对药师信任度不够等因素有关。针对患者存在的不同问题,随访后期药师加强了与患者线上沟通,提醒患者按时服药,对无法按时复诊患者提供线上用药咨询与宣教指导,提高干预时效性,以提高用药依从性。满意度调查显示,患者对疾病和药物治疗的认识有所提高。随着患者依从性和用药知识的提高,干预3 个月后咳喘患者临床症状控制情况有所改善。干预后不良反应发生率有所降低,用药安全性也有所提高。从调查结果看,通过医药联合门诊对咳喘患者进行长期、规范化管理,可使患者获得较好的临床疗效。
医药联合门诊在一定程度上可以提高临床疗效、用药依从性和用药安全,但因各种原因所致患者的流失在实践中普遍存在。国外文献报道,经健康管理患者流失率达73%[20]。患者的流失,严重影响患者规范化治疗。后期通过加强实时监护和陪伴宣教与患者建立信任关系[21],通过医联体、科普公众号等多种形式加强与患者沟通交流,以减少患者流失。此外,实践中还存在医师、药师观点不一致,沟通不畅等问题,加强与医师沟通交流,提升自身各项药学服务技能,达成团队共识也至关重要。受开设时间、工作经验不足、信息技术等因素限制,本研究仅对部分临床疗效进行了初步评价,患者肺功能变化、年急性发病/住院次数、就诊花费等内容尚未评价分析。患者长期用药依从性、症状有效控制情况、药物安全性仍需加强宣教及随访监护,药学服务内容和患者满意度调查内容有待优化。后期将继续积累实践经验,优化工作模式,进一步探索评价各项指标,最终实现患者慢病自我管理。医药联合门诊在慢病长期规范化管理方面具有一定可行性,药师仍需在长期实践中优化管理和积累经验,为发展“以病人为中心”的优质化慢病药学服务提供参考。

