不同类型少儿型特发性脊柱侧凸患者站立位及步行中骨盆冠状面倾斜程度分析
石伟宏,陈丽霞,袁望舒,张宇航,张厚强,张慧玲,杨语盈,鲁建东
1中国医学科学院北京协和医院康复医学科,北京 100730 2天津滨海汽车工程职业学院,天津 300352
特发性脊柱侧凸(idiopathic scoliosis,IS)是一种病因未明的脊柱三维畸形,按患者发病年龄可分为婴儿型(0~3岁)、少儿型(4~9岁)、青少年型(10~18岁)[1-2]。其中,少儿型特发性脊柱侧凸(juvenile idiopathic scoliosis,JIS)发病率高于婴儿型特发性脊柱侧凸,但低于青少年型特发性脊柱侧凸(adultscent idiopathic scoliosis,AIS)[3],且病变程度一般较轻,临床多采取保守治疗的方式进行干预。生物力学是JIS保守治疗的理论基础,旨在打破脊柱侧凸发生发展过程中的恶性循环[4],但目前JIS患者形态结构与生物力学分析相关研究,尤其JIS患者站立位与步行时生物力学方面的研究较匮乏。
脊柱-骨盆-下肢是一个功能复合体[5-6],JIS患者脊柱椎体及其周围肌肉所受应力分布不均将导致骨盆、下肢生物力学改变,进而影响患者站立与步行时的稳定性[7-9]。研究发现,腰椎侧凸AIS患者的骨盆矢状面和冠状面生物力学参数呈现出与其他类型AIS患者不同的特征[10-11]。本研究首次以双侧髂嵴为骨性标志点[12-13],测定了不同类型JIS患者在站立及步行时双侧髂嵴高度变化,进而判断其骨盆冠状面倾斜程度,以期为临床诊断干预提供数据支撑和理论依据。
1 资料与方法
1.1 研究对象
回顾性纳入2020年9月—2022年12月北京协和医院康复医学科JIS患者及同期非JIS患者。JIS患者纳入标准:(1)根据站立时正位全脊柱X线片(拼接相)确诊为JIS(Cobb角≥10°),且符合JIS保守治疗协和分型系统(下文简称“协和保守分型系统”)[14];(2)年龄4~9岁;(3)就诊前未接受过任何相关治疗。排除标准:(1)合并脊柱其他疾病或手术史;(2)脊柱及周围组织疼痛,可能影响站立、行走者;(3)合并影响髂嵴高度疾病的患者。非JIS患者为存在脊柱侧凸但Cobb角<10°的儿童,经协和保守分型系统确诊为非JIS,余纳入与排除标准同JIS患者。
为记录靠近骨盆端侧凸的方向,根据站立时正位全脊柱X线片侧凸情况,将JIS患者分为存在腰椎/胸腰椎侧凸组(A组),不存在腰椎/胸腰椎侧凸组(B组)。其中A组包括单弯中的胸腰弯和腰弯,双弯中的胸弯+胸腰弯或腰弯患者;B组包括单弯中的上胸弯和胸弯患者。
本研究已通过北京协和医院伦理审查委员会审批(审批号:S-K1870),并豁免患者知情同意。
1.2 研究方法
1.2.1 站立位髂嵴较高侧与脊柱凸侧之间的关系评估
使用Scoliometer测量尺分别对JIS患者和非JIS患者的站立时正位全脊柱X线片中双侧髂嵴最高点的连线进行测量,以判断左右两侧髂嵴是否等高,若不等高,则选取较高侧进行记录(图1)。Yi等[11]针对不同类型AIS患者的研究显示,站立位时脊柱凸侧的髂嵴均低于凹侧。基于此研究结果,本研究团队假设:不同类型JIS患者站立位时脊柱凸侧的髂嵴亦低于凹侧。对于JIS患者而言,若脊柱凸侧的髂嵴较低,则符合本研究假设,即结果“合理”,反之则为“不合理”;对于非JIS患者而言,若双侧髂嵴等高,则符合本研究假设,即结果“合理”,反之则为“不合理”。
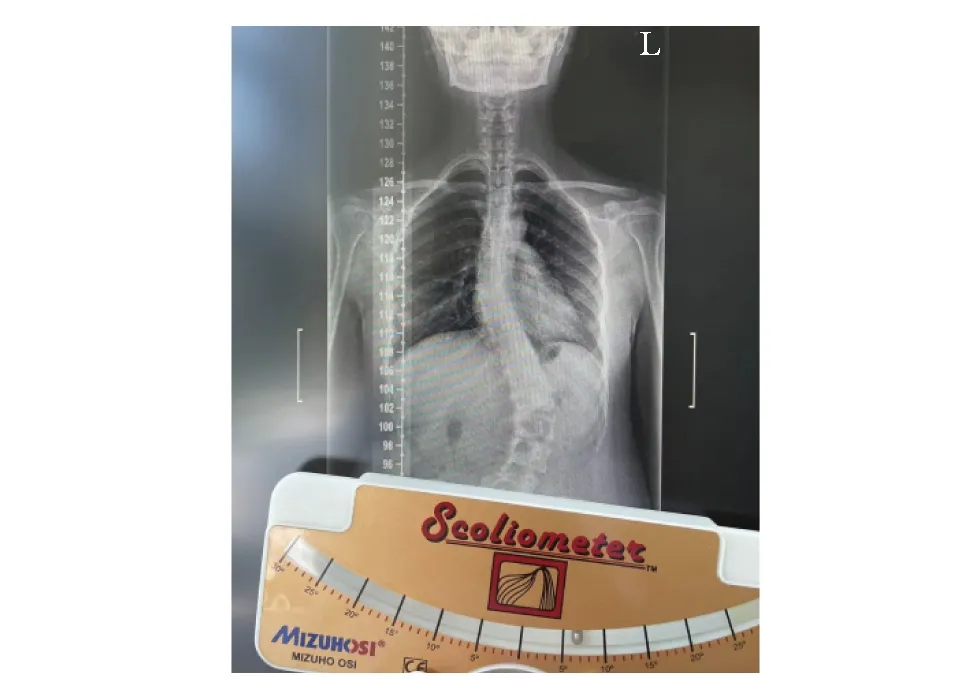
图1 站立位时骨盆冠状面倾斜程度测量
1.2.2 步行中双侧髂嵴高度变化值测量
步行中双侧髂嵴高度变化值是指JIS患者在步行过程中双侧髂嵴上下运动时的高度与起始站立位时髂嵴水平高度的差值。测量所用仪器为MOVIT GAIT步态系统(包括7个传感器),该系统通过将可穿戴传感器固定于患者特定部位(包括双侧足背、双侧外踝关节上1 cm处、双侧大腿根部外侧及双侧髂嵴连线的中点处),可捕捉运动过程中双侧髂嵴高度变化(图2)。具体方法:为患者穿戴传感器后自然站立时测量其双侧髂嵴基线高度,嘱患者平视前方并在治疗师监督下向前自然步行10 m,设备可自动捕捉并记录患者步行周期中双侧髂嵴较基线水平的变化值,如图3所示(橙色代表左脚,蓝色代表右脚)。1个完整的步态周期分为两个阶段,支撑相(下肢接触地面并承受重力的时间,约占1个步态周期时间的60%)和摆动相(足离开地面向前迈步到再次落地之间的时间,约占1个步态周期时间的40%)[15-16]。本研究选择JIS患者步行周期中具有代表性的4个时间间点进行分析,分别为支撑相最小值、支撑相最大值、摆动相最小值、摆动相最大值。
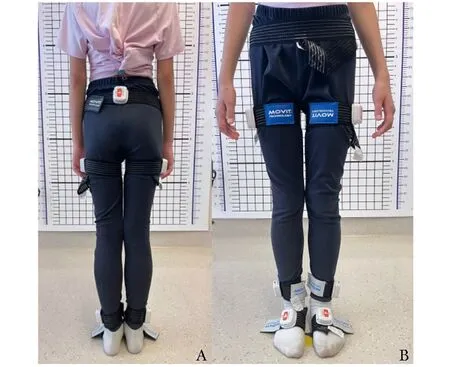
图2 7个传感器绑定位置示意图
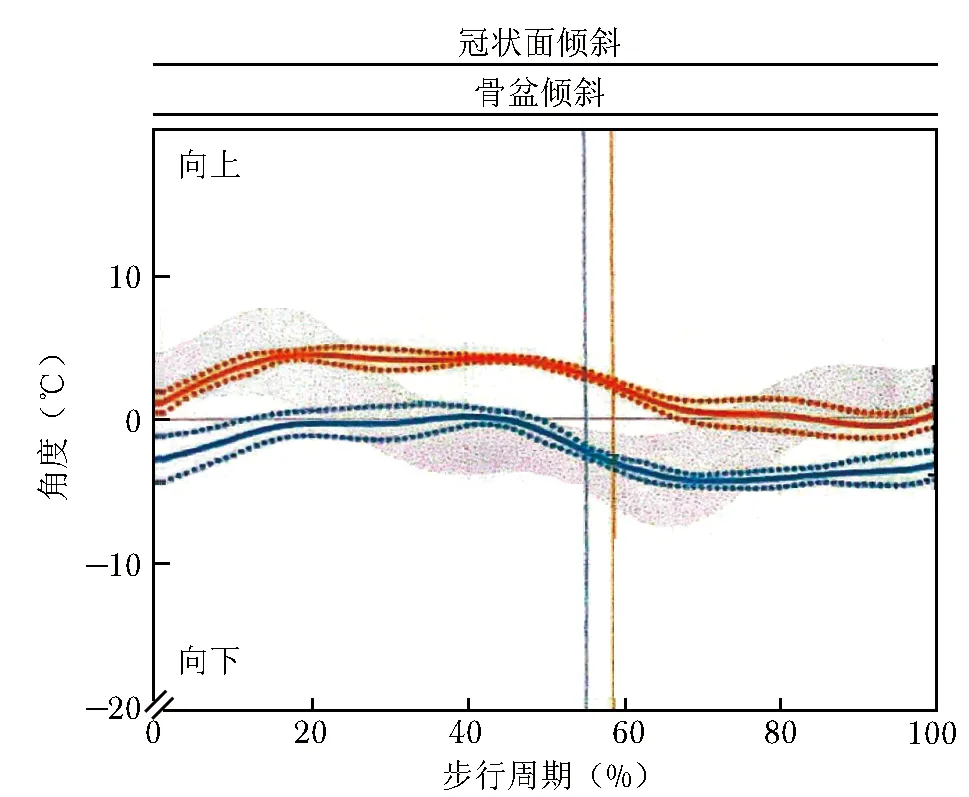
图3 步行中骨盆冠状面倾斜角变化
1.3 检验效能估算
拟纳入JIS患者73例、非JIS患者34例,采用G*Power软件进行检验效能估算。站立位时对照人群(包括胸椎侧凸/上胸椎侧凸患者及非JIS患者)“合理”人数所占比例为34%、研究人群(腰椎侧凸/胸腰椎侧凸的JIS患者)“合理”人数所占比例为61.1%,双侧检验水准α=0.05,经计算检验效能为98.4%,可满足研究需求。
1.4 统计学处理
采用SPSS 26.0软件进行统计学分析。年龄、Cobb角等正态分布计量资料以均数±标准差表示,组间比较采用独立样本t检验或配对t检验。性别、站立位髂嵴较高侧与脊柱凸侧间关系“合理”或“不合理”情况等计数资料以频数(百分数)表示,组间比较采用卡方检验或Fisher精确概率法。以P<0.05为差异具有统计学意义。
2 结果
2.1 一般临床资料
共入选符合纳入与排除标准的JIS患者73例,非JIS患者34例。JIS患者中,男性21例,女性52例;年龄(7.2±1.7)岁;A组54例,B组19例。非JIS患者中,男性16例,女性18例;年龄(7.4±1.6)岁。JIS患者Cobb角大于非JIS患者(P<0.05),两组年龄、性别比例、身高、体质量等基线资料均无统计学差异(P>0.05),见表1。
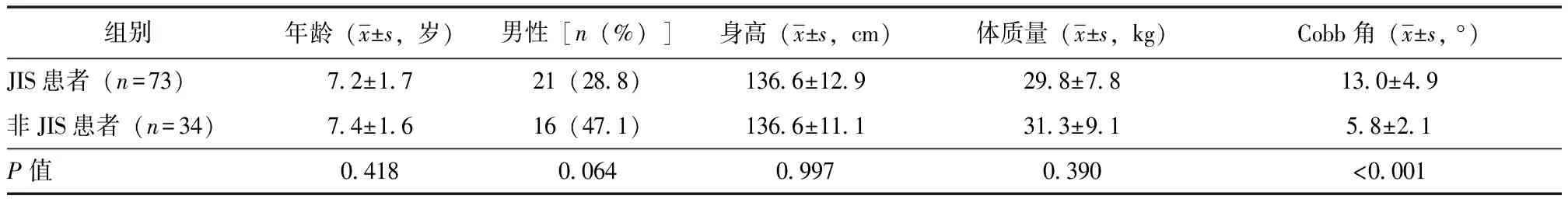
表1 JIS患者与非JIS患者一般临床资料比较
2.2 站立位髂嵴较高侧与脊柱凸侧之间的关系
A组胸腰弯31例,腰弯12例,胸弯+胸腰弯或腰弯11例;站立位髂嵴较高侧与脊柱凸侧之间关系“合理”(即腰椎或胸腰椎凸侧的髂嵴低于凹侧)33例(61.1%),“不合理”21例(38.9%)。B组上胸弯7例,胸弯12例;站立位髂嵴较高侧与脊柱凸侧之间关系“合理”5例(26.3%),“不合理”14例(73.7%)。非JIS患者站立位髂嵴较高侧与脊柱凸侧之间关系“合理”(即双侧髂嵴等高)13例(38.2%),“不合理”21例(61.8%)。A组“合理”的比例高于非JIS患者(P=0.036),B组“合理”的比例与非JIS患者无显著差异(P=0.380)。
2.3 JIS患者步态中双侧髂嵴高度变化值与侧凸类型的关系
非JIS患者在整个步态周期中(包括支撑相最小值、支撑相最大值、摆动相最小值及摆动相最大值)双侧髂嵴高度变化值均无统计学差异(P均>0.05)。JIS患者中,B组在整个步态周期中双侧髂嵴高度变化值亦无统计学差异(P均>0.05),A组支撑相最小值、支撑相最大值、摆动相最小值以及摆动相最大值双侧髂嵴高度变化值均存在统计学差异(P均<0.05),且在此4个时间点中A组患者腰椎凸侧的髂嵴高度变化值明显高于凹侧(P均<0.05),见表2、表3。
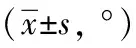
表2 JIS患者与非JIS患者支撑相骨盆双侧髂嵴高度变化值的最小值和最大值比较
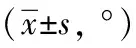
表3 JIS患者与非JIS患者摆动相骨盆双侧髂嵴高度变化值的最小值和最大值比较
3 讨论
本研究基于73例JIS患者及34例非JIS患者的临床资料,分析了JIS患者站立位及步行时骨盆冠状面倾斜特征,结果显示A组JIS患者站立位髂嵴较高侧与脊柱凸侧之间关系“合理”的比例显著高于非JIS患者(61.1%比38.2%,P=0.036);A组JIS患者在整个步态周期中双侧髂嵴高度变化值均存在统计学差异(P均<0.05),且存在腰椎凸侧的髂嵴高度变化值明显高于凹侧(P均<0.05)。B组JIS患者站立位髂嵴较高侧与脊柱凸侧之间关系“合理”的比例与非JIS患者无显著差异(26.3%比38.2%,P=0.380),且B组JIS患者在整个步态周期中双侧髂嵴高度变化值均无统计学差异(P均>0.05),提示不同类型JIS患者站立位及步行时骨盆冠状面倾斜程度不同。
JIS是IS的主要类型之一,研究发现IS在10~18岁人群中的发病率约为4~9岁人群的10倍,且女性的IS发病率约为男性的2倍[3,17]。本研究73例JIS患者中,男女比例为0.4∶1,基本符合既往报道[3,17]。相较于AIS,JIS患者的脊柱侧凸程度通常较轻,既往临床对Cobb角<20°的JIS患者多采用定期随访的治疗策略,一般不予以临床干预,但随着人们健康意识和对体态外观要求的提高,“观察”这一治疗方式已不能满足患者及家长的要求[18]。临床实践证明,以特定性训练(scientific specific exercise,SSE)为核心的保守治疗可显著改善JIS患者的Cobb角,目前国际脊柱侧凸矫形与康复治疗协会(Society on Scoliosis Orthopedic and Rehabilitation Treatment,SOSORT)已将SSE纳入脊柱侧凸保守治疗的范畴[19-21]。Strokes等[4]曾从生物力学的角度提出,“脊柱侧凸-椎体及周围肌肉所受应力分布不均-脊柱不对称生长-脊柱侧凸进一步发展”的恶性循环假设。生物力学分析是临床进行保守治疗的基础,对于制订SSE治疗策略,提高治疗效果具有重要意义。众所周知,脊柱-骨盆-下肢作为一个功能复合体,在所有的脊柱节段中,腰椎与骨盆的距离相对较近,二者在形态结构和生物力学上联系更加紧密。Banno等[22]和Yi等[11]研究发现,相较于胸椎侧凸患者,腰椎或胸腰椎侧凸的AIS患者更易引发骨盆冠状面倾斜及腰椎和骨盆矢状面力学结构的改变,并导致慢性腰痛的发生和生活质量的下降。调查显示,腰椎侧凸的AIS患者相较于正常人而言步行中躯体稳定性差[11,23]。在临床实践中,无论是JIS患者还是非JIS患者,正位全脊柱X线片均可出现因骨盆旋转而导致双侧髂嵴不等高的情况;但在实际步行过程中,JIS患者双侧髂嵴相对高度改变较非JIS患者更加明显,因此在临床诊断及康复治疗时,仅凭借静态正位全脊柱X线片无法充分展现JIS患者骨盆在步行过程中的生物力学结构变化。
目前,国内外尚未见不同类型JIS患者在步行中骨盆与脊柱间生物力学结构差异的相关研究,骨盆生物力学改变后是否对脊柱侧凸的发生发展带来影响亦不清楚。本研究以双侧髂嵴作为骨性标志点[12-13],通过测量和分析站立位和步行周期中双侧髂嵴高度及其变化值,首次评估了不同类型JIS患者动态时骨盆冠状面倾斜程度差异。结果显示,A组JIS患者在整个步态周期中双侧髂嵴高度变化值存在统计学差异且腰椎凸侧的髂嵴变化值明显高于凹侧,即存在腰椎/胸腰椎侧凸JIS患者在步行过程中凸侧骨盆在冠状面的倾斜度高于凹侧;此外,虽然静态正位全脊柱X线片无法体现骨盆在步行过程中的变化,但从JIS人群分布特征来看,A组站立位髂嵴较高侧与脊柱凸侧之间关系“合理”的比例显著高于非JIS患者,即存在腰椎/胸腰椎侧凸的JIS患者中,站立位时骨盆冠状面髂嵴较低侧为凸侧的患者占比较高,但仍有部分病例不符合此规律,其原因尚不清晰。因此,在JIS患者的常规诊断中,应在静态正位全脊柱X线片的基础上进行步态分析,以综合判断骨盆冠状面的倾斜程度。本研究团队曾尝试对存在腰椎/胸腰椎侧凸患者予以“垫增高鞋垫”的方式抬高脊柱凸侧的骨盆高度,以促进其双侧髂嵴对称,但目前JIS患者步行过程中双侧髂嵴相对高度需要进行干预的最小临床差异值尚未明确,“垫增高鞋垫”矫正方法的实施细则及其治疗效果需进一步探索。
本研究局限性:(1)研究对象未包含上胸弯+胸弯、上胸弯+腰弯及三弯的病例,无法严格按照协和保守分型系统对JIS患者进行分型,这与上述3种分型的JIS患者较罕见有关[3];(2)仅发现存在腰弯/胸腰弯JIS患者脊柱侧凸方向与步行周期中骨盆冠状面倾斜程度具有相关性,未阐明侧凸影响患者步行中骨盆双侧冠状面倾斜程度的机制。
综上所述,作为脊柱侧凸保守治疗的重要手段,临床为患者制订SSE运动训练方案的同时需考虑个体化JIS患者骨盆冠状面旋转情况。本研究结果显示,存在腰椎/胸腰椎侧凸的JIS患者站立位脊椎凸侧的髂嵴高度低于凹侧,在步行中依靠增大凸侧骨盆冠状面倾斜程度以维持身体双侧平衡,为此类人群的临床干预提供了一定参考依据。未来仍需评估双侧髂嵴高度变化对存在腰椎/胸腰椎侧凸JIS患者全身肌力、平衡以及病情进展的影响,以及采取临床措施(如“垫增高鞋垫”矫正法等)纠正步行中骨盆冠状面倾斜程度对其疾病控制的临床意义。此外,还需明确进行干预的双侧髂嵴相对高度的最小临床差异值。