专科个案管理护理模式对原发性醛固酮增多症肾上腺消融术患者的影响
刘言 杨莉琴 闫振成 黄萍 李烨琦
原发性醛固酮增多症(primary aldosteronism,PA)是目前最常见的继发性高血压之一,PA 与原发性高血压患者比较可以造成更严重的靶器官损害[1-2]。其治疗的主要目的是消除醛固酮血症及其高血压和生化异常,药物治疗和腹腔镜手术是主要的治疗手段[3-4]。近年来我院优先开展肾上腺消融治疗PA 取得了一些成效。但是术前患者对疾病了解不充分产生的惧怕心理,围手术期管理、术后部分因病情需要长期服药等产生的一系列不良反应、长期的血压管理是巩固手术疗效预防远期的心脑血管并发症必要的手段。如何利用目前有限的医疗资源,为原发性醛固醇增多症患者提供持续的健康管理,提高患者满意度、复诊率以及用药依从性,同时规范患者对血压的自我管理。个案管理可以将传统的健康照护进行优化整合,确保患者能够接受到持续、完整的健康照护[5-6]。本研究通过临床对比观察,探索以个案管理师为主导的个案管理对原发性醛固酮增多症肾上腺消融术患者的护理效果,现报告如下。
1 对象与方法
1.1 研究对象
选择2020 年1 月—2022 年2 月在陆军特色医学中心高血压内分泌科住院的原发性醛固酮增多症患者112 例为研究对象。纳入条件:符合原发性醛固酮增多症诊断标准且有意愿行肾上腺取血(AVS)检查;年龄18~65 岁;居住在重庆本地,会使用智能手机,可以接受电话或微信随访,愿意接受长期追踪管理;需完成收案基本诊疗项目:①醛固醇/肾素(ARR);②电解质;③肝功;④肌酐;⑤肾上腺CT。排除条件: 有严重对比剂过敏史的患者;肝肾功能不全、严重心脑血管疾病;不能定期接受随访;其他常见继发性高血压,如皮质醇增多症、库欣综合征等。按照组间基本特征具有可比性的原则分为对照组与观察组,各56 例。观察组中男34 例,女22 例;年龄34~65 岁,平均46.39±3.25岁;高血压病程0.3~10 年,平均5.11±1.30 年。对照组中男35 例,女21 例;年龄32~65 岁,平均40.46±3.29岁;高血压病程0.2~9年,平均5.34±1.32年;两组患者性别、年龄、高血压病程的比较,差异无统计学意义(P>0.05)。本研究经过医院医学伦理委员会审批[医研伦审(2018)第02 号],患者均签署知情同意书。
1.2 护理方法
1.2.1 对照组 采用常规护理,由责任护士完成患者住院期间的护理照护、入院评估、术前宣教、术后护理、出院指导,院外责任护士与主管医生一起计划进行1、3、6、12 个月的定期随访。通过医院智能随访平台推送健康指导,电话随访病情需要情况下回院面访。
1.2.2 观察组 开展个案管理的护理方案。首先组建原发性醛固酮增多症肾上腺消融个案管理师为主导的护理工作团队,共有 6 名成员,包括1 名专职内分泌手术医生、1 名个案管理师、2 名内分泌科专科护士、1 名营养师、1 名药师,年龄30~45 岁,内分泌科医生具有硕士以上学历,营养师及药师具备相应执业资格,内分泌专科护士从业10 年以上,中级职称,具有良好的沟通及科研能力;个案管理师完成个案管理师认证并通过医院的考核及培训。原发性醛固酮增多症管案的常规周期为门诊就诊到出院后1 年。患者通过门诊专科筛选以后在门诊专科护士的协助下办理入院,个案管理师在主治医生、专职内分泌手术医生、责任护士、营养师、执业药师之间架起沟通的桥梁,对患者住院期间的诊疗、护理、营养、预约检查、协调手术时间、用药指导进行评估、计划、协调。督促诊疗、护理计划的实施。按照入院—住院—出院将个案护理分为收案-管案—结案3 个步骤。
1.2.2.1 收案 由主诊医生筛选患者,门诊专科护士协助原发性醛固酮增多症住院患者进行预约挂号、复诊挂号、办理相关入院手续,将患者的资料由门诊转至病房的个案管理。
1.2.2.2 管案 入院后个案管理师创建个案管理档案,签署知情同意书并将患者的基本信息纳入个案管理系统。
(1)院内管案
1)个案评估:个案管理师收案后运用PA 收案评估表对患者进行评估,包括基本资料、相关检查、症状评估、婚姻情况、过敏史、体格检查、疾病史、用药史、生活方式、是否发生过跌倒、高血压的自我管理行为以及心理评估。
2)制订计划:个案管理师与医生讨论该患者的诊疗计划后,每日监测患者的各项检验、检查进度及康复、营养、用药情况,对于未按照计划实施或未达标的,个案管理师及时与患者和团队成员沟通,寻找原因,及时调整计划。
3)术前宣教:入院当天,责任护士向患者详细介绍PA 治疗过程,包括治疗过程中需要配合的相关检查的注意事项,如盐水负荷试验、卡托普利试验、肾上腺CT 检查前的注意事项等;在术前1 d向患者介绍手术的整个过程、合理沟通手术时间、加强心理护理;个案管理师与影像科建立联系,优先检查、对AVS 检查方法加强教育、术前手术需用留置针成功穿刺及预备方案、联同医生血压监测管理、固定责任人负责术前准备及患者接送工作。
4)术中配合:术中与导管室沟通,密切监测血压变化、固定采血经验丰富的医生进行取血,缩短手术时间,做好血管保护、疼痛管理。
5)术后管理:术后个案管理师与医生沟通了解患者术中情况以及手术结果,与责任护士共同制订护理计划,密切监测生命体征、术肢制动规范、穿刺点压迫规范、术肢末梢循环、疼痛管理、并发症的预防(穿刺点渗血、血肿、静脉血栓);与营养师沟通制订术后膳食,按照服药医嘱与药师制订服药的注意事项。
6)出院准备:纳入个案管理的患者除了安排常规的出院指导,执业药师整理相关药物对ARR影响并进行指导,个案管理师会安排相应的家庭血压监测计划,并教会患者如何正确测量血压。了解、评估患者的生活习惯,出院前1 d 向患者预约下次复诊的时间、评估项目、注意事项。
(2)院外管案:由个案管理师主导管案计划,管案周期常规12 个月,血压管理是每次随访的中心。个案管理信息系统按照个案管理师制订的随访计划在出院的1、3、6、12 个月进行短信复诊提醒,患者收到短信通过电话与个案管理师确认复诊的时间以及复诊的注意事项。个别患者未按时回诊会进行电话提醒。
1)第1 周:通过医院信息化平台向患者推送测血压注意事项,个案管理师电话随访,重点了解患者院外的症状缓解情况、穿刺点愈合情况评估患者血压监测的规范性、院外规律服药的依从性。
2)第1 个月:患者回院由个案管理师对其进行一对一面访,采血观察术后相关的生化指标、身体评估(包括身高、体质量、腰臀比等)、症状评估、高血压分级、重点了解服药后的不良反应,与药师沟通上报药物不良反应报告。根据具体情况与医生沟通调整用药计划。
3)第3 个月:重点了解患者的生活习惯,利用问卷调查表了解患者的吸烟、饮食、睡眠、运动情况,协同营养师制订新的健康宣教内容,教会患者怎样减少钠盐摄入、如何阅读食物成分标签、如何进行情绪管理以及烟酒的摄入。
4)第6 个月:面访重点巩固患者的血压监测波动、饮食与行为的改善,行24 h 动态血压、尿标本的留取、醛固酮肾素比值、肝肾功能、生化指标等。
5)第12 个月:重点了解患者的并发症发生情况、协助患者联系心脏和颈动脉B 超。复查生化指标及血压波动。整个管案期间由个案管理师及时整理患者存在的相关问题并反馈给团队成员,团队成员及时调整治疗方案,持续提供电话咨询、预约挂号服务。
(3)结案标准:经医生评估患者自我管理良好,各项生化指标正常、血压平稳、收案满1 年者,异常指标延长随访时间至3年;患者方面因素,如死亡、拒绝或中断治疗;患者转院,不再定期回诊;失联:3 个月内电话随访3 次,无法联系到患者或家属;结案后记录资料,补充完整,并对个案进行总结。
1.3 观察指标
(1)复诊率:比较两组患在出院后1、3、6、12 个月的回院复诊率。
(2)护理满意度:应用我院统一的住院患者护理满意度调查表对出院后3 个月的患者进行电话问卷调查,该问卷包括在住院期间和出院后患者对护士服务态度、操作技能、专业扎实、疾病宣教、检查安排的合理性、院外延续护理方面的6 个方面相关内容,根据患者对其满意程度分为0~10 分,得分越高,表明对该项目越满意。评分在8~10 分表明患者非常满意,5~7 分表示一般满意,5 分以下表示不满意。
(3)服药依从性:比较两组患者出院12 个月后对服用降压药物的依从性。应用药物问卷调查表对用药依从性采用 Morisky 用药依从性问卷(MMAS-8)进行评价,量表满分8 分,得分<6 分为依从性差,6~7 分为依从性中等,8 分为依从性好[7]。服药依从率=(依从中等+依从好)例数/该组患者总例数×100%。
(4)血压监测行为依从性:自制血压监测问卷调查表,对患者院外掌握血压监测的方法、血压控制目标的认识、血压监测频率、监测时间、按要求记录血压的行为做调查。
1.4 数据分析方法
采用SPSS 17.0 统计学软件对数据进行统计分析,计量资料以“均数±标准差”表示,组间均数的比较采用t检验;计数资料计算百分率,组间率的比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者出院后按时回院复诊率比较
出院后1 个月,两组患者按时回院复诊率的比较,差异无统计学意义(P>0.05);观察组患者出院后第3、6、12 个月按时回院复诊率高于对照组,差异有统计学意义(P<0.05)。见表1。
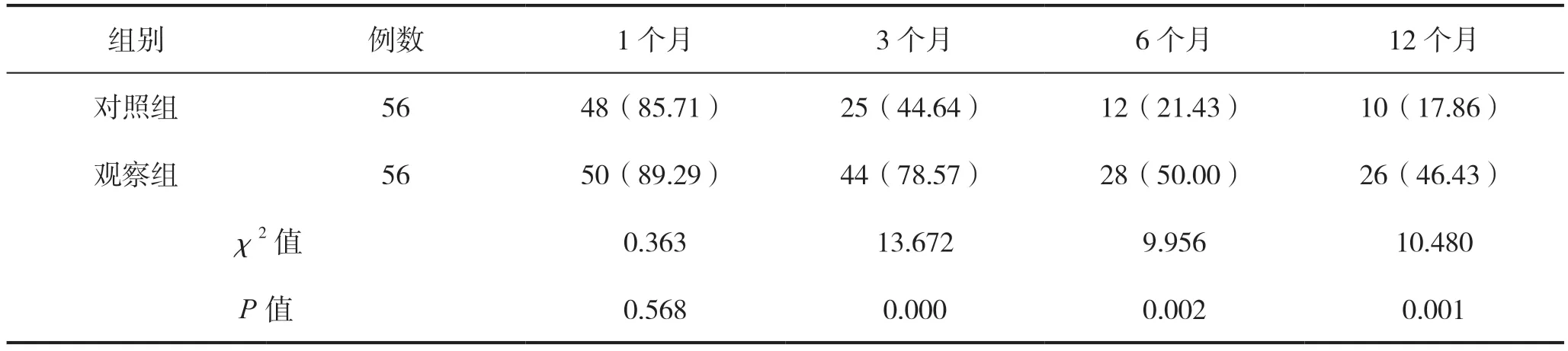
表1 两组患者出院后按时回院复诊率比较
2.2 两组患者护理满意度评分比较
出院3 个月后,两组患者对操作技能满意度评分的比较,差异无统计学意义(P>0.05),观察组在服务态度、专业技能、疾病宣教、检查治疗安排合理、延续护理满意度评分高于对照组,差异均有统计学意义(P<0.05)。见表2。
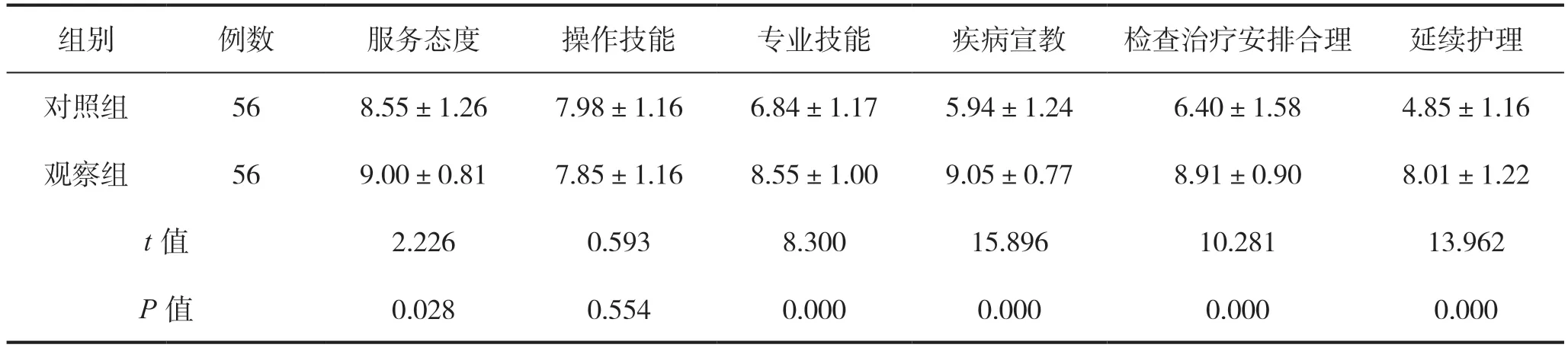
表2 两组患者护理满意度评分比较(分)
2.3 两组患者出院1、6 个月服药依从率的比较
出院后1、6 个月,观察组患者服药依从率均高于对照组,差异有统计学意义(P<0.05)。见表3。
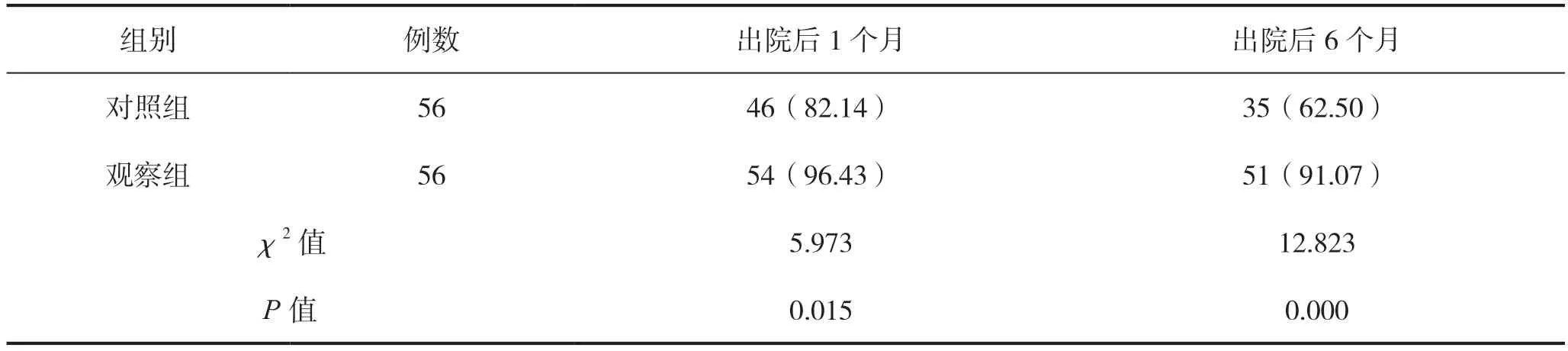
表3 两组患者出院1、6 个月服药依从率的比较
2.4 两组患者出院3 个月后血压监测各项行为依从率比较
出院3 个月后,观察组患者对血压控制目标的了解、血压监测操作规范、血压监测频次、血压监测时间固定、血压记录规范依从率高于对照组,差异均有统计学意义(P<0.05)。见表4。
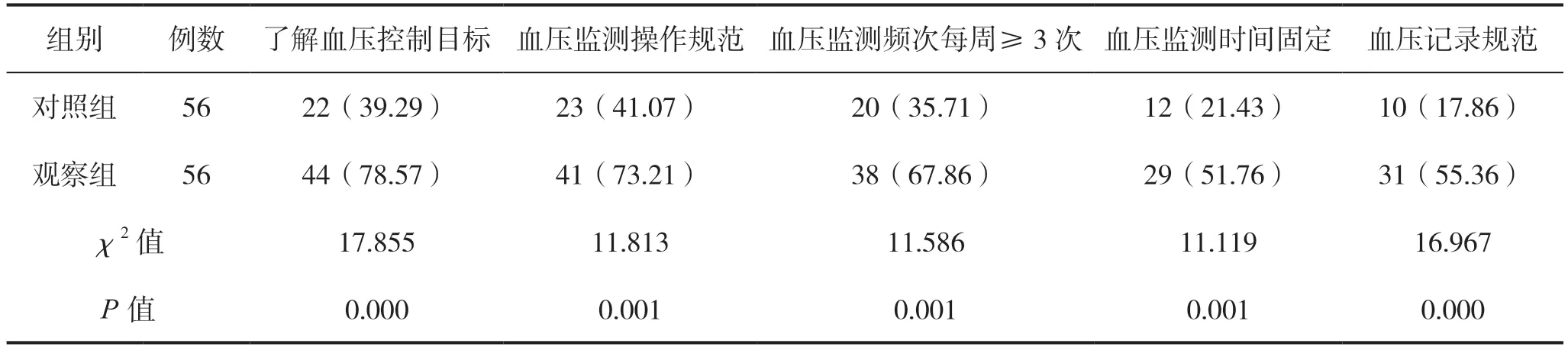
表4 两组患者出院3 个月后血压监测各项行为依从率比较
3 讨论
3.1 个案管理护理模式可提高原发性醛固酮增多症患者复诊率
患者按要求复诊是用药安全、及时发现和处理并发症的安全保证[8]。可以通过复诊观察患者病情有无反复,生化结果有无异常改变,是诊疗过程中最优化且不可忽视的重要方面。按个案管理计划患者需要出院后1、3、6、12 个月完成随访,以后每年至少1 次门诊复诊的要求。复诊率随着出院时间延长而降低,术后甚至从未进行门诊复诊随访,导致一些本来能够通过门诊解决的问题被延误,从而影响患者预后以及对医院的信任度[9]。本研究结果显示,出院后第1 个月两组复诊率差异无统计学意义,出院后3、6、12 个月观察组门诊复诊率高于对照组,说明个案管理护理可以提高患者术后复诊率,与相关研究结果[10]一致。相对于传统随访采用的住院随访护士的方式,个案管理护理的随访人员是个案管理组成员,实施一站式负责,随访护士会按照随访计划提前3 d 采用电话或短信联系患者,预约随访时间,交代注意事项,并在患者挂号困难的情况下开通挂号通道。随访医生也是专人负责,保证患者诊疗的连续性。患者的检查、化验由个案管理师协助沟通完成,节约患者门诊待诊时间,从客观原因解决患者复诊困难的问题。随着随访时间延长,两组患者的复诊率均有下降,但是随访率同期比较差异有统计学意义。说明个案管理模式强调的是全程和延续管理[11],从筛选患者入组开始,良好的沟通建立起护患之间的信任,围手术期的规范化宣教改变患者对疾病的认知。患者不以有无主观不适来随意安排复诊频率,从患者主观意识到行为发生转变,提高了回院复诊率 。
3.2 个案管理护理提高原发性醛固酮增多症肾上腺消融术患者护理服务满意度
随着社会的进步,人们对医院人文管理个性服务提出更高的要求[12]。本次研究结果显示,个案管理模式较传统护理管理在专业技能、疾病宣教、安排检查合理、延续护理方面更具优势。个案管理的组建是筛选出学历、资质、具有丰富临床经验的成员组成,对疾病在诊疗中的患者的需求会进行更精准的识别和干预;患者从入院开始由个案管理师进行全方位评估,按照流程联络学科成员快速制订方案,合理安排检查化验,与影像科沟通部分患者入院前就协助完善影像学检查,缩短患者检查等候时间;同时个案管理可以改变患者在术后盲目复诊的现状,个案管理师按照前期制订的随访方案,定期随访,通过电话、微信、面访、短信问卷等形式,随访内容及时间更加规范,改变了患者出院就意味着诊疗结束的主观偏差。
3.3 个案管理模式可提高原发性醛固酮增多症肾上腺消融术患者院外的服药依从性
用药依从性的影响因素有很多[13]。为患者提供个性化健康服务也是提高用药依从性的重要措施[14-16]。老年高血压患者服药依从性高于年轻人[17-19]。分析原因,年轻患者主要按症状间断服药。并随着出院时间延长,服药依从性降低。在个案管理中我们加强了对年轻患者的依从性管理,并在住院阶段、出院准备阶段、随访阶段安排患者药物调整后个案管理师与团队药师沟通,药师介入进行药物服务,讲解药物知识、预警副作用,减轻个别患者对降压药物依赖的心理恐惧[20-21]。个案管理师在随访中通过宣传手册、电话、短信、问卷等形式进行药学宣传。提高了个案管理中患者的药物依从性。
3.4 个案管理模式改变患者血压监测行为
家庭血压监测是检查白大衣高血压、隐蔽高血压的重要依据[22-24]。也是原发性醛固酮增多症肾上腺消融术患者巩固手术疗效预防并发症的必要手段,复诊时医生更想了解日常生活状态下的血压状态,而不是单独的诊室血压值[25-27]。研究表明[28-30],我国的家庭血压计持有率高,但是使用率和规范性不理想。个案管理成员在入院时进行高血压危害的宣教。部分患者因长期高血压病史已养成低钠的习惯,术后醛固酮过量分泌已被纠正患者需要密切监测肾功能及血压的基础上,应适当增加钠盐摄入。住院及随访期间会安排营养师对原发性醛固酮增多症患者进行个性化饮食指导。出院前个案管理师对患者及家属进行血压监测操作技能的培训,指导患者使用合适的血压计以及袖带,发放自制的血压监测自测表,规范记录格式。在随访的1、3、6 月个案管理师对依从性差的患者进行监督,面对患者的具体问题从监测血压的频次、时间、规范记录、正确测量分次针对性指导,调动患者自愿参与血压管理的主动性。
4 小结
个案管理护理的连续性、全程性在患者的复诊率、满意度等确实优于传统的护理模式,但本研究存在一定局限性,如在观察指标上院外血压值及生化指标的变化,患者自护能力的改善,研究的时间还需进一步延长。个案管理师应该是管理团队的核心,目前我科的个案管理师要需要承担小部分的临床工作,容易造成个案管理师的角色混淆,还需明确专科个案管理师的角色与任务,完善监督与考评标准;个案管理是延伸连续服务,目前只限于本院各科室之间的相互协作,在管案过程中存在辅助科室人员的配合延迟,学科之间的合作还需要进一步梳理与磨合。除了院内管理,消融术后长期的血压水平及心脑血管慢性并发症的管理需要将社区医疗服务、家庭成员等融入管理过程。希望通过构建肾上腺消融术的个案管理标准化范本,对其他的内分泌慢性病管理有良好的示范作用。

