面部吞咽训练结合个性化护理对脑卒中患者的干预价值
章晓敏
(南京医科大学第一附属医院/江苏省人民医院,江苏 南京 210000)
脑卒中是因脑缺血或者出血所致神经细胞死亡的脑血管常见疾病[1-2],会导致机体神经功能损伤进而影响其支配的相关肢体肌肉组织发生功能性障碍,其临床症状有多样性等特点,其不同区域的神经细胞发生损伤会导致不同症状,且卒中后还会引发不同并发症,其中吞咽功能障碍是最常见的并发症[3-4]。吞咽功能障碍会导致患者用餐延时、进食困难、营养吸收差,也可能导致食物误吸进而增加了肺部感染或者窒息的发生率[5-6]。为了避免这种情况发生,改善患者预后,临床多采用鼻饲肠内营养支持确保患者的营养,但肠内营养支持无法改善患者的吞咽功能。相关研究表明,吞咽训练、专业护理干预等有助于患者吞咽功能的改善[7-9]。本研究探讨了面部吞咽训练结合个性化护理干预脑卒中吞咽障碍的价值,现报道如下。
1 资料与方法
1.1纳入标准 ①年龄≤75岁;②入组者临床数据完整;③经CT等影像学检查确诊,符合脑卒中临床诊断标准且卒中后出现吞咽障碍;④患者与家属对本研究知情且自愿参与本次护理方案并能够配合完成。
1.2排除标准 ①其他原因所致的吞咽功能障碍者;②合并其他严重神经系统病变或者精神系统疾病者;③沟通障碍无法顺畅交流者;④严重器官功能不全者;⑤中途退出研究者;⑥合并恶性肿瘤及其他影响吞咽功能疾病者。
1.3一般资料 选取江苏省人民医院2019年5月—2022年5月收治的98例脑卒中伴吞咽障碍患者,采用随机数字表格法将纳入病例分为联合组49例与对照组49例。对照组男32例,女17例;年龄47~83(59.2±6.1)岁;病程3~19(9.2±3.6)d;缺血性脑卒中30例,出血性脑卒中19例。联合组男34例,女15例;年龄45~86(59.9±6.54)岁;病程3~20(9.4±3.6)d;缺血性脑卒中32例,出血性脑卒中17例。2组基线数据比较差异均无统计学意义(P均>0.05),具有可比性。
1.4护理方法
1.4.1对照组 给予脑卒中对症基础性护理,护理人员指导患者遵医嘱用药,嘱患者正确且规律使用神经营养类药物并耐心向患者讲解卒中相关知识以及吞咽功能障碍的护理知识等,给予患者营养指导,包括基础的摄食练习,具体操作中需患者保持半坐卧位,头部前倾,控制进食量等,干预4周。
1.4.2联合组 在对照组护理基础上给予患者面部吞咽训练结合个性化护理模式干预,干预4周。
1.4.2.1面部吞咽训练方法 ①咽部反射性练习:使用经冰箱保存4 h以上的无菌棉棒轻轻刺激患者的咽喉与舌根,同时嘱患者配合行空吞咽动作并多次反复刺激从而重建咽反射,整个操作持续10 min左右,确保3次/d。②吸吮康复训练:患者清洗双手后,指导患者将右手示指指头在包裹住无菌纱布后放入口腔,患者吸吮指头,通过练习吸吮的动作进而改善患者咽喉部的肌肉张力,2 min/次,4次/d。③下颌部康复训练:指导患者锻炼撅嘴、微笑、鼓腮、咬以及吐气等面部表情动作,锻炼下颌部进而改善下颌部的无力症状。④舌部与喉部练习:指导患者上下前后各个不同方位活动舌头,每个方位训练10下;指导患者将清洁后示指放入口腔中甲状软骨上面,并给予一个轻微的压力,同时要求患者进行吞咽动作,30下/次,4次/d。⑤自主摄食练习:对于吞咽功能障碍较轻者可尽早进行自主摄食,在进食时,指导患者利用舌部的力量轻轻将食物送至咽喉部位并每次吞咽食物后做空咽动作,从而减少食物残渣在口腔内残留,当吞咽动作受阻可进行点头的动作,即前屈颈部或者通过间断饮水的方式来辅助吞咽。
1.4.2.2个性化护理干预措施 ①个体针对性的心理支持:护理工作者耐心与患者沟通,有效评估患者心理状态,有针对性开展心理干预,增强患者护理的积极性与主动性,确保患者的治疗信心。②个性化的语言护理支持:语言障碍是脑卒中患者常见症状,护理工作者针对性给予语言康复干预,如干预中指导患者“啊”字音练习,指导过程中使用手势与嘴型等方式帮助患者练习闭嘴“ū”音,通过手势、教具等多种不同方式指导患者主动做出吹口哨、缩唇等动作,引导患者发声,从而达到锻炼口唇部肌肉的目的。③个性化的肌肉锻炼干预:在患者意识清醒情况下指导患者练习伸舌头、吹气球以及鼓腮等细微动作,充分锻炼患者口腔周围咬肌,采取有效的技术动作辅助患者逐渐熟悉练习动作,练习中注意舌头可以抵住下颚并搅动舌尖于口腔内侧;被动练习中可以使用勺子、棉签等辅助工具。④个性化的饮食干预:为患者制定用餐方案,进餐前30 min充分休息,给患者提供一个良好环境便于顺利进食,进食工具可自选;患者用餐时,护理人员协助患者将头部前倾,倾斜角度为30°并确保健侧肢体同样倾斜30°,保持气道的通畅,从而减少误吸。
1.5观察指标
1.5.1吞咽功能 干预前及干预4周后采用洼田饮水试验评估吞咽功能[10],评分包含5个等级,1级(1分):患者饮水时可轻松咽下;2级(2分):能够一次下咽但中间会伴有呛咳;3级(3分):饮水时需2次下咽方能完成,同时饮水过程中会出现呛咳;4级(4分):需3次下咽方能完成饮水但中间伴有呛咳;5级(5分):患者无法咽下或者较难咽下且频繁有呛咳发生。
1.5.2心理状态 干预前及干预4周后采用汉密尔顿抑郁量表(HAMD)与汉密尔顿焦虑量表(HAMA)进行评估[11],HAMA评分达到7分表明患者出现焦虑,且随着评分升高焦虑程度越严重;HAMD评分达到8分表明患者出现抑郁且随着评分升高抑郁程度愈加严重。
1.5.3营养指标与并发症发生情况 干预前及干预4周后测定2组患者血清白蛋白与血红蛋白水平,统计2组腹胀、腹泻、吸入性肺炎、胃食管反流等并发症。
1.5.4满意度 满意度测评采用我院满意度调查问卷评定。不满意:低于72分;满意:72~86分;非常满意:大于86分。总满意度=满意率+非常满意率。
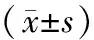
2 结 果
2.12组患者吞咽功能情况比较 干预前,2组患者吞咽功能评分比较差异无统计学意义(P>0.05);干预4周后,2组吞咽功能评分均明显降低,且联合组明显低于对照组,差异均有统计学意义(P均<0.05)。见表1。

表1 2组脑卒中患者干预前后吞咽功能障碍评分比较分)
2.22组患者干预前后情绪比较 干预前,2组患者HAMA、HAMD评分比较差异均无统计学意义(P均>0.05);干预4周后,2组HAMA与HAMD评分均明显下降,且联合组明显低于对照组,差异均有统计学意义(P均<0.05)。见表2。

表2 2组脑卒中患者干预前后焦虑与抑郁评分比较分)
2.32组患者干预前后营养状态指标水平比较 2组患者干预前血清白蛋白与血红蛋白水平比较差异均无统计学意义(P均>0.05);干预4周后,2组血清白蛋白与血红蛋白水平均明显升高,且联合组明显高于对照组,差异均有统计学意义(P均<0.05)。见表3。
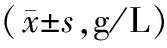
表3 2组脑卒中患者干预前后营养状态指标比较
2.42组患者并发症发生情况比较 联合组患者的并发症总发生率明显低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 2组脑卒中患者并发症发生情况比较 例(%)
2.52组患者满意度比较 联合组的总满意度明显高于对照组,差异有统计学意义(P<0.05)。见表5。
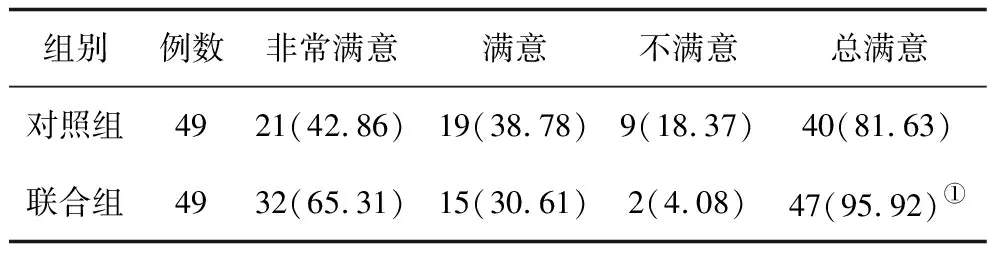
表5 2组脑卒中患者对护理服务的总满意度比较 例(%)
3 讨 论
脑卒中具有高发病率、高致残率及高复发率等特点。吞咽功能障碍是脑卒中后常见的后遗症之一,其中超过45%的吞咽功能障碍者容易发生误吸进而发展为吸入性肺炎,严重者可导致死亡[12-13]。此外,吞咽功能障碍还会影响患者的营养摄入,进而导致营养不良。对于脑卒中患者而言,除了有效治疗外,给予科学有效的护理康复干预也极为重要。但当前的常规卒中护理无法满足患者需求,如常规护理中的营养支持主要是通过鼻饲法进行,但长期鼻饲会影响患者吞咽功能及相关肌肉功能,造成废用性萎缩[14-15]。
面部吞咽训练、个性化护理干预是近年来运用于脑卒中护理的有效护理方案。面部吞咽训练可锻炼相关肌肉,如空吞咽动作训练可重建患者的咽通过反射;锻炼下颌部肌肉相关面部表情动作,同时进行吸吮训练,可以提升咽部肌肉的张力;通过不同方向移动舌头以及甲状软骨压力下训练,可锻炼软腭以及舌肌的功能。当患者吞咽有关肌肉得到恢复后则予以摄食训练,利用点头吞咽练习以及舌部的运送等协助完成吞咽,这样有助于吞咽功能的重建。在康复同时结合个性化护理,给予患者心理支持,让患者感受到护理人员的关心与鼓励,缓解负面情绪,重建治疗信心,积极面对病情,从而促进恢复。同时给予患者语言干预,可有效锻炼患者的口唇肌功能;而饮食干预可保障患者的营养;采取适当的进食体位,有助于促进食物的下咽。在这个干预过程中,自然减少了误吸的发生。
本研究结果显示,给予面部吞咽训练结合个性化护理干预的联合组患者吞咽功能评分、HAMA评分、HAMD评分明显低于对照组,血清白蛋白与血红蛋白水平明显高于对照组,并发症总发生率明显低于对照组,患者的护理满意度显著高于对照组。证实面部吞咽训练结合个性化护理干预不仅能够明显改善脑卒中患者的吞咽功能障碍和营养状态,减少并发症发生,而且可明显改善患者焦虑、抑郁状态,提高患者对于护理服务的满意度。
利益冲突:作者声明不存在利益冲突。

