无症状糖尿病周围神经病变患者足底压力改变与神经传导速度的关系*
马 君 吴燕林 王跃臻 杨燕飞 马翠柳 段建颖
2型糖尿病(T2DM)是一种由于胰岛素分泌不足或胰岛素抵抗引起的代谢性疾病,患病率正在逐年攀升[1]。糖尿病周围神经病变(Diabetic Peripheral Neuropathy,DPN)是T2DM常见慢性并发症,约有50%的患者患病10-15年后可能会发生DPN[2]。而无症状糖尿病神经性周围神经病变(Asymptomatic Diabetic Peripheral Neuropathy,ADPN )在糖尿病受损阶段就已产生,其可导致患者下肢感觉缺失,远端肌肉萎缩和运动障碍,从而引起足踝关节生物力学机制改变、步态异常和足底压力升高,导致糖尿病足的发生[3]。如何较早发现并进行干预治疗对ADPN患者预后具有重大意义。目前临床上筛查和评估DPN病情常用神经量表、10g尼龙丝压力测定、振动阈值测定和神经传导速度[4]。但神经量表和10g尼龙丝压力测定易受患者主观感受影响,重复性不佳,缺乏特异性。神经传导速度可以客观重复检测周围神经病变,但对ADPN早期神经病变的无髓鞘神经纤维病变不敏感,数值判断具有局限性,可能导致部分早期ADPN患者漏诊[5]。研究发现,糖尿病患者常伴随足底压力升高和足底压力分布异常等现象,足底压力增高可用于临床预测糖尿病足溃疡的发生[6]。目前国内以东南大学中大医院为主要代表的医疗科研单位,在评估足底压力与代谢指标和代谢病进展方面进行了有益的尝试。本研究整合ADPN患者足底压力和神经功能检查,并结合相关代谢指标进行进一步的分析和研究,现报道如下。
1 资料和方法
1.1 研究对象和分组
选取2019-09-2021-06本院门诊就诊并建档的1 630例T2DM患者,根据临床感觉检查(踝/膝反射、针刺痛觉检查、尼龙丝检查、音叉检查、温度觉检查)分为ADPN组(815例)、糖尿病周围神经病变组(DPN组,480例)和无糖尿病周围神经病变(No Diabetic Peripheral Neuropathy,NDPN)组(NDPN 组,335例)。将ADPN组患者通过随机数字表法以3∶1的比例随机分为两个亚组,建模组(611例)和验证组(204例),两亚组患者年龄、性别、病程等资料比较,差异无统计学意义(P>0.05),具有可比性,详见表3。通过神经传导速度(Nerve Conduction Velocity,NCV)检测将建模组患者分为NCV异常组(490例)和NCV正常组(121例),两组患者年龄、性别分布详见表4。本研究经医院伦理委员会审核批准(批准文号:LXC2019),患者及家属均对本研究知情并签署知情同意书。
1.2 诊断、纳入和排除标准
T2DM诊断标准:纳入患者均符合《中国2型糖尿病防治指南(2017版)》[7]中关于T2DM的诊断标准。
DPN诊断标准[8]:(1)以下6项检查≥2项异常:①踝反射或膝反射异常;②针刺痛觉异常;③128Hz音叉检查震动觉异常;④压力觉异常;⑤温度觉异常;⑥神经传导速度减慢;(2)排除颈椎腰椎病变、严重动静脉血管性病变造成的神经病变。患者符合DPN诊断标准,但是无肢体麻木,烧灼感、疼痛等症状出现,则诊断为ADPN。
NCV检测标准[9]:参考本肌电图室正常参考值±2SD,符合下列任意一条为NCV异常:(1)运动传导速度和感觉传导速度<正常值-2SD;(2)感觉神经动作电位和复合肌肉动作电位<正常值-2SD。
排除标准:(1)急性感染患者;(2)肝肾功能不全患者;(3)明确诊断的骨质疏松患者和自发性骨折;(4)6个月内新发骨折;(5)各种原因引起活动障碍和活动能力下降、协调性减低;(6)确诊的糖尿病足(Wagner I级及以上);(7)合并糖尿病急性并发症;(8)糖尿病视网膜病变(III期及以上)和糖尿病肾病[预估肾小球滤过率(Estimate Glomerular Filtration Rate,eGFR)≤45ml/min·173m2];(9)引起周围神经病变的其它疾病。
1.3 方法
1.3.1 资料收集:首诊时收集患者性别、年龄、病程和身体质量指数(Body Mass Index,BMI)等一般资料。
1.3.2 NCV检测:纳入对象用餐2h后以放松仰卧位,在室温22-25℃的环境下通过丹麦维迪Keypoint肌电/诱发电位仪对患者左侧上肢及同侧下肢进行NCV检测,包括运动神经(正中神经、尺神经、胫神经、腓总神经)速度、动作电位波幅、潜伏期和感觉神经(正中神经、尺神经、腓肠神经)速度、动作电位波幅、潜伏期的传导速度,测定值用(m/s)表示。检测过程中患者皮肤温度保持在32-37℃,检测方法按照2008年神经病学与神经电生理学组制定的肌电图诊断标准检测规范[10]。
1.3.3 踝/膝反射检查:(1)踝反射:患者取仰卧位,检查者使用多功能医用叩诊锤敲击患者跟腱,正常反应为腓肠肌收缩,足向跖面屈曲,否则为异常;(2)膝反射:患者取坐位,使小腿呈自然放松状态与大腿呈直角,检查者使用叩诊锤敲击膝盖髌骨下方股四头肌腱,正常反应为小腿伸展,否则为异常。
1.3.4 针刺痛觉检查:检查者使用一次性注射针头轻刺患者两侧足拇趾趾腹、跖底及背部皮肤,正常反应为局部出现针刺感,两侧感觉一致,否则为异常。
1.3.5 音叉检查:检查者将128Hz的振动音叉分别于患者双足拇趾跖趾关节背面测试三次,患者闭眼回答能否感觉到音叉振动,≥2次回答正确则判为震动觉正常,否则为异常。
1.3.6 温度觉检查:检查者将患者足背部皮肤与Tip Therm温度浅感觉检查仪两侧接触,能够辨别凉温觉者为正常,否则为异常。
1.3.7 尼龙丝检查:将10g尼龙丝(S-W-M)按顺序置于患者双足拇趾第一趾节趾腹及第1、3、5跖骨掌面、足底中心和足跟等部位压弯,持续1-2s,患者闭眼回答是否感受到单丝刺激,每个部位均测试3次,每个部位的三次测量中≥2次回答正确,则判断压力觉存在,否则压力觉消失。
1.3.8 足底压力检测:采用美国TEK-scan公司生产的F-scan压力鞋垫采集患者足底压力参数和足底不同区域峰值压力。所有入组患者在鞋内垫入合适大小的F-scan压力鞋垫,在跑步机(速率1km/h,斜率0°)上以相同速度正常步态行走,取行走过程中6次步态周期,利用自动分析软件计算6次步态内的平均接触地面面积、接触地面时间、峰值压力、最大应力、压力时间积分和应力时间积分。将足底分成10个区域,包括足跟、足弓、第1跖骨、第2跖骨、第3跖骨、第4跖骨、第5跖骨、第1趾、第2趾、第3-5趾,获取各区域的峰值压力数据[11]。
1.4 生化指标检测
取患者入院后次日清晨空腹状态下静脉血5ml,3 000r/min离心12min分离血清,采用贝克曼全自动生化分析仪检测空腹血糖(FBG)、血清总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、甘油三酯(TG)、叶酸(FA)、维生素B12(VitB12)、白细胞计数(WBC)、载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)、尿白蛋白肌酐比(UACR)、血肌酐(Scr)、尿酸(UA),采用高效液相色谱法(美国Bio-Rad公司D10高效液相色谱仪)检测糖化血红蛋白(HbAlc)、糖化血清蛋白(GSP),计算eGFR。所有试剂盒均由美康生物科技股份有限公司提供。
1.5 统计学处理

2 结 果
2.1 三组患者NCV和感觉检查异常率比较
三组患者NCV检查差异均有统计学意义(P<0.05)。与DPN组比较,ADPN组患者和NDPN组患者DPN组患者运动神经(正中神经、尺神经、胫神经、腓总神经)和感觉神经(正中神经、尺神经、腓肠神经)的传导速度均升高,且NDPN组患者较ADPN组升高更明显,差异有统计学意义(t均>2.83,P<0.05或P<0.01),详见表1。DPN组患者感觉检查异常171例,异常率35.63%,ADPN组患者感觉检查异常145例,异常率17.79%,NDPN组患者感觉检查异常30例,异常率8.96%,三组患者感觉检查异常率呈DPN组>ADPN组>NDPN组,差异均有统计学意义(χ2均>52.08,P<0.01),详见表2。

表1 三组患者NCV比较

表2 三组患者感觉检查异常率比较(n,%)
2.2 建模组和验证组基线资料比较
建模组和验证组患者性别、年龄、病程、BMI、高血压、FPG、TC、HDL-C、LDL-C、TG、FA、VitB12、HbAlc、WBC、淋巴细胞计数、GSP、ApoA1、ApoB、UACR、Scr、UA和eGFR比较,差异均无统计学意义(P>0.05),详见表3。

表3 建模组和验证组患者基线资料比较
2.3 NCV正常组和NCV异常组患者一般资料和各代谢指标比较
NCV正常组和NCV异常组患者性别、BMI、FPG、LDL-C、WBC、淋巴细胞计数、ApoA1、ApoB、UA和eGFR比较,差异无统计学意义(P>0.05);NCV异常组患者年龄、病程、高血压、TC、TG、HbAlc、GSP、UACR和Scr均显著高于NCV正常组,而HDL-C、FA和VitB12均显著低于NCV正常组,差异有统计学意义(P<0.05),详见表4。

表4 两组患者一般资料和代谢指标比较
2.4 多因素Logistic回归分析建模组患者NCV异常的危险因素
以建模组ADPN患者是否发生NCV异常作为因变量,以2.3中差异具有统计学意义的因素作为自变量纳入多因素Logistic回归分析中,结果如图1所示,高龄、病程时间长、低水平HDL-C、高水平HbAlc和高水平UACR是ADPN患者NCV异常的独立危险因素(P<0.05)。

图1 影响ADPN患者NCV异常的多因素分析森林图
2.5 足底压力参数与NCV的关系
NCV异常组足底压力参数中接触时间、最大应力、压力-时间积分和应力-时间积分均明显高于NCV正常组患者(P<0.05),两组之间接触面积和峰值压力比较,差异无统计学意义(P<0.05);NCV异常组患者足跟、第2跖骨、第3跖骨区域的峰值压力明显低于NCV正常组,而足弓、第5跖骨、第3-5趾区域的峰值压力明显高于NCV正常组(P<0.05),详见表5。

表5 两组患者足底压力参数比较
2.6 足底压力与代谢指标相关性分析
采用Spearman相关性分析建模组患者足底压力(压力-时间积分、应力-时间积分)与代谢指标TC、HDL-C、TG、FA、VitB12、HbAlc、GSP、UACR、Scr之间的关系,结果如图2所示,压力-时间积分和应力-时间积分与TC、TG、HbAlc、GSP、UACR、Scr水平呈正相关,与HDL-C、FA、VitB12水平呈负相关(P<0.05)。

图2 建模组患者足底压力与代谢指标相关性分析
2.7 贝叶斯网络模型预测ADPN患者NCV异常情况
应用R软件构建ADPN患者NCV异常的贝叶斯网络结构模型,如图3所示,模型包含6个节点,11条有向边,利用最大似然估计法获得各节点条件概率。患者年龄、病程、HDL-C、UACR和HbAlc与建模组ADPN患者NCV异常均存在直接联系。

图3 建模组ADPN患者NCV异常的贝叶斯网络结构分析图
2.8 贝叶斯网络预测模型推理
利用Netica软件进行贝叶斯网络模型风险预测,如图4所示。当患者年龄增加,病程时间延长,UACR水平升高时,ADPN患者NCV异常的发生率为74.0%。

图4 建模组ADPN患者贝叶斯网络推理图
2.9 模型评价
2.9.1 模型内部验证:在建模组数据集上,利用ROC曲线和校准曲线评价模型的区分度和准确性,结果如图5A所示,模型的曲线下面积为0.879(95%CI:0.804-0.951,P<0.01),灵敏度、特异度分别为90.24%和89.25%,区分度良好;校准曲线显示贝叶斯网络模型的预测概率与参考概率拟合度良好(图5B),Hosmer-Lemeshow检验结果差异无统计学意义(P>0.05),该模型的一致性指数为0.879,准确度较高。
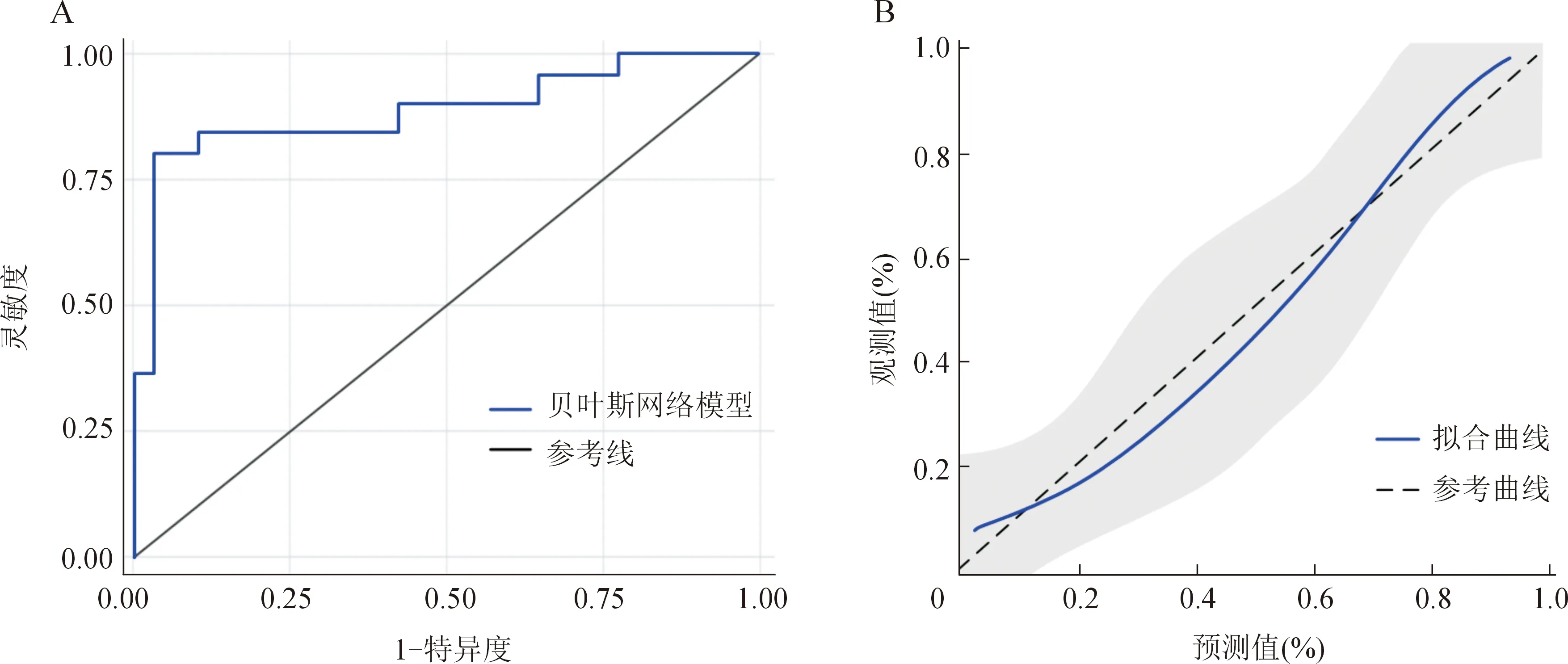
图5 建模组贝叶斯网络结构图预测模型的区分度和校准度评价
2.9.2 模型外部验证:通过验证组数据集进行贝叶斯网络模型的外部验证,结果如图6A所示,验证组的ROC曲线下面积为0.877(95%CI:0.802-0.911,P<0.01),灵敏度、特异度分别为90.77%和88.62%,区分度良好;校准曲线显示贝叶斯网络模型的预测概率与参考概率拟合度良好(图6B),Hosmer-Lemeshow检验结果差异无统计学意义(P>0.05),该模型的一致性指数为0.872,准确度较高。

图6 验证组贝叶斯网络结构图预测模型的区分度和校准度评价
3 讨 论
DPN多为中远端感觉神经病变,属于亚急性感觉运动麻痹综合征二类,是糖尿病患者致残的主要原因。流行病学调查显示,合并足部溃疡的糖尿病患者中45%-60%为神经性溃疡,45%为缺血性-神经性溃疡,严重影响患者生活质量[12,13]。DPN发病可能与多元醇途径过度激活、神经生长因子缺乏、免疫异常、氧化应激和代谢障碍等因素有关[14]。DPN早期神经病变以小直径有髓神经纤维和无髓神经纤维变性脱失为主,随病情的发展逐渐出现大直径有髓神经纤维变性,电生理表现为神经传导速度下降和视神经改变。DPN可累及感觉神经、运动神经和自主神经,常表现为双侧肢端对称性麻木、刺痛及感觉异常[15],而当ADPN患者出现临床特征时,周围神经已经产生病理性改变,神经损害难以恢复。因此通过NCV检测及时发现ADPN并分析其影响因素,对临床预防和延缓该病的发生具有重大意义。目前,DPN的确诊依赖于神经肌电检查,多为有创性,不宜在临床广泛使用,既往研究显示,DPN患者尚未达到临床检测标准前,足底压力已出现异常[16]。本研究利用足底压力感受和动态变化情况,与神经传导速度和神经传导电位变化幅度进行相关性分析,以期利用简便易行的足底压力分析对早期神经传导异常进行风险预警,并结合ADPN相关代谢因素建立ADPN患者NCV异常的风险评估模型,以期对ADPN患者进行早期干预和管理。
本研究结果发现,与DPN组患者相比,ADPN组患者运动传导和感觉传导速度均明显降低,提示NCV检测可作为ADPN检测的有效指标。多因素Logistic回归分析发现,高龄、病程时间长、低水平HDL-C、高水平HbAlc和高水平UACR是ADPN患者NCV异常的独立危险因素。可能的原因有:(1)年龄越大,患者合并高血压、高血脂、高血糖的风险值增加,且体内代谢功能随着年龄的增加逐渐退化,增加了患者DPN的发生概率[17]。(2)患者病程时间越长,神经纤维病变程度越严重,纤维神经密度减少,皮肤去神经化严重,NCV异常发生率增加[18]。(3)HDL-C参与体内血糖和胆固醇代谢,具有维持血糖稳定的功能,研究表明,HDL-C与NCV存在显著正相关,当患者体内HDL水平下降时,提示NCV可能出现异常[19]。(4)HbAlc能反映患者过去2个月内的平均血糖水平,当HbAlc水平升高时,表明患者已长时间处于高血糖状态,高血糖可促使神经髓鞘上的蛋白非酶促糖基化,导致神经纤维信号传导功能障碍[20]。(5)UACR与DPN的发生具有显著相关性,UACR的水平升高提示机体血管内皮细胞功能障碍,而内皮功能障碍可使微血管血流减少,血液黏稠度增加,导致神经内膜缺血缺氧,神经外膜血管损伤,神经纤维变性,引发传导功能障碍[21]。
本研究还发现,NCV异常的ADPN患者足底压力参数中接触时间、压力-时间积分和应力-时间积分均显著高于NCV正常组,可能的解释为:NCV异常患者下肢麻木疼痛感症状明显,又因运动神经受损导致足底受力分布不均,足底变形,患者平衡能力下降,步长小,步速慢,增加了与地面的接触时间,患者压力-时间、应力-时间指标均明显上升,继而引发足部神经性溃疡。研究发现,当患者足底运动神经和感觉神经减退消失时,肌肉和骨骼会作出适应性改变,引起足部畸形和足底软组织变薄,足底负荷从中间向两侧或从后部向前部转移[22],与本研究结果中NCV异常患者的足跟压力降低、足弓压力升高,第2、3跖骨的峰值压力降低、第5跖骨峰值压力升高,第3-5趾区域的峰值压力增大相符。且Spearman相关性分析发现足底压力与代谢指标存在显著相关性。
本研究通过分析患者代谢指标,建立ADPN患者NCV异常的贝叶斯网络预测模型,经ROC曲线和校准曲线检验,提示模型区分度和准确度良好。目前国内鲜有文章对1000例以上数量的患者进行足底压力和NCV的相关性分析,并对代谢指标进行对比,建立ADPN患者NCV异常的风险预测模型。本研究还存在一些不足之处,未对研究患者异常代谢指标和指标改善情况进行随访记录,故下一步的研究方向主要探讨干预患者异常代谢指标后,NCV的改善情况。
综上所述,临床上对于高龄、病程时间长、低水平HDL-C、高水平HbAlc和高水平UACR的ADPN患者应给予重点关注,足底压力参数与NCV和代谢指标之间存在显著相关性,临床可通过控制患者相关代谢指标异常,干预ADPN发生的高危因素,以帮助预防和延缓ADPN的发生或进展,降低糖尿病足溃疡的发生率。

