腹膜后间隙炎症浸润、胸腔积液、胰周积液评估急性胰腺炎严重度的临床价值
徐玉龙,叶淳娟,谈冰
急性胰腺炎(acute pancreatitis,AP)病情进展快,重症病死率高。目前AP的临床诊断和病情评估依赖CT 影像学检查[1]。CT 严重指数(CTSI)分级对判断胰腺炎严重程度有着重要的临床意义[2-3]。由于胰腺位于腹膜后间隙(retroperitoneal space,RPS)中的肾旁前间隙(anterior pararenal space,APS)内,胰液及炎性细胞容易外渗、扩散累及APS,同时还可进一步扩散至肾周间隙(perirenal space,PS)、肾旁后间隙(posterior pararenal space,PPS),甚至左胸膜腔内[4-5]。这些炎症累及区域是否与AP的严重程度有关尚不明确。本研究尝试通过分析AP患者RPS、胸膜腔、胰腺周围的炎症累及情况,探讨这些区域炎症情况与AP临床严重程度的相关性,以期为临床治疗方案的制定提供参考依据。
1 资料与方法
1.1 一般资料 回顾性分析我院2021年10月—2023年1月住院的AP患者。纳入标准:(1)符合2012年亚特兰大全球共识AP的诊断标准。(2)CT影像学资料完整。(3)临床和实验室资料完整。排除标准:(1)患者有严重心、肝、肾、造血系统原发疾病者。(2)年龄<18岁。(3)外伤、手术或肿瘤引起的AP。本研究通过本院伦理委员会批准通过,伦理编号:(L)2023-0213-01。最终纳入108 例AP 患者,其中轻度急性胰腺炎(MAP)67例,重度急性胰腺炎(SAP)41例(图1);男67例,女41例,年龄19~81岁,平均(45.24±14.06)岁;胆源性胰腺炎44例(40.74%),酒精性胰腺炎19 例(17.59%),高脂血症16 例(14.81%),暴饮暴食25例(23.15%),其他病因4例(3.71%)。
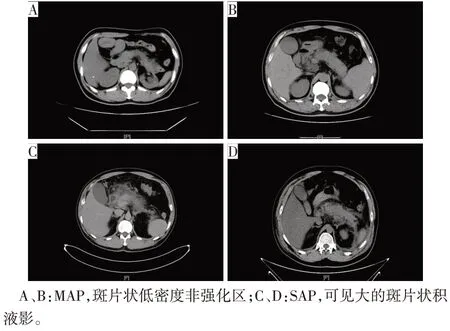
Fig.1 CT imaging findings of acute pancreatitis图1 急性胰腺炎CT影像学表现
1.2 检查方法 采用Philips Briliance 64 排螺旋CT 机进行胸部、腹部CT 平扫,扫描范围自肺尖至盆腔,腹部增强扫描采用碘克沙醇注射液(100 mL∶32 g)。检查前要求患者在检查过程中积极配合,尽可能完成所有序列。检查时要求患者平躺,呼吸尽量平稳。
1.3 RPS炎症浸润程度临床分级 RPS炎症浸润程度分为4级:A 级,不涉及RPS;B 级,仅涉及APS;C 级,同时累及APS和PS;D级,累及APS、PS和PPS。
1.4 胰腺炎CTSI分级 根据CTSI分级将AP分为3个等级:Ⅰ级(0~3分)53例,Ⅱ级(4~6分)31例,Ⅲ级(7~10分)24例[6]。
1.5 统计学方法 采用SPSS 24.0软件进行数据分析。计量资料以均数±标准差()表示,计数资料以例(%)表示,相关性分析采用Spearman相关,以P<0.05为差异有统计学意义。
2 结果
2.1 AP 患者RPS 炎症浸润程度与CTSI 分级的关系 108例AP患者中,Ⅰ级AP患者炎症浸润程度以A 级为主;Ⅱ级AP 患者炎症浸润程度以C 级为主;Ⅲ级AP 患者炎症浸润程度以D 级为主。AP 患者RPS 炎症浸润程度与CTSI 分级呈正相关(rs=0.818,P<0.01),见表1。
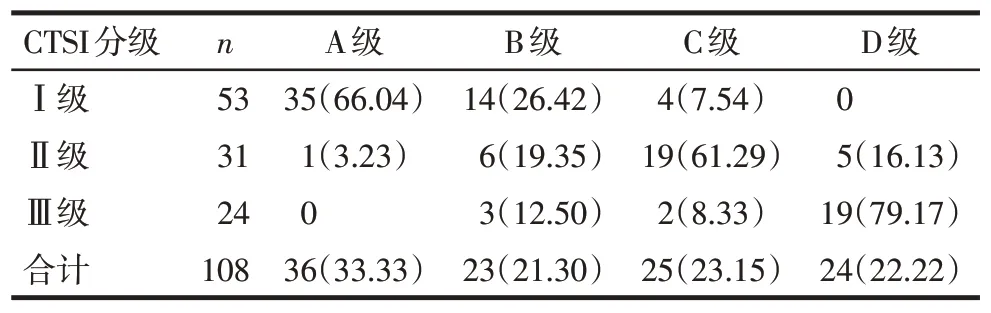
Tab.1 Relationship between the degree of RPS inflammatory infiltration and CTSI grading in AP patients表1 AP患者CTSI分级与RPS炎症浸润程度的关系[例(%)]
2.2 AP 患者胸腔积液与CTSI 分级的关系 Ⅰ级AP患者胸腔积液总检出率、早期(发病后48 h内)胸腔积液检出率较低;Ⅱ级AP 患者胸腔积液总检出率、早期胸腔积液检出率较Ⅰ级AP 患者有所升高;Ⅲ级AP患者胸腔积液总检出率、早期胸腔积液检出率最高。AP 患者早期胸腔积液检出与CTSI 分级呈正相关(rs=0.990,P<0.05),见表2。
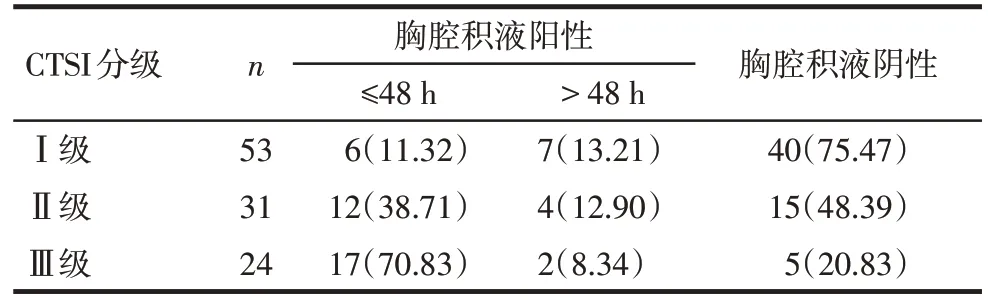
Tab.2 Relationship between pleural effusion and CTSI grading in AP patients表2 AP患者CTSI分级与胸腔积液的关系[例(%)]
2.3 AP 患者胰周积液与CTSI 分级的关系 108 例AP患者中,出现胰周积液77例(71.30%),其中Ⅰ级AP患者29例(54.72%),积液数量多为1个;Ⅱ级AP患者25 例(80.65%),积液数量多为1~2 个;Ⅲ级AP患者23 例(95.83%),积液数量多为3 个及以上。胰周积液数量随着CTSI分级的升高而增加,见表3。
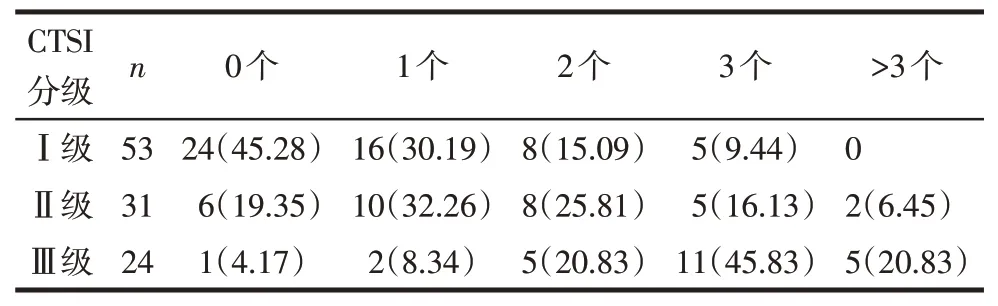
Tab.3 Relationship between peripancreatic effusion and CTSI grading in AP patients表3 AP患者CTSI分级与胰周积液的关系[例(%)]
3 讨论
AP 临床发病急骤,病情进展快,重症患者病死率高。及时而准确评估AP 的严重程度并进行临床干预,对改善患者预后及降低病死率有着十分重要的意义。目前临床上已发展出多种评分系统,在预测AP的病程、病情严重程度及其预后方面有重要价值,如Ranson评分、APACHE Ⅱ评分、BISAP评分等,但在临床实际操作过程中又各自有一定的局限性,评分操作的方法较为复杂[7]。
CT检查在AP的诊断和病情严重程度评估方面应用广泛,可以清晰显示AP 的形态学和病理学改变,有助于临床医生观察胰腺和周围组织关系,胰腺坏死、水肿,胰周胰外多间隙等渗液情况,指导临床进行精准治疗。王维波等[8]研究指出,胰腺周围缺乏牢靠的纤维包膜,炎症会破坏并累及疏松结缔组织丰富的胰腺周围间隙和RPS,CT 平扫及增强可以观察到具体的炎症渗出范围。本研究通过CT 增强及平扫观察AP患者胰腺周围、RPS及胸膜腔等部位的炎症渗出情况,发现AP患者的炎症渗出不同程度累及RPS,当炎症累及PS 范围,尤其当炎症累及到PPS 区域时,AP 的病情更加严重,CTSI 分级更高。Gupta 等[9]也发现当PPS 受累并出现积液、坏死时,AP患者病情危重,病死率增高,与本研究结果相似。因此,CT 提示PS 和PPS 同时受累时,表明胰液的胰外扩散程度比单纯APS 受累时扩散程度重,病情更为复杂、预后更差,临床上应进行更加积极的对症综合治疗。
AP 患者更容易并发肺部疾病,包括胸腔积液、肺不张、急性呼吸窘迫综合征和循环衰竭等,其原因在于横膈周围的淋巴丛与纵隔和肋下间隙是相连的,AP形成的大量炎性细胞和胰酶渗液容易沿此通道扩散并逐渐进入胸腔[10]。本研究发现随着AP 患者CTSI 分级的提高,胸腔积液总检出率也明显提高;且随着AP 病情加重,早期(发病后48 h 内)胸腔积液的检出率也会升高,与Zhou 等[11]研究结果一致。此外,本研究也发现胰周积液的发生率和胰周积液区域的数量随CTSI分级的升高而增加。因此,胸腔积液、胰周积液可作为诊断重症胰腺炎的重要参考指标,尤其是AP患者发病后48 h内出现胸腔积液往往提示AP 病情危重,死亡风险增加,需格外引起重视。
总之,RPS的炎症浸润程度、早期胸腔积液以及胰周积液可在一定程度上反映AP的严重度,RPS炎症累及的间隙越多、范围越广,越早出现胸腔积液以及胰周积液数量越多均表示AP的严重度越高,以上CT影像学表现可作为临床上判断重症AP的一种快速而简易的方法。

