准分子激光角膜切削术联合预防性角膜胶原交联术治疗中高度近视的疗效评估
朱叶 陈国富 巩倩文 胡亮 陈世豪
作者单位:1温州医科大学附属眼视光医院 国家眼耳鼻喉疾病临床医学研究中心(眼部疾病)屈光手术临床中心,温州 325027;2杭州西湖之江眼科医院屈光手术中心,杭州 310008
一步式经上皮准分子激光角膜切削术(Transepithelial photorefractive keratectomy,TPRK)可同时对角膜上皮和基质进行消融,以往有研究已证实其矫正近视和散光的安全性及有效性[1-2]。TPRK 不仅避免了准分子激光原位角膜磨镶术(LASIK)常见的瓣相关并发症,还具有角膜切削量少,对角膜结构、角膜生物力学影响小等优点。但对于角膜薄、近视度数高的人群,仍存在角膜扩张、屈光回退等风险。
角膜胶原交联术(Corneal collagen crosslinking,CXL)利用紫外线A照射核黄素,诱导胶原纤维共价键的交联,通过加强角膜基质机械硬度来改变角膜生物力学强度。近些年,CXL方式也越来越多地被用于治疗圆锥角膜、屈光手术后的角膜扩张等[3-4]。此外,有研究显示预防性CXL联合LASIK可以有效预防屈光回退,且验证了联合手术的有效性和安全性[5]。
考虑到预防性CXL在加强角膜生物力学方面的积极作用,我们认为TPRK联合应用预防性CXL对维持角膜生物力学,预防角膜扩张、屈光回退有积极的影响。目前,评估联合TPRK和预防性CXL方式对中高度近视患者的屈光结果及安全性、有效性的研究鲜见报道。因此,本研究的目的是探讨中高度近视人群行TPRK联合预防性CXL治疗后的安全性、有效性及稳定性。
1 对象与方法
1.1 对象
纳入标准:①年龄≥18岁;②等效球镜度(SE)在-12.00~-3.00 D,术前2年内屈光度数稳定,每年变化在±0.50 D以内;③术前停戴软性角膜接触镜2 周以上,硬性角膜接触镜4 周以上,角膜塑形镜3个月以上。排除标准:①圆锥角膜或疑似圆锥角膜;②活动性眼部疾病;③患有影响眼部的全身系统性疾病,如全身结缔组织病、自身免疫性疾病、糖尿病等。
连续性纳入2018年1月至2019年3月在温州医科大学附属眼视光医院屈光手术临床中心由同一位医师主刀的行TPRK的患者共165例(165眼),主刀医生根据对手术前各项参数包括角膜表面不对称性和角膜生物力学以及临床经验等对角膜进行综合评估,依据术后可能发生角膜膨隆风险的高低,分为TPRK组和TPRK-CXL组。TPRK组109例(109眼)作为对照,行单纯TPRK手术;TPRK-CXL组56例(56眼),行TPRK联合预防性CXL手术。由于2组人群的样本量不均衡,为了获得更佳的匹配,采用倾向性评分匹配(Propensity score matching,PSM)选取可比的个体作为随访对象。最终2组分别纳入48例(48眼)中高度近视患者。所有患者选择右眼数据用于分析。
1.2 检查
所有患者进行完整的眼科检查,包括裸眼视力(UCVA)、最佳矫正视力(BCVA)、主觉验光、眼压(TX-20,日本Canon公司)、眼底检查、眼前节测量评估系统(Pentacam HR,德国Oculus公司)、眼前节OCT(RTVue XR,美国Optovue公司)、裂隙灯显微镜等检查。
1.3 手术方法
所有患者均采用750 Hz的阿玛仕准分子激光仪(Amaris750 s,德国Schwind公司)ORK-CAM软件中的TransPRK切削模式,根据设计进行角膜上皮和基质的一步式消融。对于角膜切削消融,所有的切削均基于患者的角膜上皮厚度和主觉验光度数。在对照组中,手术医师根据激光切削深度的差异,使用0.02%丝裂霉素棉片贴覆20~30 s,平衡盐溶液冲洗基质床。在观察组中,对角膜切削消融后,用溶剂为氯化钠的0.22%核黄素均匀的涂布在切削后的剩余的角膜基质床表面,手术医师根据临床经验结合患者角膜形态以及生物力学等差异,使核黄素均匀的浸泡角膜表面90~120 s,然后用平衡盐溶液冲洗残留在角膜表面上多余的核黄素。应用KXL系统(美国Avedro公司)波长为365 nm,辐照强度为30 mW/cm²的紫外光束连续照射核黄素渗透后的剩余角膜基质层表面,光束直径为9 mm,根据剩余角膜基质厚度的不同,照射总能量控制在1.8~2.7 J/cm²。术后,在2组的角膜表面点1滴0.5%妥布霉素地塞米松滴眼液再予以配戴绷带式接触镜,并在角膜上皮完全愈合后取出。
1.4 术后用药及随访时间
2组患者术后给于0.5%妥布霉素地塞米松滴眼液7 min 1次,使用3次。术后2 h开始0.5%妥布霉素地塞米松滴眼液,6次/d。术后第1天,2组患者均予以0.5%妥布霉素地塞米松滴眼液4次/d,常规7 d后改为0.1%氟米龙滴眼液4次/d,至术后第1个月,每个月递减1 次,共使用4 个月。随访时观察术后眼压结果是否正常,对于眼压升高的患者使用马来酸噻吗洛尔滴眼液,2 次/d。随访时间分别为术后3、10 d以及1、3、6和12个月。
1.5 统计学方法
回顾性研究。采用SPSS 26.0统计软件进行数据分析。PSM方法中的匹配算法为最近邻,匹配比例为1:1,卡钳值为0.02。2组的PSM变量包括年龄、性别、SE、中央角膜厚度(CCT)、BCVA。视力结果均采用LogMAR表示。符合正态分布的计量资料采用±s表示,不符合的采用M(Q1,Q3)表示。符合正态分布和方差齐的计量资料采用独立样本t检验;不符合正态分布或方差不齐时,采用Mann-WhitneyU检验。计数资料比较使用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基本资料
共纳入96例患者,TPRK组48例,其中男24例,女24例,年龄(23.7±4.9)岁;TPRK-CXL组48例,其中男20例,女28例,年龄(23.4±4.1)岁。PSM匹配前,2组的BCVA差异有统计学意义(U=-3.43,P=0.001);平坦轴角膜曲率(Flat keratometry,Kf)差异有统计学意义(t=2.33,P=0.021)。PSM匹配后,2组的术前年龄、性别、球镜度、柱镜度、SE、BCVA、CCT、陡峭轴角膜曲率(Steep keratometry,Ks)和K2等差异均无统计学意义(P>0.05),见表1。

表1.TPRK组和TPRK-CXL组术前基线参数比较Table 1.Comparison of general information between the TPRK group and TPRK-CXL group before surgery
眼前节测量评估系统Pentacam的参数中,2组角膜最薄点前表面的高度值差异有统计学意义(U=-4.78,P<0.001);角膜最薄点后表面的高度值差异有统计学意义(t=10.29,P<0.001);综合指数总偏差值差异有统计学意义(t=7.14,P<0.001);圆锥角膜百分比指数(Keratoconus percentage index,KISA)差异有统计学意义(U=-2.82,P=0.005),见表2。所有手术操作均无异常,观察期间均未出现影响视力的术后并发症。

表2.TPRK组和TPRK-CXL组术前眼前节测量评估系统Pentacam各项参数比较Table 2.Comparison of pentacam parameter between the TPRK group and TPRK-CXL group before surgery
2.2 术后UCVA及有效性
术后12 个月,2 组的UCVA差异无统计学意义(U=-1.46,P=0.143),见表3。TPRK-CXL组中44%的患者术后UCVA为1.2,85%术后UCVA为1.0或更好;在TPRK组中,56%的患者术后UCVA为1.2,94%术后UCVA为1.0 或更好。术后12 个月,TPRK-CXL组有效性指数(术后UCVA与术前BCVA之比)为1.0(1.0~1.2),TPRK组为1.0(1.0~1.2)(U=-1.42,P=0.157)。

表3.TPRK组和TPRK-CXL组术后12个月基线参数比较Table 3.Comparison of general information between the TPRK group and TPRK-CXL group 12 months after surgery
2.3 术后BCVA及安全性
术后12个月,BCVA在TPRK-CXL组中,58%的患者术后矫正视力没有改变,40%矫正视力提高1行,2%丢失1行视力;在TPRK组中,46%的患者矫正视力未发生变化,40%视力提升1行,8%甚至提升2行视力,但丢失1行视力者占6%。术后12个月,TPRK-CXL组的安全性指数(术后BCVA与术前BCVA之比)为1.0(1.0~1.2),TPRK组为1.0(1.0~1.2) (U=-0.92,P=0.357)。术后角膜上皮愈合的时间TPRK-CXL组为3.5(3.0~5.0)d,TPRK组为3.0(3.0~4.0)d。2组术后均未发现上皮延迟愈合、角膜扩张或明显的角膜混浊。
2.4 屈光度数的可预测性和准确性
屈光度数的可预测性以线性回归散点图形式呈现,术前屈光度与术后12 个月时的实际矫正屈光度分布见图1。术后12 个月,SE结果显示,无论是TPRK-CXL组还是TPRK组,在-0.50~0.50 D范围内均占79%。术后散光分布结果显示,TPRKCXL组术后散光度数≤0.50 D的患者占79%,柱镜度数为-0.25(-0.50~-0.06)D。TPRK组散光度数≤0.50 D者占90%,柱镜度数为-0.25(-0.50~-0.06)D。
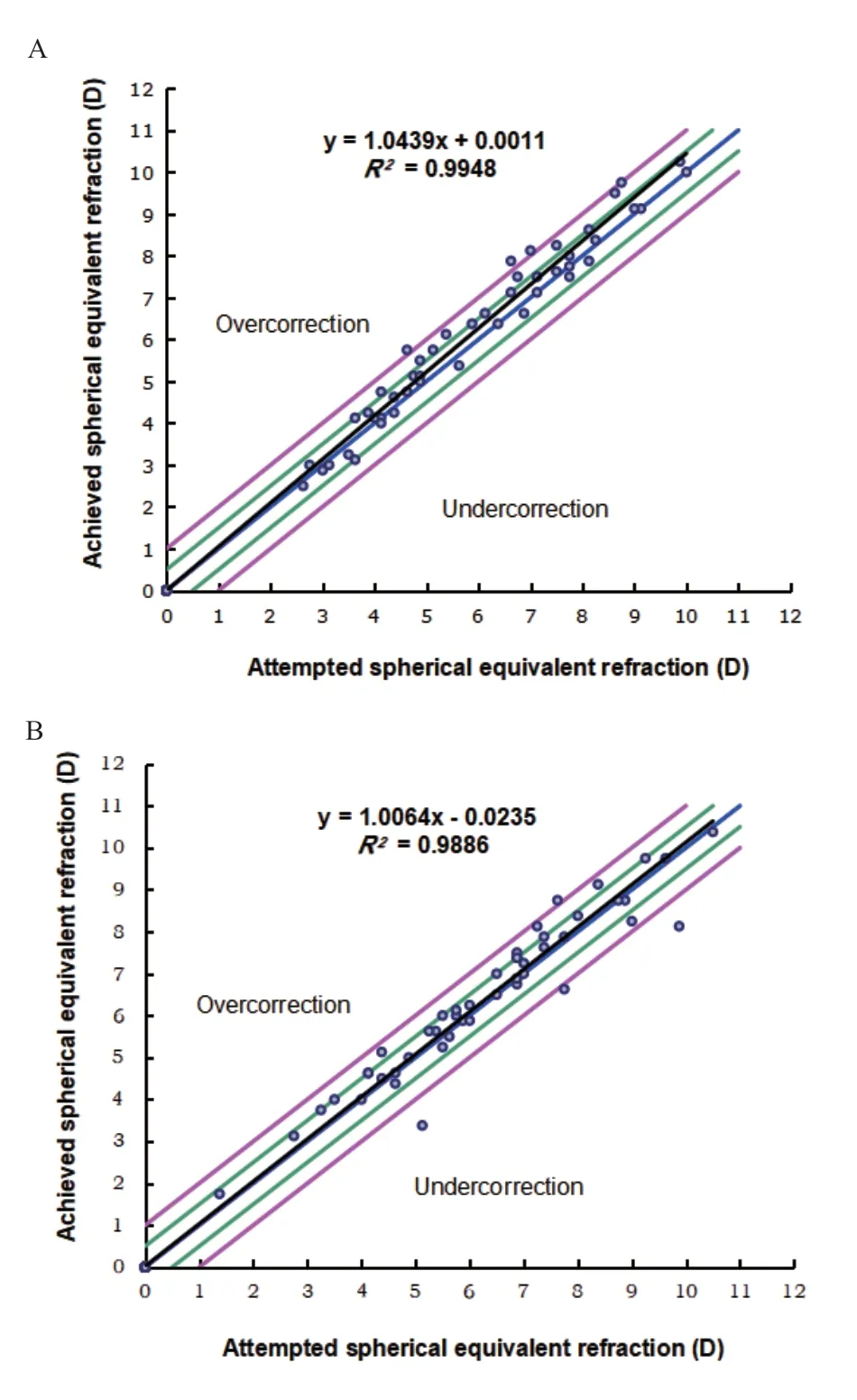
图1.术前屈光度与实际矫正屈光度在术后12个月的分布图A:TPRK组;B:TPRK-CXL组蓝线表示期望屈光度与实际屈光度差值为0(即术后达到正视状态),2条绿线表示与期望差值相差±0.5 D,红线表示与期望差值相差±1.0 D。Figure 1.Distribution of the attempted versus achieved correction of manifest spherical equivalent at 12-month follow-up visit A: the TPRK group; B: the TPRK-CXL group.TPRK, transepithelial photorefractive keratectomy; TPRK-CXL, transepithelial photorefractive keratectomy combined with prophylactic corneal collagen cross-linking.Blue line showed the targeted correction (emmetropia); green line ± 0.5 D from the target; red line ± 1.0 D from the target.
2.5 屈光度数和角膜曲率的稳定性
术后12 个月,TPRK-CXL 组的SE 为0.19(-0.09~0.50)D,TPRK组的SE为0.25(0~0.50)D,见表3。在TPRK-CXL组术后3个月至末次随访期间SE变化量超过0.50 D的比例为21.3%,较TPRK组的28.3%小。术后1 年较术后1 个月相比,在TPRK-CXL组角膜曲率平坦区增加了0.10 D,陡峭区增加了0.03 D,而在TPRK组角膜曲率平坦区增加了0.32 D,陡峭区增加了0.05 D。术后角膜曲率的变化方面,TPRK-CXL组与TPRK组的差异不大,表明了2组角膜曲率的稳定性。
3 讨论
在本研究中,TPRK联合预防性CXL对术后屈光度的稳定性有加强作用。术后12 个月TPRKCXL组的UCVA与TPRK组相近,2组UCVA均达到1.0,并且预防性交联对术后12 个月的BCVA结果并未造成影响。本研究发现,对于术后角膜膨隆风险较高的患者,预防性CXL是使TPRK术后视力保持稳定的一种安全、有效的方式。目前,少有研究评估联合TPRK和预防性CXL矫正中高度近视患者的屈光结果、安全性及有效性。因此,本研究的结果对临床工作者矫正中高度近视患者的手术方式的选择具有一定的参考意义。
近年来,已有文献报道将屈光手术与预防性CXL相结合的手术方法,如LASIK联合预防性CXL[6-7]。LASIK和CXL结合的主要目的是加强角膜的生物力学强度,特别是加强高度近视患者较薄的残留角膜基质。有研究发现,这些患者在LASIK矫正近视术后长期的随访中表现出角膜扩张的趋势,这种变化引起了近视的偏移[8]。与单纯LASIK相比,高度近视患者在联合应用预防性CXL与LASIK手术后,其屈光度与术后散光的稳定性有所提高,并且还有效抑制了上皮厚度的增加[8-9]。由于LASIK矫正术后的屈光回退与上皮厚度的增加有关,LASIK联合预防性CXL被认为是保持屈光度稳定的有效方式[10-11]。Lee等[12]研究了近视散光患者行TPRK联合预防性CXL后对视力和屈光结果的影响,发现与单纯TPRK相比,TPRK联合CXL具有相似的可预测性、有效性和安全性。TPRK联合CXL在术后早期即能提供更好的UCVA,并且在术后12个月提供更稳定的屈光状态。
本研究发现,与TPRK组相比,TPRK-CXL组术后12个月的UCVA和BCVA并无明显差异。同时,2组的UCVA和BCVA均达到了1.0及以上,TPRKCXL组与TPRK组相似,具有较好的UCVA和有效性。此外,TPRK与CXL相结合的这种方式的潜在优势是屈光的稳定作用及其对治疗角膜的杀菌作用,而不会产生丝裂霉素的潜在不良反应[13]。这也是2组术后均未发现上皮延迟愈合、角膜扩张或明显的角膜混浊的原因之一。然而,也有研究表明屈光状态的早期稳定同时受到手术创伤后受损上皮和底层基质激活的胶质细胞的影响[14]。虽然,CXL影响了受损上皮的迁移速度,但同时也会诱导胶质细胞的凋亡。因此,参与角膜表面伤口愈合的成纤维细胞和肌成纤维细胞数量减少,这种变化反而诱导了患者屈光状态的稳定[15]。本研究中也发现,TPRK联合预防性CXL与单纯TPRK具有相似的可预测性、有效性和安全性。在术后的随访过程中,TPRK-CXL组并未发现角膜混浊的产生。然而,有研究发现,同为准分子激光治疗的角膜上皮瓣下磨镶术(LASEK)联合预防性CXL术后角膜可出现雾状混浊[16]。在该研究中,研究者使用酒精协助清除角膜上皮,而酒精在交联过程中可对角膜造成额外的损伤[17-18]。不同的是,在本研究中使用准分子激光对角膜上皮和基质进行一步式消融,这种方式避免了酒精对角膜的损伤,同时也避免了上皮愈合和重建过程中的角膜雾状混浊的产生。
本研究术后1、3、6、12个月的随访中,TPRK联合预防性CXL的SE小于TPRK组,这说明与TPRK组相比,TPRK-CXL组术后屈光度有相对较小的趋势。TPRK-CXL组术后3个月至末次随访期间SE变化量超过0.50 D的比例较TPRK组小,这表明与TPRK组相比,TPRK-CXL组屈光度的偏移有变化较小的趋势。此外,2 组角膜曲率4 次随访结果的变化量小,均小于0.32,这体现了2 组角膜曲率的稳定性。同时,在TPRK-CXL组角膜曲率的平坦区和陡峭区从术后1个月至术后1年增加的量小于TPRK组。因此,本研究认为联合手术对于术后角膜膨隆风险较高的患者可以达到相似于单纯TPRK的效果,表现出良好的屈光度数和角膜曲率的稳定性。这是因为预防性CXL诱导角膜胶原纤维共价键的交联,加强角膜基质机械硬度以及生物力学强度,减少了术后角膜变薄引起的角膜扩张,从而抑制了屈光手术术后的屈光回退。
本研究也存在一些局限性:首先,本研究为回顾性设计,随访时间为12个月,时间跨度相对较短;其次,本研究的样本量相对较小,有待扩大样本量进行更深层次的分析;此外,目前由于TPRK联合预防性CXL方式中交联的方法和用量缺少权威的共识与指南,本研究中手术步骤虽然具有一致性,但在丝裂霉素贴覆时间、核黄素浸泡时间、CXL照射的时间均未保持患者间的一致性,由于主刀医师根据临床经验结合术前角膜曲率和生物力学等相关参数,对本组的患者做了不同的设计处理,目的是在保证角膜安全的前提下,提高患者角膜术后的稳定性。所以丝裂霉素贴覆时间、核黄素浸泡时间、CXL照射的时间的具体设置也有待进一步的探讨。
综上,TPRK与预防性CXL相结合能提供与TPRK方式相似的UCVA、BCVA、可预测性及安全性,并在术后12 个月表现出良好的保持屈光度和角膜曲率稳定性的趋势。TPRK联合预防性CXL治疗中高度近视人群是安全、有效且稳定的。
利益冲突申明本研究无任何利益冲突
作者贡献声明朱叶:收集数据;参与选题;撰写论文;根据编辑部的修改意见进行修改。陈国富:参与选题;资料的分析和解释。巩倩文:参与选题和指导;根据编辑部的修改意见进行核修。胡亮、陈世豪:参与选题和指导

