温阳助运方联合甲地孕酮治疗胃阳虚型Ⅲ-Ⅳ期癌性厌食53例
欧阳怡然,宋 卿,刘 敏,高静东,陈雪风,赵兰美*
(1.南京中医药大学附属苏州市中医医院,江苏 苏州 215009;2.南京中医药大学研究生院,江苏 南京 210023)
癌性厌食,即晚期肿瘤恶液质引起的厌食,是恶性肿瘤患者食欲减退和进行性消瘦综合征[1],主要表现为厌食、早饱、体质量减轻、体脂减少、肌力软弱等[2]。研究发现癌症患者中33%~75%有厌食表现,5%~25%的恶性肿瘤患者直接死于营养不良和耗竭[3];在Ⅲ-Ⅳ期患者中,厌食者高达80%,增加治疗难度和相关并发症的发生,降低了患者的生活质量[4]。癌性厌食的发病与肿瘤、激素及心理等多个因素有关,因此针对癌性厌食的治疗同样存在难度[5-6]。目前临床多用孕激素类刺激食欲药物作为治疗癌性厌食患者的一线治疗药物,主要药物为甲羟孕酮及甲地孕酮,其机制主要是通过刺激下丘脑诱导产生下丘脑神经肽Y,使下丘脑腹内侧核-饱食中枢所辖神经元产生的冲动减少,并降低促炎症细胞因子活性进而刺激食欲[7];但药物产生的水钠潴留、月经紊乱、中枢系统反应及深静脉血栓等毒副作用[8],限制了其长期使用。中医药在治疗癌性厌食方面遵循扶正固本的原则[9],笔者采用温阳助运方联合甲地孕酮治疗胃阳虚型Ⅲ-Ⅳ期癌性厌食,疗效满意。现报道如下。
1 临床资料
1.1 西医诊断标准 癌性厌食目前尚无统一、权威的诊断标准,通过参照既往研究[10-11]制定癌性厌食诊断标准:① 食欲下降或无食欲主观感受;② 明显的体质量减轻,比正常体质量减轻15%以上,身体质量指数(BMI)≤17.5 kg/m2;或短期内体质量下降15%;③ 早饱;④ 乏力;⑤ 肌力软弱。在排除故意限制饮食、采取其他方法使体质量降至明显低于正常标准的情况后恶性肿瘤患者具备上述症状中的第①、②项,同时具有其他2 项症状,并持续至少2 周,可诊断为癌性厌食。
1.2 中医辨证标准 参照《中医诊断学》[12]中关于胃阳虚辨证分型的描述,结合我科多年的临床经验,拟定胃阳虚型的辨证标准。主症:食少脘痞,畏寒肢冷,口淡不渴,或渴喜热饮,小便清长,或尿少浮肿,大便稀溏,面色㿠白。次症:胃脘冷痛,时发时止,喜温喜按,泛吐清水,自汗,舌淡胖,苔白滑,脉沉迟无力。凡同时符合主症2 项及以上和次症1 项及以上者即可辨证。
1.3 纳入标准 ① 明确诊断为恶性肿瘤,同时根据2017 年美国癌症联合委员会(AJCC)颁布的《AJCC肿瘤分期手册(第8 版)》[13]TNM 分期标准,属Ⅲ、Ⅳ期的中晚期肿瘤患者;② 无明显进食障碍者;③ 中医辨证属胃阳虚型者;④ 年龄≥18 周岁;⑤ Karnofsky 功能状态评分(KPS 评分)≥60 分[14];⑥ 预期生存期≥3 个月;⑦ 知晓本研究情况并自愿签署知情同意书。
1.4 排除标准 ① 恶心呕吐频繁或拒服用中药者;② 消化道内巨大占位或体内实性肿块压迫消化道致进食、消化障碍者;③ 本身有除消化道恶性肿瘤外的严重消化道疾病,如胃肠道穿孔、梗阻、出血、严重消化道溃疡等症需要禁食或未能控制者;④ 合并有心、肝、肾和造血系统等严重疾病,精神病,昏迷患者;⑤ 观察期间及观察前2个月内行放化疗、靶向治疗、手术等抗肿瘤治疗患者;⑥ 妊娠或哺乳期妇女。
1.5 一般资料 选取2020 年10 月—2023 年4 月于苏州市中医医院肿瘤科住院治疗的胃阳虚型Ⅲ-Ⅳ期癌性厌食患者104 例,按照随机数字表法分为治疗组53 例和对照组51 例。2 组性别、年龄、肿瘤分期、病理类型等一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究经苏州市中医医院伦理委员会批准(审批号:2020伦研批064)。

表1 2 组一般资料比较
2 方 法
2.1 治疗方法
2.1.1 对照组 对照组在肿瘤支持治疗的基础上口服醋酸甲地孕酮分散片(青岛国海生物制药有限公司,规格:160 mg/片,产品批号23050504),每次1 片,每日1 次,早餐后口服。疗程2 周。
2.1.2 治疗组 治疗组在对照组治疗基础上加用温阳助运方。温阳助运方药物组成:人参10 g,益智仁15 g,陈皮10 g,姜半夏10 g,茯苓15 g,白芍15 g,干姜6 g,厚朴10 g,砂仁(后入)3 g。上述药物由苏州市中医医院中药房根据比例制成丸剂,分装为每袋6 g,每次1 袋,每日1 次,午餐后口服。疗程2 周。
2.2 疗效观察
2.2.1 食欲状况及生活质量评估 分别于治疗前后采用肿瘤患者食欲症状问卷(CASQ)[15]、厌食/恶液质评价量表(anorexia/cachexia subscale-12,A/CS-12)[16]评估患者食欲状况及生活质量。CASQ 评估内容包括疼痛、活动能力及味觉变化等在内的影响食欲的相关因素,可作为综合判断患者食欲改变原因的参考。由12 个条目组成,总分48 分,分数越低代表食欲越差[15]。A/CS-12可用于定量评价肿瘤恶液质患者生活质量,有12 个条目,总分48 分,总评分≤30 分即可认为患者存在食欲下降,分数越低代表食欲下降对患者生活质量的影响越明显[16]。
2.2.2 中医症状评分 参考《中药新药临床研究指导原则(试行)》[17]中的小儿厌食中医症状量化评分方法,于治疗前及治疗2 周后对2 组进行中医症状评分。主要对胃脘胀满、畏寒肢冷、神疲乏力、食欲不振、口淡、呕吐清水、恶心呕吐、大便稀溏、夜尿频多等进行症状评分,根据症状无、轻、中、重分别计为0、1、2、3 分。
2.2.3 中医证候疗效 各中医症状所得评分之和为中医证候积分。参照《中药新药临床研究指导原则(试行)》[17]评价2 组中医证候疗效:① 显效,症状明显改善,中医证候积分改善率≥70%;② 有效,症状好转,30%≤中医证候积分改善率<70%;③ 无效,症状无明显改善或加重,中医证候积分改善率<30%。
中医证候积分改善率=(治疗前中医证候总积分-治疗后中医证候总积分)/治疗前中医证候总积分×100%
总有效率=(显效例数+有效例数)/总例数×100%
2.2.4 机体营养状况评估 分别于治疗前及治疗2 周后采集患者晨起空腹的血液,检测血清前白蛋白、白蛋白、总蛋白含量及白蛋白/球蛋白(白球比例)。
2.2.5 不良反应发生率 记录2 组在治疗期间所出现的不良反应事件(肝肾功能损害、下肢水肿、便秘、出血),并统计不良反应发生率。
2.3 统计学方法 采用SPSS 26.0 软件进行统计分析。计量资料符合正态分布者用(±s)表示,组内比较采用配对样本t检验,组间比较采用两样本t检验;不符合正态分布者用[M(P25,P75)]表示,采用秩和检验。计数资料以[例/(%)]表示,采用χ2检验或Fisher 确切概率法。以P<0.05 表示差异有统计学意义。
3 结 果
3.1 2组食欲状况比较 2 组患者CASQ 评分及A/CS-12 评分比较,见表2。

表2 2 组CASQ 评分及A/CS-12 评分比较[M(P25,P75)]分
3.2 2 组中医症状评分比较 见表3。
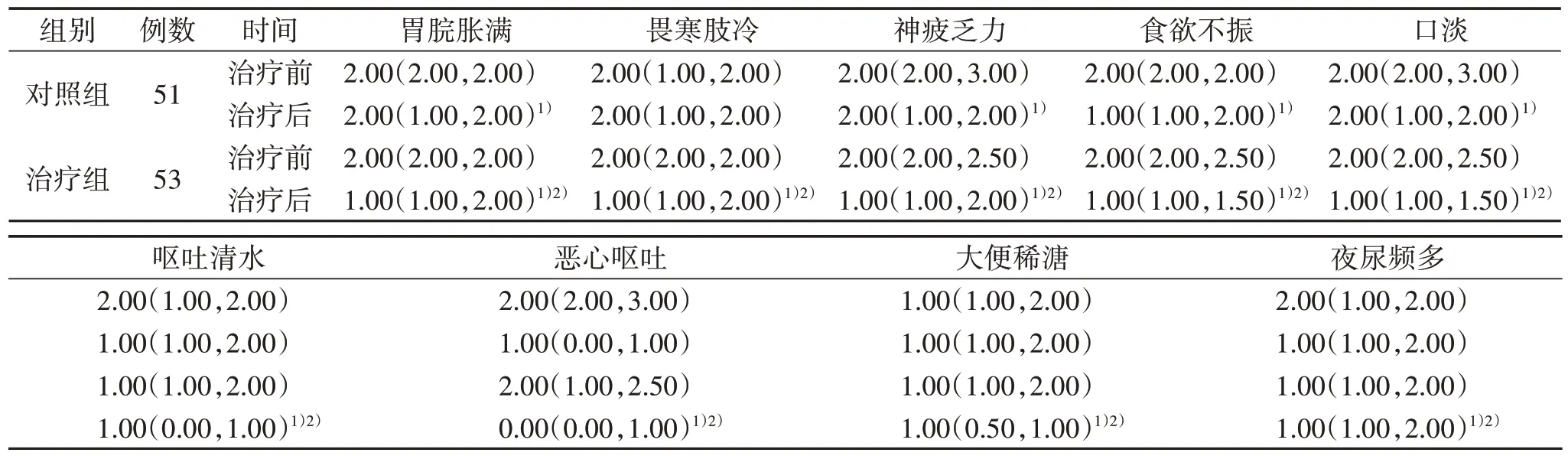
表3 2 组中医症状评分比较[M(P25,P75)]分
3.3 2组中医证候疗效比较 见表4。

表4 2 组中医证候疗效比较
3.4 2组机体营养状况比较 2组治疗前后总蛋白、前白蛋白、白蛋白水平及白球比例比较,见表5。
表5 2 组治疗前后总蛋白、前白蛋白、白蛋白水平及白球比例比较[(±s),M(P25,P75)]

表5 2 组治疗前后总蛋白、前白蛋白、白蛋白水平及白球比例比较[(±s),M(P25,P75)]
注:与治疗前比较,1) P<0.05;与对照组比较,2) P<0.05。
白球比例1.22±0.29 1.20±0.28 1.30±0.29 1.88±4.21组别对照组例数51治疗组53时间治疗前治疗后治疗前治疗后总蛋白/(g/L)64.29±7.98 60.18±8.241)63.66±7.43 65.13±8.002)前白蛋白/(mg/L)129.50(86.00,203.25)109.00(55.00,159.00)1)142.57±67.24 173.94±66.511)2)白蛋白/(g/L)35.10(31.10,38.60)32.70(27.50,36.20)1)35.70(31.35,38.95)35.80(31.95,39.25)2)
3.5 2组不良反应发生率比较 见表6。

表6 2 组不良反应发生率比较(n,%)
4 讨 论
癌性厌食尚无特定的中医病名,按症状可归属于中医“痞满”“虚劳”“纳呆”或“食少”“不食”等范畴,其病位在胃,与肝、脾两脏相关,久则累及于肾,进而涉及多个脏腑。中医学认为恶性肿瘤的发生与阳气亏虚、寒邪凝滞有着密切的关系[18-19]。阳气亏虚,温煦通达之力减弱,寒积内生,久而成积,生成肿块,肿瘤的生长又需要消耗人体大量的阳气、阴血,进一步导致气血不足[20],阳气亏虚是晚期肿瘤的主导因素。叶天士在《临证指南医案·卷四不食》中提出:“有胃气则生,无胃气则死,此百病之大纲也。故诸病若能食者,势虽重而尚可挽救,不能食者,势虽轻而必致延剧。……其余一切诸症不食者,当责之胃阳虚,胃阴虚,或湿热阻气,或命门火衰,其他散见诸门者甚多。”[21]胃主纳食,脾主运化;脾宜升则健,胃宜降则和,这是叶氏脾胃分治的主要观点。胃能顺利地纳受、消化水谷,行其通降之功,除胃阴的濡润之外,尚需胃阳的协助。治疗胃阳虚证必温胃阳,降胃逆,祛湿浊,以通为补。叶天士在《临证指南医案》中治疗胃阳虚的医案散见于卷三·脾胃篇,卷四·不食篇、噎膈反胃篇、呕吐篇,大多数医案应用半夏,取半夏能通阳散寒,功擅消痰热满结、降逆止呕之意。本研究参考《临证指南医案·卷四不食》中医案:“张,脉虚缓,不食不饥,形寒浮肿。(胃阳虚)人参、生益智、广皮、半夏曲、茯苓、生白芍、煨姜”。
结合晚期肿瘤患者阳气亏虚的病机特点及临床实际,本研究拟定温阳助运方。以人参、干姜温煦中焦胃气;益智仁温脾止泻、暖肾缩尿固精;陈皮、茯苓健脾开胃补而不滞;半夏辛温宣通、和胃降逆;白芍敛阴以防过于温燥;厚朴去实满而治腹胀;砂仁气味芳香,化湿开胃,是增加纳谷之要药,诸药通补胃阳。华佗《石函经》曰:“丸可以逐冷风,化坚积,进饮食。”陶弘景《本草经集注》:“疾有宜服丸者,丸剂所用,多因其虚,此可缓治其本。”[22]说明丸剂具有吸收缓慢、药效持久的特点,同时可以驱逐体内风寒,消积软坚,促进饮食,作用持久[23]。故本研究采用丸剂剂型。
结果显示,治疗后2 组CASQ 评分及A/CS-12评分均较治疗前明显改善,其中治疗组改善更明显;治疗组胃脘胀满、畏寒肢冷、恶心呕吐、神疲乏力、食欲不振、口淡、呕吐清水、大便稀溏、夜尿频多等症状也较治疗前和对照组明显改善。提示温阳助运方联合甲地孕酮对于肿瘤相关性厌食确有疗效,可有效改善肿瘤患者食欲,改善中医症状,提高生活质量。临床上多通过检测患者血清前白蛋白、白蛋白、总蛋白及球蛋白水平评估其机体营养状态,其中前白蛋白是影响恶性肿瘤患者长期生存的独立危险因素[24]。在本研究中,治疗前2 组总蛋白、前白蛋白、白蛋白水平均较低,提示患者机体营养状况较差,而温阳助运方联合甲地孕酮可以提高前白蛋白水平,维持总蛋白、白蛋白水平,改善癌性患者机体营养状态。
综上所述,温阳助运方联合甲地孕酮可以改善胃阳虚型Ⅲ-Ⅳ期癌性厌食患者的厌食症状及胃阳虚症状,提高患者生活质量,改善机体营养状态。但是本研究样本量有限,观察周期较短,下一步将扩大样本量,进行多中心临床试验,并尝试探索相关机制,以更好地为运用温阳助运法改善癌症厌食提供支持。

