保乳手术联合前哨淋巴结活检术对早期乳腺癌患者应激指标及预后的影响
周成勇 ,韩玉奇
(泗阳县中医院普外科,江苏 宿迁 223700)
乳腺癌是临床常见的恶性肿瘤,多发于女性群体,对女性生理健康造成极大威胁,临床治疗以手术为主要治疗方案,可通过对肿瘤组织的切除以阻止病情进展。改良根治术为目前治疗乳腺癌的常用术式,可保留胸肌组织,术后外观较好,但手术创伤较大,对患者肩功能损伤较为明显,术后恢复时间较长,预后情况不佳[1]。保乳手术联合前哨淋巴结活检术在乳腺癌治疗中效果较为确切,手术创伤较小,切除肿瘤的同时能够最大限度保留乳房组织,降低手术对乳房外观的影响;且该术式在淋巴结清扫方面需根据前哨淋巴结活检结果进行,避免不必要的淋巴结清扫[2]。基于此,本研究旨在探讨保乳手术联合前哨淋巴结活检术对早期乳腺癌患者围术期、应激、免疫指标及预后的影响,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析2017 年6 月至2022 年10月泗阳县中医院收治的140 例早期乳腺癌患者的临床资料,按不同手术方式将其分为对照组(99 例)与观察组(41 例)。对照组患者年龄25~62 岁,平均(45.39±3.87)岁;病程5~14 个月,平均(8.16±1.25)个月;肿瘤分期[3]Ⅰ期72 例,Ⅱ期27 例;肿瘤直径1~3 cm,平均(1.86±0.24) cm。观察组患者年龄26~63 岁,平均(45.61±3.56)岁;病程5~13 个月,平均(7.95±1.13)个月;肿瘤分期;Ⅰ期26 例,Ⅱ期15 例;肿瘤直径1~3 cm,平均(1.72±0.26) cm。两组患者上述资料对比,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《中国抗癌协会乳腺癌诊治指南与规范(2015 版)》[4]中诊断标准;女性;首次接受乳腺癌手术;近期未接受放化疗治疗。排除标准:局部复发或远处转移;合并有高血压、糖尿病、冠心病等基础疾病;处于妊娠期、哺乳期;术后失访。本研究已经院内医学伦理委员会进行审核并批准执行。
1.2 手术方法对照组患者采用改良根治术:全身麻醉,于肿瘤边缘3 cm 以上处作一梭形切口,切口大小依据患者乳房形状、大小及肿瘤所在位置确定,皮下潜行游离,对乳腺腺体、脂肪淋巴组织进行全部切除,范围为锁骨至腹直肌上段、胸骨旁至背阔肌前缘,保留胸大肌及胸小肌。观察组患者行保乳手术与前哨淋巴结活检术。其中保乳术:给予患者全身麻醉,按照肿瘤位置作弧形或放射状切口,于肿瘤外缘2 cm 位置对肿瘤组织进行切除,标记手术范围,切除肿瘤组织并进行快速病理检查,在切除的肿块表面取内侧、外侧、上侧、下侧、基底等5 个点进行检查,若未发现肿瘤细胞,则表明切除干净,乳房保留成功,缝合切口。前哨淋巴结活检术:麻醉后于乳晕区皮下选择2~3 个穿刺点注入2~4 mL 亚甲蓝溶液,局部形成皮丘,若肿瘤位于乳房外上象限于乳腺肿瘤周围皮内或皮下选择2~3 个穿刺点注入1~2 mL 亚甲蓝溶液,并局部按压2~3 min 促使亚甲蓝弥散。于患者腋毛区下缘作切口,并向腋窝方向游离皮瓣,从胸大肌外侧的平行肌束方向外侧观察是否有染色的淋巴管及淋巴结,即前哨淋巴结,依照从上至下、从内至外的顺序依次进行查找,找到后切除并送快速冰冻活检,阴性直接缝合,阳性改行腋窝淋巴结清扫术。两组术后均随访6 个月。
1.3 观察指标①围术期指标。包括手术时间、术中出血量、引流量、拔管时间。②应激反应指标。于术前、术后1 d 采集患者空腹静脉血5 mL,取部分血液,以3 000 r/min 转速离心10 min 后取血清,使用全自动生化分析仪(山东科立森生物股份有限公司,型号:KS-380)对其降钙素原(PCT)、肿瘤坏死因子-α(TNF-α)、皮质醇(Cor)、促肾上腺皮质激素(ACTH)水平进行测定。③免疫指标。取②中剩余静脉血样本,使用流式细胞仪(常州必达科生物科技有限公司,型号:ClinCyte-1014)对其自然杀伤细胞(NK)、CD19+B、CD3+、CD4+百分比进行测定。④预后情况。于术前、术后6 个月使用欧洲癌症研究与治疗组织乳腺癌生存质量测定量表(EORTC QLQ-BR23)[5]对两组预后情况进行评估。量表包含23 条目,各条目评分范围为1~4 分,分为功能评估与症状评估两个维度。功能维度包含躯体形象、未来展望、性功能、性愉悦4 个领域;症状维度包含治疗不良反应、脱发烦恼、上肢症状、乳房症状4 个领域,将各领域条目得分相加除以该领域满分,并将其换算为0~100 分的标准分,功能维度得分越高,功能越好,而症状维度得分越高,症状越明显。
1.4 统计学方法采用SPSS 26.0 统计学软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料均符合正态分布,以(±s)表示,组内治疗前后比较采用配对t检验,组间比较采用独立样本t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者围术期指标比较与对照组比,观察组患者手术时间更长,术中出血量、术后引流量更少,拔管时间更短,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者围术期指标比较( ±s)
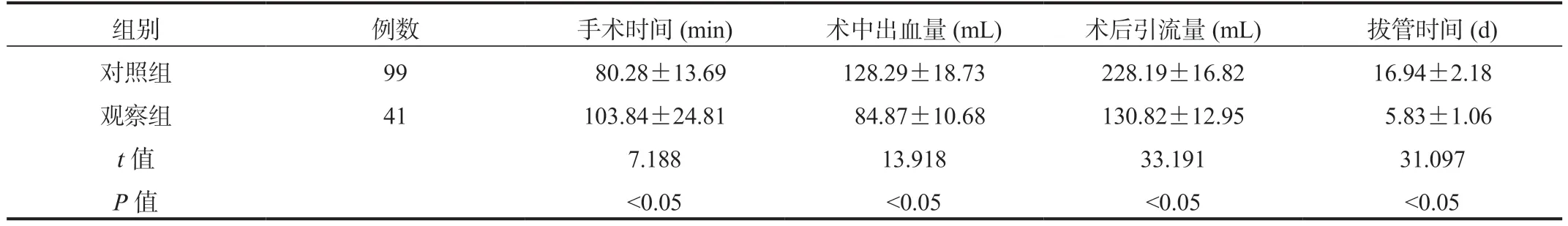
表1 两组患者围术期指标比较( ±s)
组别例数手术时间(min)术中出血量(mL)术后引流量(mL)拔管时间(d)对照组99 80.28±13.69128.29±18.73228.19±16.8216.94±2.18观察组41103.84±24.81 84.87±10.68130.82±12.95 5.83±1.06 t 值7.18813.91833.19131.097 P 值<0.05<0.05<0.05<0.05
2.2 两组患者应激指标比较与术前比,术后1 d 两组患者血清应激指标均升高,但观察组升高幅度较小,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者应激指标比较( ±s)
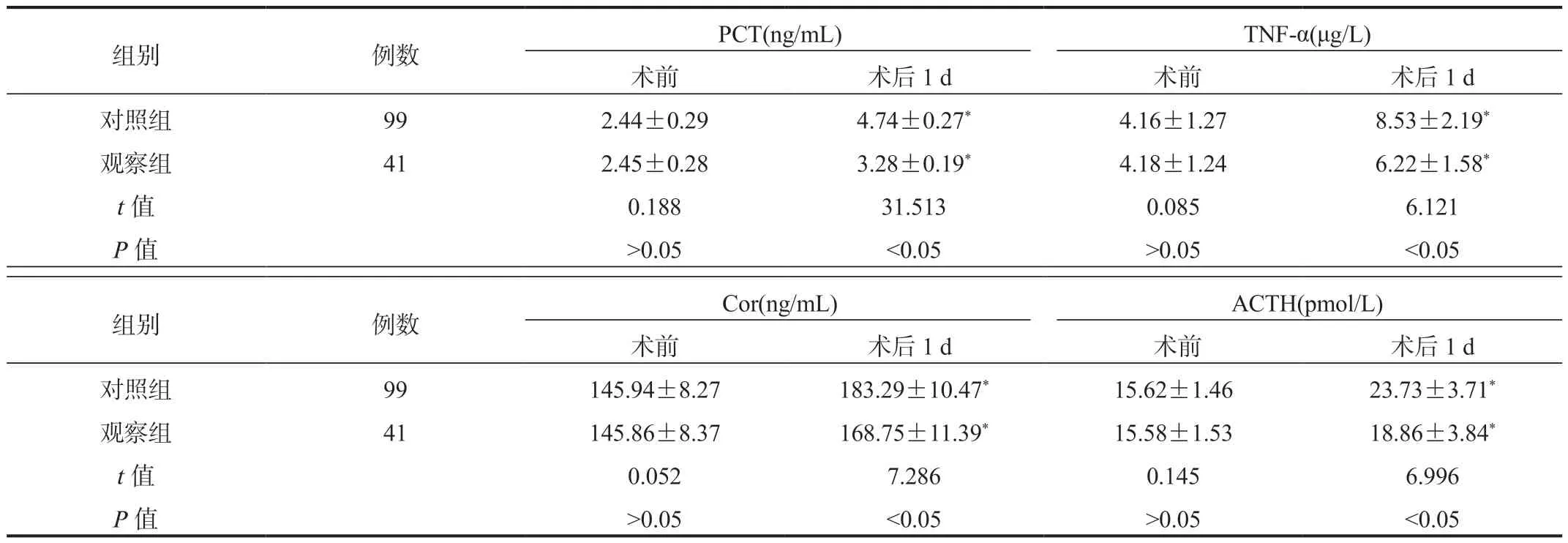
表2 两组患者应激指标比较( ±s)
注:与术前比,*P<0.05。PCT:降钙素原;TNF-α:肿瘤坏死因子-α;Cor:皮质醇;ACTH:促肾上腺皮质激素。
组别例数PCT(ng/mL)TNF-α(μg/L)术前术后1 d术前术后1 d对照组992.44±0.294.74±0.27*4.16±1.278.53±2.19*观察组412.45±0.283.28±0.19*4.18±1.246.22±1.58*t 值0.18831.5130.0856.121 P 值>0.05<0.05>0.05<0.05组别例数Cor(ng/mL)ACTH(pmol/L)术前术后1 d术前术后1 d对照组99145.94±8.27183.29±10.47*15.62±1.4623.73±3.71*观察组41145.86±8.37168.75±11.39*15.58±1.5318.86±3.84*t 值0.0527.2860.1456.996 P 值>0.05<0.05>0.05<0.05
2.3 两组患者免疫指标比较与术前比,术后1 d 两组患者NK、CD19+B、CD3+、CD4+百分比均降低,但观察组降低幅度较小,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者免疫指标比较(%,±s)
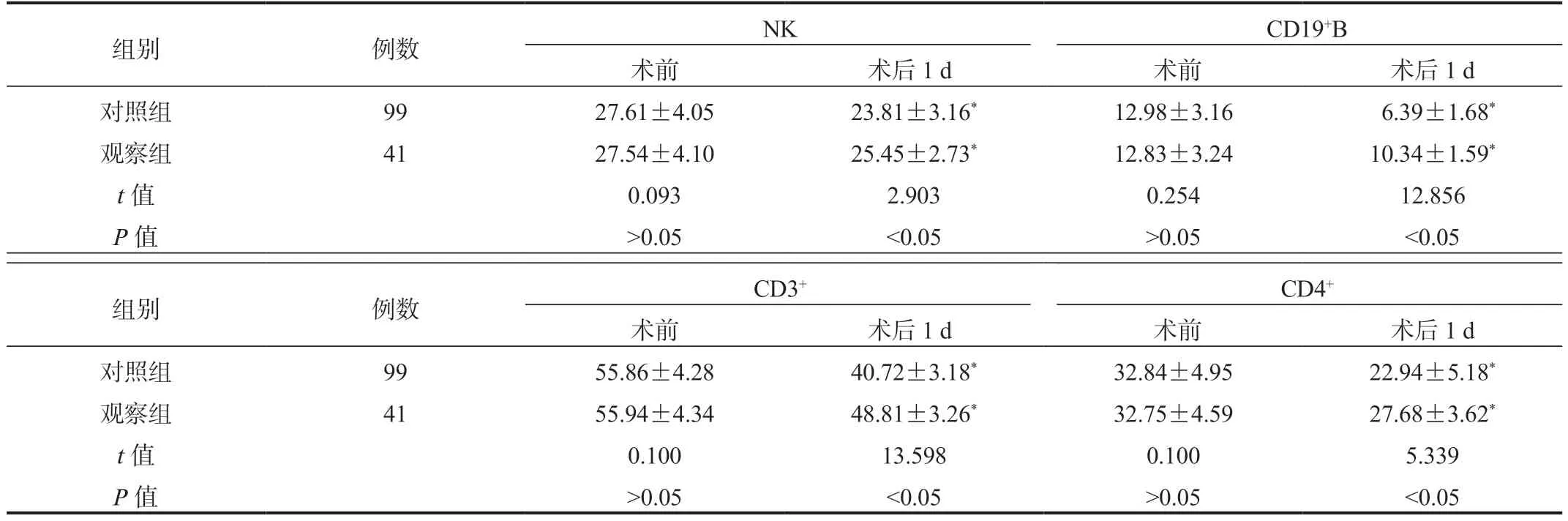
表3 两组患者免疫指标比较(%,±s)
注:与术前比,*P<0.05。NK:自然杀伤细胞。
组别例数NK CD19+B术前术后1 d术前术后1 d对照组9927.61±4.0523.81±3.16*12.98±3.16 6.39±1.68*观察组4127.54±4.1025.45±2.73*12.83±3.2410.34±1.59*t 值0.0932.9030.25412.856 P 值>0.05<0.05>0.05<0.05组别例数CD3+CD4+术前术后1 d术前术后1 d对照组9955.86±4.2840.72±3.18*32.84±4.9522.94±5.18*观察组4155.94±4.3448.81±3.26*32.75±4.5927.68±3.62*t 值0.10013.5980.1005.339 P 值>0.05<0.05>0.05<0.05
2.4 两组患者预后情况比较与术前比,术后6 个月两组患者躯体形象、未来展望、性功能、性愉悦评分均升高;上肢症状、乳房症状评分均降低,观察组各项评分变化幅度均更大,差异均有统计学意义(均P<0.05),见表4。
表4 两组患者预后情况比较(分,±s)
注:与术前比,*P<0.05。
组别例数躯体形象未来展望性功能性愉悦术前术后6 个月术前术后6 个月术前术后6 个月术前术后6 个月对照组9932.18±4.27 48.18±6.85* 31.18±5.28 40.16±5.23* 17.36±3.17 23.18±5.16* 19.75±4.23 26.35±4.21*观察组4133.08±4.51 60.29±6.19* 31.50±4.71 58.19±4.16* 17.52±3.26 36.73±6.57* 20.24±4.36 32.18±3.82*t 值1.1169.7830.33619.6370.27013.0160.6187.655 P 值>0.05<0.05>0.05<0.05>0.05<0.05>0.05<0.05组别例数治疗不良反应脱发烦恼上肢症状乳房症状术前术后6 个月术前术后6 个月术前术后6 个月术前术后6 个月对照组9931.18±4.92 30.18±5.18* 37.16±5.18 36.72±4.91* 35.47±6.35 31.83±5.19* 30.18±3.52 25.73±2.84*观察组4131.25±4.95 30.07±5.06* 37.27±5.21 36.48±4.89* 35.91±6.21 24.91±4.18* 30.36±3.49 20.65±2.17*t 值0.0760.1150.1140.2640.3757.5750.27610.271 P 值>0.05>0.05>0.05>0.05>0.05<0.05>0.05<0.05
3 讨论
目前临床认为,乳腺癌发病与辐射、酗酒、遗传、长期服用雌激素密切相关,严重威胁患者生命安全。改良根治术中淋巴结清扫范围较大,对患者机体造成的创伤较重,容易引发上肢功能受限,影响患者预后生活质量。
相较于改良根治术,保乳手术联合前哨淋巴结清扫术术中需对切除组织进行病理检查,手术耗时较长,但保乳手术在确保肿瘤切除效果的同时,可减小对乳房外观及功能的影响,切除范围较小,术后恢复较快[6]。早期乳腺癌患者发生其他淋巴结转移的概率较低,盲目进行大范围腋窝淋巴结清扫极易对患者造成不必要的损伤,破坏腋窝淋巴回流,导致上肢功能障碍,肩关节活动受限。前哨淋巴结活检术可确定淋巴结清扫范围,在保障手术效果的同时有效降低术后损伤,保护肩关节活动,有利于患者预后恢复,减小切除范围,保持良好乳房外形[7-8]。本研究中,相较于对照组,观察组患者手术时间更长,术中出血量、术后引流量更少,拔管时间更短,功能维度评分更高,症状维度评分更低,提示保乳手术联合前哨淋巴结活检术应用于早期乳腺癌患者中能够降低患者机体损伤,术后恢复较快,预后良好。
手术对机体造成的创伤越大各类应激指标表达水平越高,改良根治术切除范围较广,术中还需对腋窝淋巴结进行清扫,但盲目开展清扫可能导致上肢淋巴水肿,加重机体应激反应。相比于改良根治术,保乳手术创伤更小,仅需对肿瘤及周围乳腺组织进行切除,联合前哨淋巴结清扫术能够有效减少腋窝淋巴结周围损伤,机体应激反应较小,该术式早期对患者机体免疫功能影响较小[9]。受癌细胞侵袭,患者NK、CD19+B、CD3+、CD4+等免疫指标水平有所降低,保乳手术可抑制早期乳腺癌患者肿瘤进展,对机体免疫功能影响较小[10]。本研究中,相较于对照组,术后1 d 观察组患者各项应激指标更低,免疫指标水平更高,提示保乳手术联合前哨淋巴结活检术在早期乳腺癌患者中的应用能够有效减轻机体应激反应,保护机体免疫功能。
综上,保乳手术联合前哨淋巴结活检术在早期乳腺癌患者中的应用能够有效降低机体损伤,减轻机体应激反应,保护免疫功能,术后恢复较快,患者预后良好,值得临床推广应用。

