集成磁共振和扩散加权成像多定量参数联合DISCO的列线图预测BI-RADS 4类乳腺肿块性病变良恶性的价值
宋美娜,何花,王志军*,孙杰,宋江,高娜
1.宁夏医科大学总医院放射科,宁夏 银川 750004;2.宝鸡市中医医院医学影像科,陕西 宝鸡 721000;3.宁夏医科大学,宁夏 银川 750004;*通信作者 王志军 wangzhijun2056@163.com
乳腺癌是全球女性最常见的恶性肿瘤,也是女性癌症死亡的主要原因[1]。早期乳腺癌的治愈率超过90%,一旦复发、转移,生存期仅为18~30个月[2]。早期诊断乳腺癌对患者的治疗和预后至关重要。动态增强磁共振成像(dynamic contrast-enhanced magnetic resonance imaging,DCE-MRI)是乳腺影像报告和数据系统(breast imaging and reporting data system,BIRADS)的核心序列,以病变形态学和血流动力学特征诊断乳腺癌,而对BI-RADS 4类病变,MRI常规检查时良、恶性病灶不具有乳腺癌的典型表现,不能排除乳腺癌的可能性[3-4],仅依靠BI-RADS评估BIRADS 4类病变诊断能力有限。
基于笛卡尔采集的K空间共享三维容积快速动态成像(differential subsampling with cartesian ordering,DISCO)是一种高时间分辨率和高空间分辨率的多期动态对比增强成像技术,弥补了传统DCE-MRI时间分辨率较低的缺陷。集成磁共振(synthetic magnetic resonance imaging,SyMRI)是一种新兴的定量MRI技术[5],提供一种无模型假设并且不受硬件影响的定量结果,其定量参数可量化肿瘤组织的病理特征。目前,定量参数的准确性是临床关注的重点。乳腺病变定量参数的测量方法缺乏统一的操作标准,导致不同观察者测量结果存在差异。本研究采用3种最常用的感兴趣区(ROI)勾画方法测量定量参数,探讨最佳ROI勾画方法的SyMRI及扩散加权成像(DWI)定量参数联合DISCO增强构建的列线图对BI-RADS 4类良、恶性病变的鉴别诊断价值。
1 资料与方法
1.1 研究对象 回顾性收集2020年7月—2021年12月于宁夏医科大学总医院经手术或组织穿刺活检取得病理结果的98例女性患者。纳入标准:①所有患者均为肿块性病变,在MRI影像诊断报告中归为BI-RADS 4类;②术前影像学图像及病理资料完整;③MRI检查前未接受手术、放射、化学及激素等治疗。排除标准:①MRI检查图像显示非肿块强化病灶;②图像出现伪影影响诊断或无法勾画ROI;③同侧乳房同时存在良性和恶性病变。当同一患者一侧乳房存在多个病灶时,选择最大病灶进行研究。本研究通过宁夏医科大学总医院伦理委员会批准(2020-KYLL-2022-0544),所有受检者均签署知情同意书。
1.2 仪器及方法 采用GE SIGNATM Architect 3.0T MR仪行乳腺扫描,配套乳腺8通道专用相控阵线圈。患者俯卧,扫描中心置于双侧乳头线上,范围包括双侧乳腺及双侧腋窝区。扫描轴位T1WI:TR 613 ms,TE 7.5/37.3 ms;轴位抑脂T2WI,TR 4 211 ms,TE 85 ms;DWI:应用单次激发平面回波成像序列,b值为800 mm2/s,TR 2 976 ms,TE 72.6/166 ms,层厚5 mm,层间距0.5 mm,矩阵128×140,视野320 mm×320 mm;增强前后横轴位MAGiC序列,TR 4 378 ms,TE 19 ms,层厚5.0 mm,层间距0.5 mm,视野320 mm×320 mm,扫描时间4 min 32 s;横轴位DISCO多期增强,TR 3.8 ms,TE 1.3/21 ms,层厚1 mm,视野320 mm×320 mm,DISCO多期动态增强对比剂采用钆双胺注射液,剂量为0.1 mmol/kg,注射速度为2.5 ml/s,对比剂注射前扫描1个蒙片,蒙片扫描结束后打药,连续无间隔采集15个时像。注射完毕后用等量生理盐水冲管,扫描时相总时间8 min 40 s。
1.3 图像分析 由分别从事10年(医师1)和8年(医师2)乳腺影像诊断的2位医师采用盲法共同复阅MRI诊断为BI-RADS 4类肿块性病变的常规MRI图像及DISCO多期增强图像,MRI特征分析依据美国放射学院BI-RADS MRI 2015版[6]共同记录肿块增强图像显示的形态、边缘、内部强化特征,并在GE AW4.7工作站上利用READ Y View软件手动勾画病灶最大层面实质区域设置ROI,绘制时间-信号强度曲线(timesignal intensity curve,TIC)。意见不同时经协商取得一致。由2位医师采用盲法分别进行SyMRI和DWI定量参数测量。表观扩散系数(ADC)值通过GE AW4.7工作站READ Y View软件测量,MAGiC定量参数测量在GE主机上利用MAGiC软件包进行后处理,参照syMRI T2WI图像确定ROI,ROI同步复制到其他图谱,增强前后ROI勾画层面及大小尽量保持一致。其中医师1间隔1个月后重复上述测量。
SyMRI和DWI定量参数ROI勾画方法:采用整体勾画法(在整个病灶每个层面沿边缘勾画ROI),记作“tumor”;最大层面勾画法(在病变显示最大层面采用肿瘤轮廓法勾画第2个ROI),记作“stand”;为减小部分容积效应的影响,放置ROI略小于病灶边缘,尽量避开DISCO多期增强图像上肉眼可见的囊变、出血及坏死等;强化最明显处勾画法(对照DISCO图像肿瘤强化最明显区域在定量图谱相应位置设置第3个ROI)记作“local”。T+和PD+分别代表增强扫描后的弛豫时间和质子密度值。以“ΔT%”“ΔPD%”分别代表增强扫描前、后弛豫时间和质子密度的相对变化率,ΔT%=(T—T+)/T、ΔPD%=(PD—PD+)/PD。
1.4 建立模型
1.4.1 定量弛豫模型 选取组内、组间一致性较好(组内相关系数>0.75)的SyMRI定量参数,对BIRADS 4类肿块性病变良、恶性组间弛豫时间及质子密度值进行比较,对同一ROI勾画方法所得具有统计学意义的弛豫参数建立Logistic回归模型,选取最佳ROI勾画方法的弛豫模型纳入最终模型。
1.4.2 BI-RADS模型 对BI-RADS 4类肿块性病变良、恶性组间MRI征象进行比较,并采用多因素Logistic回归分析筛选出具有统计学意义的独立因素,建立BIRADS预测模型。
1.4.3 联合诊断模型 采用多因素Logistic回归分析,将筛选出的最佳ROI勾画方法的SyMRI及DWI定量参数与DISCO联合,同时建立联合诊断模型的列线图。
1.5 统计学方法 采用SPSS 26.0软件和R 4.1.2软件(http://www.R-project.org)进行统计学分析。符合正态分布的计量资料采用±s进行描述,两组比较采用独立样本t检验;非正态分布的计量资料以M(Q1,Q3)表示,采用Mann-Whitney U检验比较;计数资料以例数或百分比表示,组间比较采用χ2检验或Fisher精确概率法。采用多因素Logistic回归筛选独立变量并建立模型,绘制列线图。使用受试者工作特征(ROC)曲线下面积(AUC)评估参数和模型的区分度,采用Z检验比较各参数和模型的AUC。以组内相关系数评价不同医师间和同一医师内采用3种ROI法测量结果的重复性。采用拟合优度检验评价组合模型的校准度,最后通过决策曲线分析评价模型的临床适用性。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 纳入98例患者,年龄22~78岁,平均(48.8±11.2)岁。良性组33例,乳头状瘤5例,纤维腺瘤20例,腺病3例,炎症4例,多发潴留囊肿伴慢性炎症1例;恶性组65例,导管原位癌11例,浸润性癌49例,乳头状癌3例,黏液癌1例,浸润性小叶癌1例。
2.2 弛豫定量模型 良、恶性组间3种ROI方法T2、T2+、ΔT1%local差异均有统计学意义(P<0.05,表1),多因素Logistic回归分析显示,T2tumor、T2stand、T2local、ΔT1%tumor、ΔT1%stand、ΔT1%local是病变恶性的独立影响因素(OR=0.867、0.761、0.926、1.070、1.078、1.073,P均<0.05)。将同一ROI勾画方法的弛豫参数联合组成诊断模型,最大层面勾画法弛豫模型(T2stand、ΔT1%stand)鉴别诊断效能最佳(AUC=0.887),其与强化最明显处勾画法弛豫模型的AUC差异有统计学意义(Z=1.966,P=0.026);但与整体勾画法弛豫模型的AUC差异无统计学意义(Z=1.321,P=0.186),见图1、2及表1。
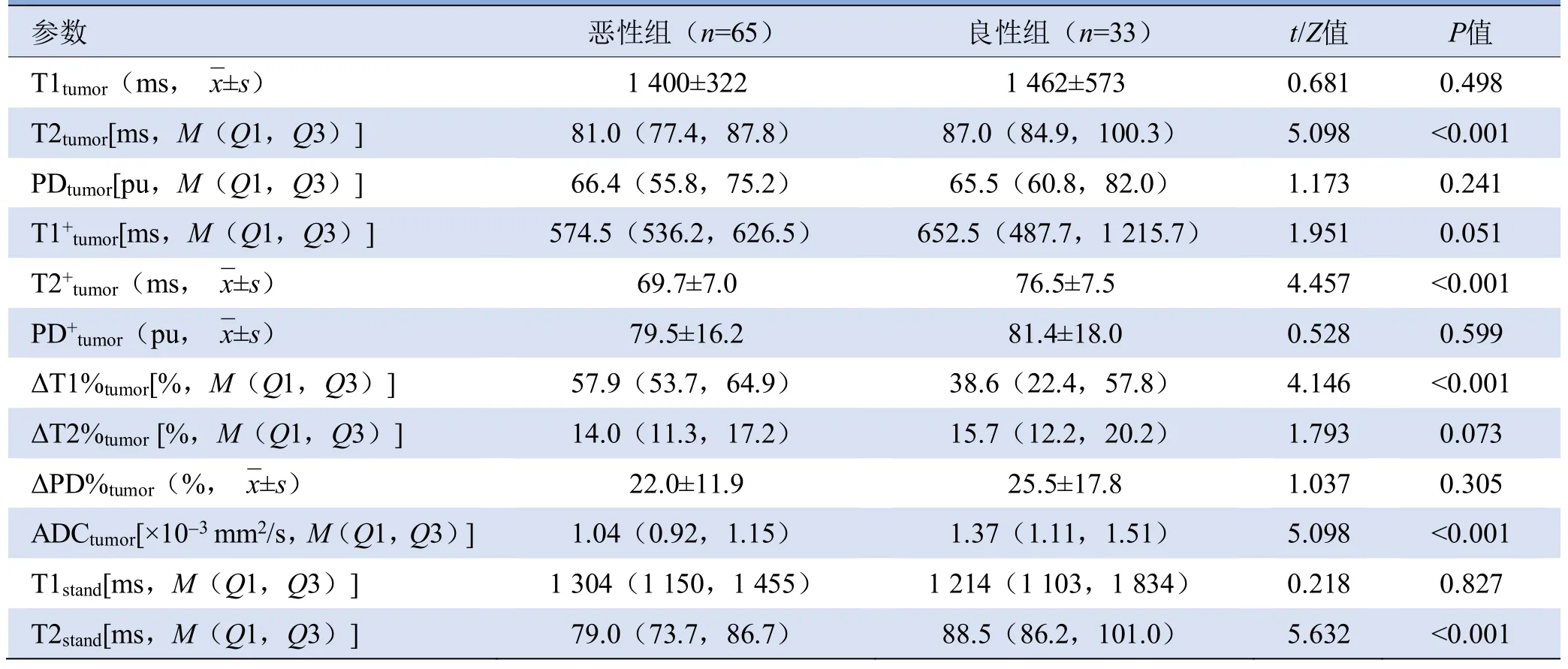
表1 BI-RADS 4类良、恶性肿块性病变不同ROI勾画方法定量参数比较
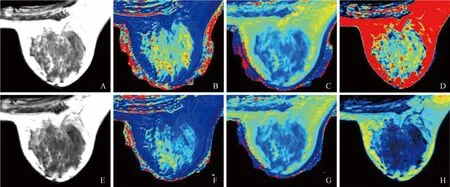
图2 女,38岁,右侧乳腺纤维腺瘤。A~H分别为SyMRI T2WI、T1 mapping、T2 mapping、PD mapping、增强后SyMRI T2WI、增强后T1 mapping、增强后T2 mapping、增强后PD mapping
2.3 BI-RADS模型 良、恶性组间肿块的形态、边缘、内部强化、TIC差异均有统计学意义(P<0.05,表2),边缘、TIC是病变恶性的独立影响因素(OR=3.241、4.594,P均<0.05)。BI-RADS模型由边缘、TIC曲线2个MRI特征构建而成。
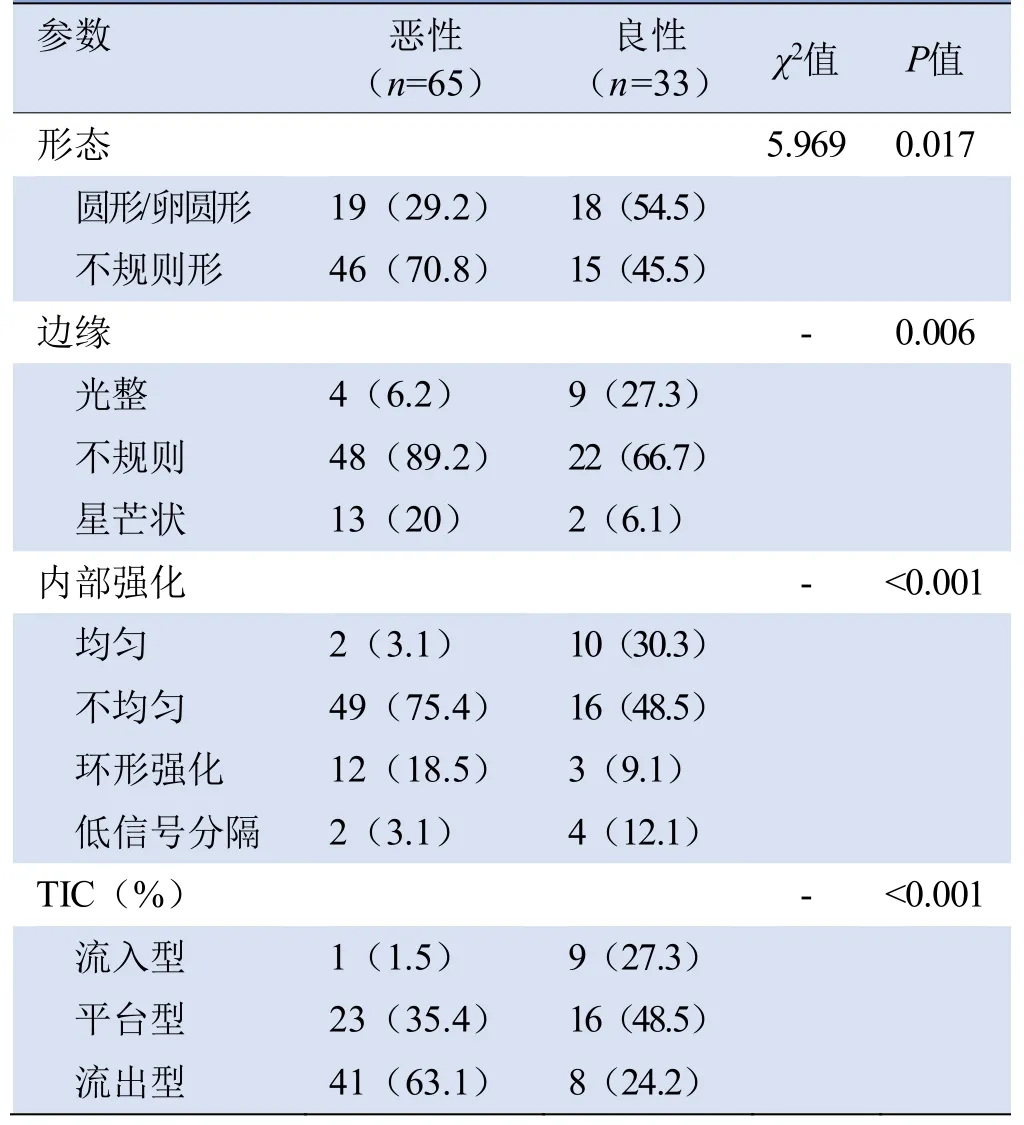
表2 BI-RADS 4类乳腺良、恶性肿块性病变常规MRI特征比较[例(%)]
2.4 联合诊断模型 良、恶性组间肿块的ADCtumor、ADCstand、ADClocal差异有统计学意义(P<0.05),其AUC值分别为0.816、0.811、0.861,并且ADClocal值诊断效能最佳。ADClocal与ADCtumor、ADCstand的AUC的差异有统计学意义(Z=1.980、1.966,P=0.048、0.049)。因此,ADClocal纳入最终联合诊断模型。
ROC曲线分析显示,联合诊断模型鉴别诊断效能最佳(AUC=0.953),且与弛豫定量模型、BI-RADS模型的AUC比较,差异均有统计学意义(Z=2.794、3.658,P均<0.01)。弛豫定量模型与BI-RADS模型的诊断效能差异无统计学意义(Z=1.680,P=0.093),见表3。联合诊断模型得到的净获益高于其他单一参数模型,当阈值概率为10%~100%,联合模型的净获益优于单个模型。联合诊断模型校准曲线显示模型预测概率与实际概率的一致性较好(图3)。
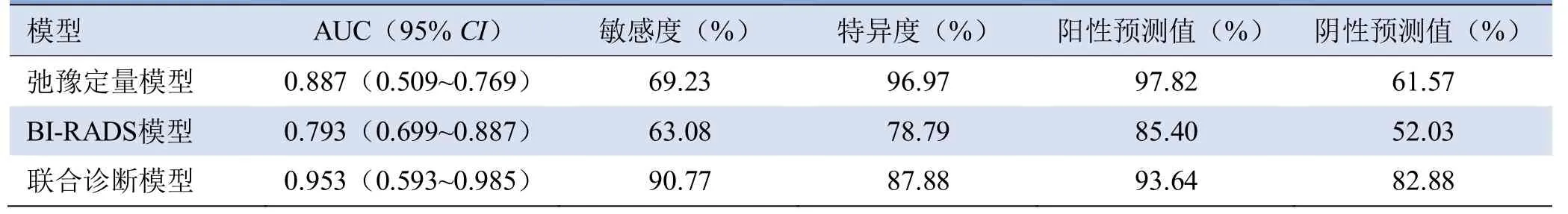
表3 Logistic回归分析各模型诊断BI-RADS 4类乳腺良、恶性肿块性病变的效能
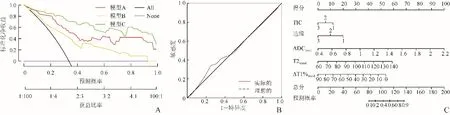
图3 3个模型的决策曲线、校准曲线及列线图。A:预测模型的临床决策曲线。绿线、红线和黄线代表模型,黑色线(ALL)代表假设所有患者均为乳腺癌,紫色横线(None)代表假设无乳腺癌患者,模型A代表定量弛豫模型,模型B代表BI-RADS模型,模型C代表联合诊断模型。B:多参数组合模型的校准曲线。纵轴(Y轴)为净获益率,横轴(X轴)为概率阈值。黑色虚线代表理想的校准线,红线代表列线图的预测能力。预测曲线与对角虚线的拟合程度代表模型预测概率与实际概率的一致性,红线越接近虚线,模型的预测能力越好。C:鉴别诊断乳腺MRI BI-RADS 4类病灶良恶性的列线图,列线图由边缘、TIC类型、ADClocal、T2stand、ΔT1%stand构成,可以预测BI-RADS 4类肿块性病变恶性的风险
3 讨论
术前准确诊断BI-RADS 4类病变可降低患者不必要的活检率,对患者治疗方案的选择和预后至关重要。本研究发现SyMRI及DWI多定量参数联合DISCO影像学特征鉴别诊断BI-RADS 4类乳腺良、恶性肿块性病变的诊断效能最佳,构建的可视化列线图可更直观地预测BI-RADS 4类肿块性病变恶性的风险。
3.1 增强扫描前后SyMRI定量参数鉴别BI-RADS 4类乳腺良、恶性病变 本研究不仅测量了注射对比剂前后病灶的弛豫时间,还计算了弛豫时间的相对变化率(ΔT%)。多因素Logistic回归分析显示T2tumor、T2stand、T2local、ΔT1%tumor、ΔT1%stand、ΔT1%local是BI-RADS 4类乳腺肿块性恶性病变的独立影响因素。Liu等[7]在T2 mapping使用病灶强化最明显处勾画法测得的T2值为82.69 ms,该研究T2 mapping需要单独扫描并且扫描参数无法完全统一,与本研究测得的T2local值(79.48 ms)存在一定差异,Jung等[8]在3.0T MRI上使用syMRI序列进行成像,使用整体勾画法测量参数得到的T2tumor(84.75 ms)高于本研究T2tumor(81.00 ms),可能的原因为本研究纳入对象为BI-RADS 4类病变,此类病变的乳腺癌具有更复杂的异质性。尽管扫描设备和纳入病例种类不同,但以上研究均证实恶性病变的T2值显著低于良性病变。这是由于自由水含量越多,T2弛豫时间越长[9]。恶性乳腺病变癌细胞增殖速度快,细胞坏死物质及淋巴细胞/浆细胞在细胞间隙浸润,导致细胞外间隙和自由水含量减少,故恶性乳腺病变T2弛豫时间较良性病变短。同时,在良性病变中,如纤维腺瘤的黏液样变性和腺病的慢性炎症引起的间质水肿等情况延长了T2弛豫时间。本研究显示恶性病变的ΔT1%tumor、ΔT1%stand、ΔT1%local均大于良性病变,均有显著差异。考虑弛豫时间的差异与对比剂的特性和良恶性病变间微循环结构不同有关。恶性肿瘤因为肿瘤新生血管丰富、血管内皮不完整、渗透性强[10-11],导致大量的对比剂快速进入肿瘤微血管后又快速流入肿瘤内部,使乳腺癌表现为更高的信号强度和强化变化率。ΔT1%不但可以量化病灶的强化程度,还能间接反映肿瘤内部血供情况。为了获得准确的TIC,本研究在DISCO增强结束后才进行SyMRI序列扫描,而此时良性病变的对比剂尚聚集于病变中,处于强化高峰,恶性病变内部的对比剂已部分流出,但因为恶性病变的微血管密度远远高于良性病变,即使在增强的延迟期恶性病变的强化程度也高于良性病变。Gao等[12]发现,恶性乳腺病变的T2、PD值均显著低于良性病变,车树楠等[13]研究结果显示乳腺良性病变T1值高于恶性病变,本研究中T1、PD值在良、恶性病变间无显著差异,原因可能为本研究仅针对BI-RADS 4类肿块性病变进行分析,有待扩大样本量进一步研究。
本研究将同一ROI勾画方法的弛豫参数建立诊断模型,ROC曲线结果显示最大层面勾画法弛豫模型(T2stand、ΔT1%stand)鉴别诊断BI-RADS 4类乳腺良恶性肿块性病变的诊断效能最佳。Meng等[14]采用小ROI、病灶最大层面ROI、病灶最大层面及上下两个连续层面ROI、全体积ROI 4种不同ROI画法发现从病灶最大层面ROI获得的T2值在区分鼻咽癌和鼻咽良性增生具有最高的诊断准确性,与本研究结果相似。
3.2 DISCO多期增强的MRI特征鉴别BI-RADS 4类乳腺良、恶性病变 传统DCE-MRI时间分辨率和空间分辨率不可兼得,DISCO能最大限度地降低时间与空间分辨率的相互制约,得到更精准的TIC以及更准确的病灶强化特点[15]。本研究结果显示,BI-RADS 4类肿块性病变良、恶性组间病灶形态、边缘、内部强化及TIC均有显著差异,与张力莹等[16]的研究结果一致,恶性组病变形态多为不规则,边界不清,增强后强化多不均匀或环形强化,TIC多为Ⅱ型或Ⅲ型,与恶性肿瘤细胞增殖速度快并呈浸润性生长有关,但BI-RADS 4类乳腺良、恶性病变的形态学及TIC有很大重叠。对有统计学意义的MRI特征进行多因素Logistic回归分析,结果显示病灶边缘、TIC是BIRADS 4类乳腺肿块性病变恶性的独立影响因素,并建立Logistic诊断模型BI-RADS,其鉴别BI-RADS 4类肿块性病变良、恶性的AUC为0.749,提示DISCO增强对乳腺病变良恶性具有一定的诊断效能。
3.3 联合诊断模型鉴别BI-RADS 4类乳腺良、恶性病变 DWI可无创性检测活体组织内水分子扩散运动,本研究中BI-RADS 4类乳腺恶性肿块性病变ADCtumor、ADCstand、ADClocal明显低于良性病变,与文献[17]报道一致,游离水分子弥散受限程度可用于区分乳腺肿块的良恶性。ROC曲线分析显示ADClocal值鉴别诊断效能最佳。ADClocal代表肿瘤细胞最密集、自由水分子弥散最受限的区域,有研究发现低值区的ADC值与肿瘤组织密集区有较好的相关性[18],与本研究结果相符。目前,不同文献报道的ADC值诊断敏感度和特异度存在较大差异[19],并且乳腺癌的发生受多种因素影响,因此不能仅凭ADC值进行鉴别诊断,基于常规扫描序列的形态学特征和多种定量参数可以提供病灶更综合的信息和更准确的诊断。本研究结果显示,SyMRI、DWI多定量参数联合DISCO能进一步提高BI-RADS 4类乳腺良、恶性肿块性病变的鉴别诊断效能,高于单独应用BI-RADS和弛豫定量模型的诊断效能。Sun等[20]的研究也得到了相似的结果,SyMRI联合DWI和DCEMRI的多参数MRI模型是评估乳腺BI-RADS 4类病变中恶性肿瘤的有力工具,并且本研究增加了ROI勾画方法对定量参数影响的研究。当预测概率为10%~100%时,联合诊断模型得到的净获益高于其他单一参数模型,绘制列线图能更直观、全面地反映每个独立影响因素对于乳腺癌的贡献。使用校准曲线分析验证多参数模型的校准度,真实的曲线和预测的曲线贴合度越好,代表该组合模型对乳腺癌进行预测的能力很好。本研究联合诊断模型校准曲线显示模型预测概率与实际概率的一致性较好,提示其为诊断乳腺癌简单、安全的辅助方法。
3.4 本研究的局限性 ①由于非肿块样强化病变部位可能混杂有正常的腺体组织,ROI勾画较困难且病例数较少,因此未纳入研究进行分析。②排除了SyMRI不能准确定位的小病灶,可能造成选择偏倚。③为单中心研究,需要多中心研究进一步验证。
综上所述,SyMRI联合DWI及DISCO多参数诊断模型能够提高BI-RADS 4类乳腺肿块性良、恶性病变的诊断效能,并且基于该模型建立的列线图可以作为辅助诊断工具。

