导丝成袢技术回收钩贴壁锥形腔静脉滤器技术细节分析△
田 轩,刘建龙,贾 伟,蒋 鹏,程志远,张蕴鑫,李金勇,刘 笑,周 密,曲诚家,田晨阳
首都医科大学附属北京积水潭医院血管外科,北京 100035
下肢深静脉血栓(deep vein thrombosis,DVT)是血管外科常见的疾病,血栓脱落发生肺动脉栓塞可能会危及生命[1-3],指南推荐围手术期放置可回收腔静脉滤器(vena cava filter,VCF)预防致命性肺栓塞发生,待肺栓塞风险降低后予以回收[4-5],其中锥形滤器点状接触静脉壁具有较长的回收时间窗和从容治疗血栓时间,目前受到临床上的青睐[6-8],但其降低了滤器稳定性,增加了滤器倾斜风险,尤其是以倾斜贴壁后无法成功抓捕回收钩导致滤器回收困难而永久置入。为提高锥形滤器回收率,目前临床上使用导丝成袢技术尝试滤器取出[9-12],效果良好。本研究旨在探讨导丝成袢(Loop)技术回收钩贴壁锥形滤器的细节特点、技术要点及腔内取出的可行性,现报道如下。
1 资料与方法
1.1 一般资料
收集2018年10月至2020年9月首都医科大学附属北京积水潭医院收治的使用导丝成袢技术回收钩贴壁锥形滤器患者的临床资料。纳入标准:(1)常规方法滤器回收失败,造影显示滤器回收钩位于血管壁内或可能穿出血管壁外;(2)腹部计算机断层扫描(computer tomography,CT)检查发现滤器回收钩位于血管壁内或可能穿出血管壁外;(3)下腔静脉影像学检查排除滤器下血栓形成。排除标准:(1)因血栓包裹导致滤器回收钩无法抓捕;(2)因滤器拦截血栓或滤器下血栓阻塞导致滤器无法抓捕或回收。根据纳入与排除标准,最终共纳入45例患者,其中,男性28例,女性17例;本院放置滤器5例,外院放置滤器40例;Celect滤器30例,Tulip滤器3例,Denali滤器8例,Option滤器4例;中位年龄44(30,57)岁。按照滤器回收情况将其分为腔内组(n=34,使用Loop技术成功取出滤器)与开放组(n=11,使用Loop技术取出滤器失败)。腔内组患者按照滤器取出方法的不同进一步分为Loop 1.0组(n=15,采用Loop 1.0技术)与Loop 2.0组(n=19,采用Loop 1.0技术取出滤器失败后改用Loop 2.0成功取出滤器)。开放组中,8例使用腹腔镜下滤器取出,1例开腹行滤器取出,2例拒绝进一步手术治疗。两组患者性别、年龄、体重指数(body mass index,BMI)、滤器名称比较,差异均无统计学意义(P﹥0.05)(表1),具有可比性。

表1 两组患者的临床特征
1.2 方法
1.2.1 术前检查
记录一般资料、滤器放置路径、留置时间、外院曾尝试取出次数等,术前均行腹部增强CT 检查,明确锥形滤器已发生倾斜、回收钩紧贴或穿出下腔静脉壁,测量滤器回收钩尖端至下腔静脉壁距离、滤器脚支尖端至下腔静脉壁距离并记录最大值、下腔静脉最大直径和面积等。评估图像上传至Carestream(美国锐柯公司)影像工作站,由不参与该患者管理及手术过程的另外2名血管外科医师进行独立评估和测量。以下VCF脚支接触部分为下腔静脉直径,在轴位图像上分别测量该平面下腔静脉最长径和垂直径,下腔静脉直径=(最长径+垂直径)/2,为减小测量产生的误差,每个测量过程重复3次,取其平均值。若下腔静脉直径的计算结果在2名医师之间相差﹥1.5 mm,则进一步邀请第3名血管外科或影像科医师进行测量,选取最接近的两个值计算平均值。
1.2.2 手术方法
器械为VCF回收套件、4 F 猪尾导管、260 cm泥鳅导丝等。采用Seldinger法穿刺右侧股总静脉(右侧股总静脉或右髂静脉血栓者可穿刺左侧股总静脉)并置入血管鞘组,行下腔静脉造影观察滤器形态、位置和滤器下血栓情况,侧位成像找到滤器纵轴与静脉壁最大成角位置并记录滤器最大倾斜角度,利于选择Loop位置。首先使用Loop 1.0技术尝试滤器取出,如未能成功则使用Loop 2.0技术尝试滤器取出,如两种技术均无法成功取出滤器则介入手术取出滤器失败,结束手术并建议行腹腔镜滤器取出或开腹手术滤器取出,手术结束后记录X 线曝光时间。
Loop 1.0组经右侧颈静脉路径置入VCF回收套件至滤器上方2~3 cm,取出粉色内层鞘芯和黑色中层回收鞘,只留下蓝色外层回收鞘。去除部分4 F 猪尾导管头端,使导管呈字母“J”的形态。260 cm泥鳅导丝进入猪尾导管后与圈套器一同进入回收套件蓝色外层回收鞘至滤器上方,将导丝穿过滤器至其下方,顺着导丝推进改变形态的猪尾至滤器下方,回撤导丝进入猪尾导管,使导管呈“J”的形态后向近心端缓慢回撤导管,直至导管与滤器发生接触,进入并释放圈套器于滤器上方,推进导丝使其进入圈套器内,回收圈套器抓捕导丝,抓牢导丝后继续回撤圈套器,并请助手从猪尾导管内继续推进导丝,两位操作者配合直至导丝头端从蓝色外层回收鞘尾端拉出,固定导丝头端并回撤猪尾导管移除蓝色外层回收鞘外,此时泥鳅导丝已形成Loop环,导丝成袢技术完成。同时向近心端牵拉导丝的两端,可纠正滤器的倾斜角度,使滤器直接进入回收鞘或再使用圈套器圈套滤器回收钩,使滤器成功取出。
Loop 2.0组采用改良Loop技术,成Loop环方法同上,但使猪尾导管头端进入滤器颈部(脚支和副滤丝/平衡臂汇合点)与下腔静脉壁的间隙穿过并形成Loop 环[9-11],同时向近心端牵拉导丝的两端并向远心端推进回收鞘,切割附着回收钩上的组织。可能出现2种结果:(1)切割组织的同时,成袢导丝直接进入滤器回收钩内,此时继续向远心端推进蓝色外层回收鞘并回收滤器;(2)成袢导丝完全切断回收钩上组织,此时滤器回收钩已返回下腔静脉内,可使用圈套器抓捕回收钩或再使用Loop技术取出滤器。
1.2.3 药物治疗方法
术前、术后均给予低分子肝素,100 IU/kg,每12小时1次,进行标准化抗凝治疗,出院后口服利伐沙班15 mg,每日2次[13],连续口服3周后改为20 mg,每日1次,3个月后行下腔静脉计算机断层扫描血管成像(computer tomography angiography,CTA)或下腔静脉彩色多普勒超声观察是否通畅。
1.3 观察指标
术前观察滤器的植入路径、留置时间、尝试取出次数、是否存在形态改变,术中记录X线曝光时间、手术方式等。记录患者的影像学指标,如滤器最大倾斜角度、回收钩顶端至血管边缘距离、腔静脉直径、滤器脚支穿透血管壁距离等。
1.4 统计学方法
应用SPSS 19.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以n(%)表示,组间比较采用χ2检验或Fisher确切概率法。P﹤0.05为差异有统计学意义。
2 结果
2.1 滤器回收过程中相关指标的比较
腔内组患者右髂静脉路径植入比例、滤器形态改变比例均低于开放组患者,取出次数少于开放组患者,X线曝光时间短于开放组患者,差异均有统计学意义(P﹤0.05)。(表2)

表2 两组患者滤器回收过程中相关指标的比较
2.2 影像学检查相关指标的比较
两组患者腔静脉平均直径、最大横径、最大纵径、滤器脚支穿透血管壁距离比较,差异均无统计学意义(P﹥0.05)。腔内组患者滤器最大倾斜角度、回收钩顶端至血管边缘距离均小于开放组患者,差异均有统计学意义(P﹤0.05)。(表3)
表3 两组患者影像学检查相关指标的比较
2.3 不同腔内滤器回收方法相关指标的比较
Loop 1.0组患者X线曝光时间13.00(10.00,17.00)min,短于Loop 2.0组患者的23.00(20.00,27.00)min,差异有统计学意义(P﹤0.05);两组患者的其他指标比较,差异均无统计学意义(P﹥0.05)。(表4)
表4 不同腔内滤器回收方法相关指标的比较
2.4 术后随访情况的比较
术后随访3个月,两组患者下肢静脉和下腔静脉均未出现新发血栓形成及症状性肺栓塞,差异均无统计学意义(P﹥0.05)。
2.5 典型例图
测量滤器回收钩顶端至静脉壁距离为2.45 mm,回收钩可能位于静脉壁内(图1A);测量滤器回收钩顶端至静脉壁距离为6.58 mm,回收钩可能已穿出静脉壁(图1B);下腔静脉直径为18.81 mm×15.19 mm(图1C);滤器的1个脚支已位于腹主动脉内(图1D)。使用Loop 1.0导丝于滤器中间折返后近心端使用抓捕器成功抓捕导丝(图2A),牵拉导丝使滤器转正,使回收导管与滤器纵轴同轴(图2B);使用Loop 2.0导丝于滤器颈部与静脉壁间隙折返后近心端使用抓捕器成功抓捕导丝(图2C),牵拉导丝同时推进回收鞘,切割回收钩组织(图2D)。滤器取出时最大倾斜角成像见图3。
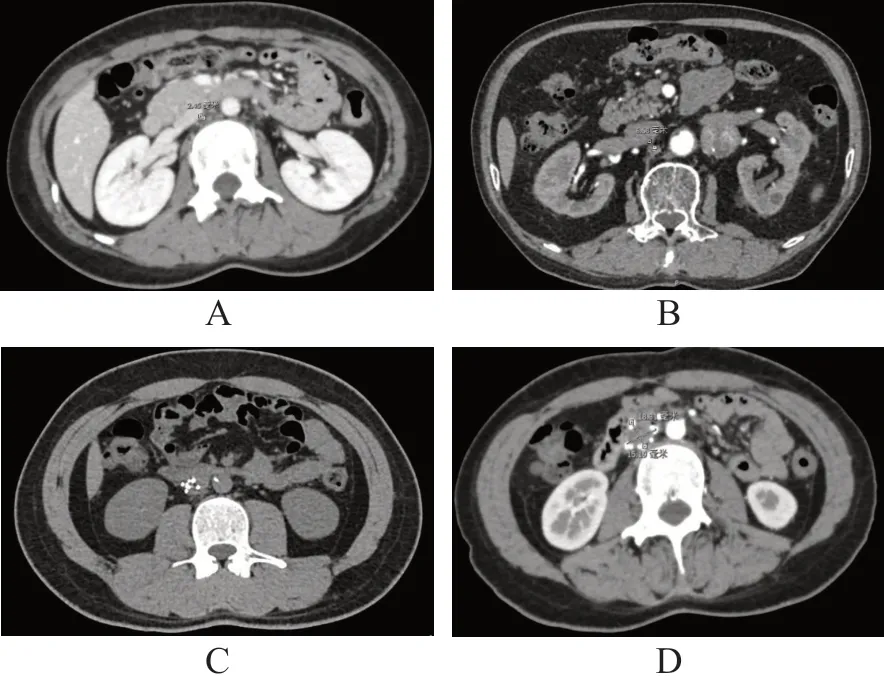
图1 腹部CT图
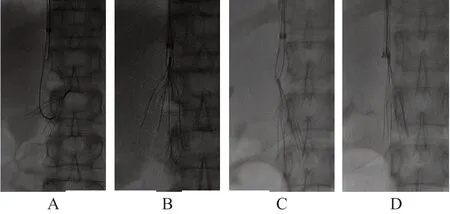
图2 Loop技术图
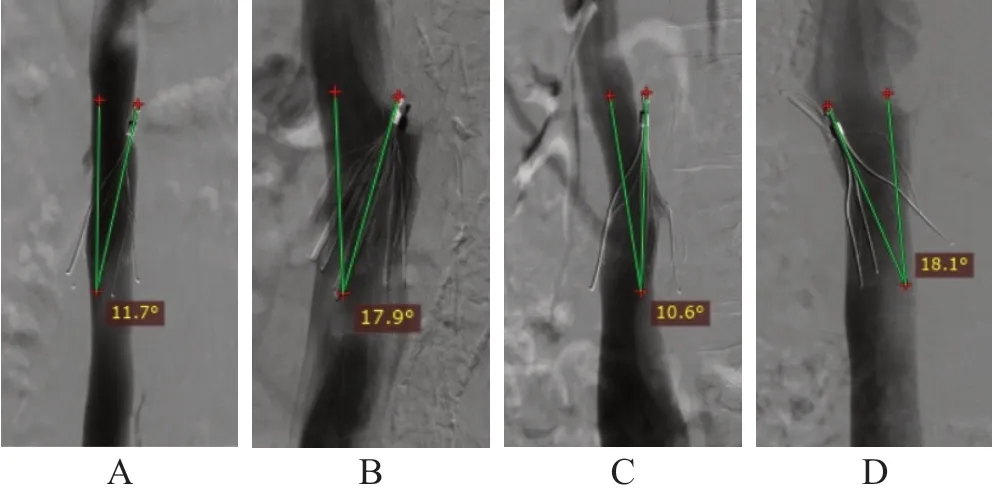
图3 滤器取出时最大倾斜角成像
3 讨论
滤器永久植入体内可能会导致较多并发症[14-15],包括滤器断裂、移位,下腔静脉阻塞,肢体肿胀,深静脉血栓综合征等,需长期口服抗凝药物,给患者及其家属的工作和生活带来了严重的影响。国内外指南[16-17]建议,当肺栓塞风险降低时建议取出滤器。
影响锥形滤器取出的原因很多,包括滤器内血栓、滤器倾斜回收钩抓捕困难和滤器内膜化回收困难,而滤器严重倾斜贴壁无法抓捕回收钩是失败的重要原因之一。由于左侧髂静脉与下腔静脉倾斜角度大于右侧髂静脉,锥形滤器经左侧髂静脉路径放置时更易发生倾斜,增加了回收钩贴壁风险。本研究结果显示,腔内组患者右髂静脉路径植入比例、滤器形态改变比例均低于开放组患者,取出次数少于开放组患者,X 线曝光时间短于开放组患者,差异均有统计学意义,说明经左侧髂静脉路径放置滤器后更可能发生滤器严重倾斜贴壁,尝试滤器取出次数越多,滤器形态改变可能性越大,更不易通过腔内回收,更可能运用开放手术进行滤器回收。本研究结果显示,腔内组患者滤器最大倾斜角度、回收钩顶端至血管边缘距离均小于开放组患者,差异均有统计学意义,说明滤器倾斜角度越大、回收钩顶端至血管边缘距离越远,滤器越不易通过腔内回收。
锥形滤器发生严重倾斜回收钩贴壁的主要原因除滤器本身的稳定性稍差外,还有以下原因:(1)滤器拦截血栓后受到血流冲击,导致滤器倾斜回收钩贴壁;(2)滤器释放时向近心端移位,导致回收钩直接嵌入血管壁内或静脉属支;(3)下腔静脉倾斜导致回收钩贴壁;(4)陈旧性血栓机化包裹回收钩。
两种Loop技术有各自的特点[10]。Loop 1.0技术主要作用力是牵拉,通过成袢导丝的牵拉使滤器减小倾斜角度或完全与回收鞘管同轴后(后称同轴)取出滤器,但当回收钩内膜增生或血栓包裹,滤器无法同轴而回收失败时可使用Loop 2.0技术,其主要作用力是切割,通过成袢导丝和回收鞘管的反向作用力切割回收钩内膜或机化血栓,使回收钩重新进入静脉腔内,再使用圈套器或Loop 1.0技术成功回收滤器。本研究结果显示,Loop 1.0组患者X线曝光时间短于Loop 2.0组患者,差异有统计学意义,其他指标比较,差异均无统计学意义,说明使用Loop2.0技术回收滤器需更长的手术时间。
Loop技术并不能解决所有贴壁锥形滤器的回收,可能会存在两种情况:(1)回收钩嵌入但未穿透静脉壁时可积极应用Loop技术,使回收钩重新回到静脉腔内,运用介入方式回收滤器。本研究中虽然滤器回收钩顶端已显示部分在下腔静脉壁边缘外,但实际尚未穿透静脉壁,回收钩顶端距血管边缘越小,通过Loop技术腔内回收滤器可能性越大,相反,距离越大则非腔内方法回收滤器可能性明显增大。(2)回收钩已完全穿透静脉壁,此时回收钩已位于静脉壁外,通过介入方式使回收钩重新回到静脉腔内的机会极小,一旦暴力操作会导致静脉壁损伤严重,建议采用非腔内方法(腹腔镜或开腹)进行滤器回收。
Loop 操作过程中需注意以下情况:(1)4 F 猪尾头端因有多个小孔隙,本身韧性稍差,操作过程中有出现缠绕滤器或头端旋转可能,建议泥鳅导丝留置在猪尾头端但不出导管以增加支撑力;(2)Loop成功后向近心端牵拉猪尾导管或泥鳅导丝时需牵拉到滤器主体脚支,避免只牵拉到副滤丝或平衡臂,导致其形态改变甚至断裂,增加滤器倾斜角度和腔内回收难度,更增加回收钩穿透静脉壁风险;(3)Loop 成功后回收滤器时,滤器需同轴进入回收鞘管,当无法进入回收鞘时避免暴力牵拉滤器,直接导致回收钩穿透静脉壁和/或滤器形态改变,失去腔内回收机会。本研究发现,腔内回收手术次数越多,出现滤器形态改变风险越大,腔内回收率也显著下降。
本研究存在一定的不足之处,样本量较小,未进行多因素分析,无法得到滤器倾斜角度、头端穿出距离与滤器取出的相关性,将来会继续增加样本量进行深入分析。
综上所述,导丝成袢技术可明显提高发生滤器倾斜回收钩贴壁的锥形滤器腔内回收率,未出现严重并发症,而未能成功回收者可选择开放手术方式。

