基于“互联网+”的BOPPPS 联合CBL教学法在麻醉科住院医师规范化培训中的应用
万玉骁,唐之音,王 聪,王 维,谭 媛,赵 平
(中国医科大学附属盛京医院,辽宁 沈阳 110004)
麻醉学作为一门临床医学专业课程,不仅理论体系庞杂,还特别强调临床应变和实践操作,教学难度较大[1]。BOPPPS 模式源于加拿大教师技能培训体系,是一种以学员为中心、以交际法和建构主义为理论基础的教学模式[2]。CBL(case-based learning,基于案例的学习)教学法的内核是讲授者作为指引者,将教学对象视为主体,把案例引入教学,继而提出相关问题[3]。当前线上线下混合式教学成为主流,“互联网+”教学受到前所未有的重视。本研究结合麻醉科住院医师规范化培训(住培)特点,基于“互联网+”平台,将BOPPPS 模式和CBL 教学法内嵌整合,以期提高麻醉科住培效果,培养学员创新思维和创新能力,现报告如下。
1 对象与方法
1.1 对象
选择我院麻醉专业住培第二年学员31 名作为研究对象,采用随机数字表法分为观察组(n=16)和对照组(n=15)。两组人口统计学资料和入组前成绩等方面比较差异均无统计学意义(P>0.05,见表1),具有可比性。

表1 两组基本资料比较Table 1 Comparison of basic information between two groups
1.2 方法
两组由同一名教师授课,均使用郭曲练等主编、人民卫生出版社出版的《临床麻醉学》(4 版)作为教材。
1.2.1 观察组教学方法 基于“互联网+”平台,采用BOPPPS 联合CBL 教学法,具体如下。
(1)课前:将BOPPPS 模式嵌入“互联网+”平台。①导言(bridge-in,B):授课教师依据住培目标和教学内容,以临床典型病例为载体制作教学视频,课前将教学视频上传到网络平台(雨课堂),并建立班级微信群。学生每3~4 人为一个预习小组,课前查阅文献材料,遇到问题可在微信群向教师咨询,教师根据提问情况进一步调整教学内容。在课前制作的教学视频中,教师引入病例并详细讲述,引发学员共鸣,激发学习兴趣。
②学习目标(objective,O):通过教学视频向学员阐明本次课程的学习目标,强调要理解与掌握的重点、难点。同样授课结束后,还要归纳本课程的核心内容、价值、在实践中如何运用等。
③前测(pre-assessment,P):结合课前学员所提问题,参照已有知识体系与本次授课内容组织测验,了解学员知识水平和常见错误,并据此调整课堂CBL 教学侧重点。
(2)课上:将CBL 教学法嵌入BOPPPS 步骤。①参与式学习(partcipartory,P):以课前小组为单位,采用CBL 教学法以病例讨论形式进行参与式学习。学员先从病例的主要症状、拟定的麻醉方式、麻醉适应证和可能出现的并发症及其预防处理措施等方面进行叙述,而后利用模拟人进行技能操作。教师根据病例提出关键问题让学员解答,通过组内讨论查缺补漏。组内讨论结束后,教师指出各组所归纳内容的优点与缺陷,以思维导图等形式直观展示各知识点间的内在联系,将零散孤立的知识点整合为环环相扣的知识体系。最后,教师示范标准的临床实操步骤。
②后测(post-assessment,P):根据本次课所学理论解决前测中暴露的问题,再以课上组内讨论中存在的问题为核心组织后测。后测采用多元化评价方式,包括理论考核、技能操作等,检验学员学习效果。
(3)课后:依托“互联网+”平台进行总结(summary,S)。教师根据学员后测显示的薄弱环节,通过平台发放课后巩固资料。学员仍以微信群组形式进行讨论,针对后测结果交流学习心得,并撰写小组学习报告进行反思。教师则针对学员的后测结果、小组反思报告调整后续教学,如此循环往复。
1.2.2 对照组教学方法 对照组采用传统LBL(lecture-based learning)教学模式,即课前教师要求学员预习,课中采用多媒体课件讲授知识点并进行操作演示,讲授完毕依据课程内容进行当堂测试(与观察组后测内容相同),课后布置相关练习题供学员复习。
1.3 观察指标
通过当堂测试、教学满意度和教学模式评价对两组教学效果进行比较[4]。当堂测试满分100 分,由理论基础(30 分)、病例分析(30 分)和技能操作(40 分)3 部分组成。同时,向学员发放教学满意度评价量表和教学模式调查问卷。其中,教学满意度评价分为非常满意、基本满意、尚能接受和不满意,教学满意度=(非常满意+基本满意)人数/总人数;教学模式调查问卷下设10 个问题,与满意度评价方式类似。
1.4 统计学方法
采用SPSS 23.0 软件进行数据统计分析,其中计量资料以均数±标准差(±s)表示,以t检验进行组间比较;满意度评价与问卷调查结果以%表示,组间比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组当堂测试成绩比较
观察组当堂测试成绩优于对照组,差异有统计学意义(P<0.05,见表2)。
表2 两组当堂测试成绩比较(±s)Table 2 Comparison of on-site test results between two groups(±s)
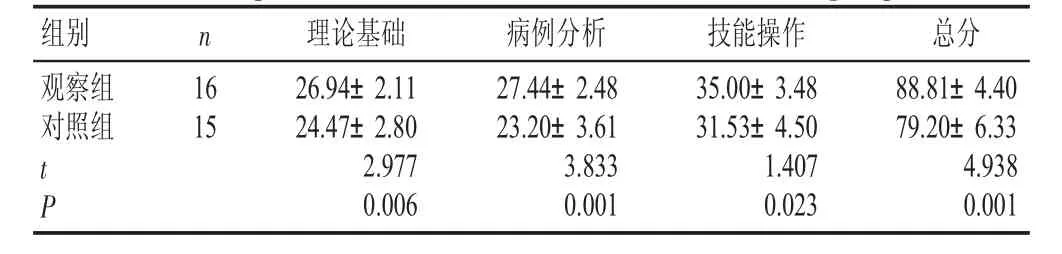
表2 两组当堂测试成绩比较(±s)Table 2 Comparison of on-site test results between two groups(±s)
病例分析观察组对照组组别技能操作35.00±3.48 31.53±4.50 1.407 0.023 16 15 t P n理论基础26.94±2.11 24.47±2.80 2.977 0.006 27.44±2.48 23.20±3.61 3.833 0.001总分88.81±4.40 79.20±6.33 4.938 0.001
2.2 两组教学满意度比较
观察组教学满意度高于对照组,差异有统计学意义(P<0.05,见表3)。

表3 两组教学满意度比较Table 3 Comparison of teaching satisfaction between two groups
2.3 两组教学模式评价比较
观察组对教学模式的评价高于对照组,差异有统计学意义(P<0.05,见表4)。
3 讨论
3.1 构建基于“互联网+”的多元化住培教学体系符合现代化教学的趋势
近年来随着互联网技术的发展,“互联网+”已在教学领域得到广泛应用,慕课、SPOC(small private online course,小规模限制性在线课程)等新的教学资源出现[5]。以往教师通过照本宣科的方式将知识传授给学员,辅以课后作业。这种方式一方面不利于调动学员的学习主动性,导致学员自主学习效率低;另一方面极易使学员产生应试思维,不利于临床思维能力和实践能力提升,因而无法满足高素质麻醉专业人才培养要求。基于“互联网+”构建新的教学模式,相较以往摆脱了时空上的桎梏,而丰富的网络资源又能提高学员查阅文献、团队协作以及分析解决问题能力。另外,微信等即时通信软件的应用,使师生、生生之间的教学同步性达到了前所未有的高度,既充分发挥了教师的教学主导作用,又发挥了学员的主观能动性。
3.2 激发学习积极性,是BOPPPS 模式提高学生学习成绩和教学满意度的核心
BOPPPS 模式将教学过程划分为导言、学习目标、前测、参与式学习、后测和总结6 部分,相较传统讲授方法,其在发挥学生主观能动性和提高学习效率方面具有明显优势,被全球多所名校应用并取得了良好教学效果[6]。目前,该模式已在我国得到推广,具体应用到住培中,能加强师生的交流互动,帮助学员构建临床思维体系,使其切身感受到自我诊疗水平的提升,从而激发自主学习的积极性,最终形成教学的正向反馈。本研究将BOPPPS 模式应用于观察组住培中,学员理论和技能操作水平均显著高于对照组,对临床案例的分析处理能力更强。当堂测试结果与学员对教学效果的满意度、教学模式的评价一致,特别是在师生交流互动、临床思维的培养、实践技能的培养方面,两组差距尤为显著,从多方面说明BOPPPS 模式应用于住培的优越之处。
3.3 选取恰当的教学病例,搭建适合的案例体系,是BOPPPS联合CBL 教学法的关键
决定BOPPPS 模式应用效果的关键在于参与式学习环节,在此环节是否采用合理的教学方法直接影响整体教学效果[7]。结合住培基地教学经验和麻醉学课程特点,我们将CBL 教学法嵌入参与式学习环节。麻醉科住培学员经历了本科阶段培养,已具备一定的专业理论知识,但由于临床麻醉学具有较强实践性以及横跨内外科的交叉性,若采用传统灌输式课堂教学方式,极易造成学员对知识理解不透彻,无法从感性认识上升到理性认识,且在实践过程中容易产生挫败感甚至厌学情绪。CBL教学中案例的导入使得BOPPPS 模式有了更加逼真的临床教学实境,CBL 教学法的核心理念为互动式教学,本质上与BOPPPS 模式的参与式学习一脉相承。本研究在教学过程中以具体临床病例为载体、教师为主导、学员为主体,师生之间动态交流,通过对病例抽丝剥茧,将理论知识与临床实际逐一对应,从而有效培养学员的临床思维方式及实践能力。同时,在实践中我们也发现,选择合适的病例既是CBL 教学法实施的重点,也是BOPPPS 联合CBL 教学法引导学员进行有效学习的关键,而所选择的病例除具有代表性、启发性和可探讨价值外,也应结合具体章节特点保证难度适中。
3.4 CBL 教学法通过BOPPPS 模式进行“教学骨架丰化”,是取得满意教学效果的途径
BOPPPS 模式的6 个环节首尾衔接,因此在实际教学活动中,前后两次课程可通过首尾两个环节呼应。如对临床麻醉学这种自成体系的课程,使用此模式可形成教学效果正反馈的闭环框架。而在BOPPPS 模式组成的教学闭环中,以学员为中心的参与式学习是核心。CBL 教学法以病例为核心,是由PBL(以问题为基础的学习)教学法发展而来的,既承袭了PBL 教学法以学员为主体、启发式教学的优点,又在一定程度上避免了PBL 教学法知识点松散、与临床思维体系割裂的不足。对于麻醉学这类综合性和实用性极强的学科,CBL 教学法可充分锻炼学员的自主学习和知识运用能力,因此是参与式学习的最佳搭档。然而限于案例教学的这种形式,CBL 教学法在知识点间衔接、知识体系的构建方面甚至不如传统教学法[8]。因此,我们在BOPPPS 模式中嵌入CBL 教学法,各取所长:既为课程教学打造整体框架,在相当长的教学周期中,使前后教学单元乃至上下节课做到遥相呼应、紧密衔接,为整门课程的教学设计建立“形”;又在核心环节丰富内容,避免教学模式流于形式,尤其对于实践性与实效性并重,“健康所系、性命相托”的临床医学而言,真真切切增强了育才效果,为整个专业教学实践赋予“神”。
3.5 基于“互联网+”的BOPPPS 联合CBL 教学法的不足
基于“互联网+”的BOPPPS 联合CBL 教学法极大地提高了学员的学习主动性、自律性、临床思维能力、沟通表达能力和团队协作能力,但在课上环节,部分学员反映相较于传统教学法,其因内容较多,导致参与式学习节奏偏快,自己反应不过来;观察组学员课前要做好充分预习,课上踊跃参与角色扮演和互动讨论,积极提出疑问并与组员、教师探讨,课后要进行反馈,感到学习压力较大。此外,BOPPPS 联合CBL 教学法亦要求教师熟练掌握新方法,同时要设计优质教学病例,在课堂教学中按步骤严谨讲授,且要充分发挥引导、启发、调控的作用;附属医院指导教师往往承担医疗、科研、教学三重任务,录制微课需要投入大量时间和精力,课后还要及时对学员的反馈总结进行整理、分析。因此,全面实施该教学模式有一定难度。最后,对于BOPPPS 模式,6 个环节除参与式学习外并非缺一不可,顺序也并非一成不变,刻板的步骤环节反而容易使教学模式僵化。应根据实际教学内容合理分配各环节的时间,让学员灵活掌握培训内容。

