微量泵入乙酰半胱氨酸持续气道湿化在气管插管患者护理中的应用效果
刘叶青 吴燕 王慧云
气管插管是救治呼吸困难患者的一个重要环节,也是建立人工气道进行人工通气的最好方法之一[1]。人工气道是一种为保障气道畅通在生理气道上建立与外界气源的有效连接,为气道通畅、引流提供有效条件,可有效避免脑部缺氧缺血等二次伤害[2]。但由于气管插管后吸入气体未通过鼻腔加温、过滤和湿润直接进入下呼吸道,易因呼吸道湿化不足、纤毛运动减弱而造成气道分泌物黏稠,不易排出或吸出,进而引起呼吸道堵塞,使患者呼吸困难,危及生命[3]。此外气管插管后反复吸痰等创伤性操作增加,易导致气道黏膜出血、肺部感染等继发性感染[4]。研究表明[5],气道湿化护理是现阶段有效改善人工气道弊端的主要方法。因此气管插管后气道湿化护理干预在整个护理过程中具有重要意义。传统气道湿化护理多采用0.9%氯化钠溶液作为湿化液,只注重了湿化液对气道的湿润作用,而忽略了湿化液的治疗作用[6]。此外传统湿化护理中输液器滴入湿化液不易控制滴速,效果并不理想。乙酰半胱氨酸溶液是一种黏液溶解剂,广泛应用于因黏痰堵塞引起的咳痰困难或呼吸困难患者中,具有作用迅速、溶痰能力强等作用[7]。微量泵可持续湿化,对气道刺激性小,且具有准确控制滴入速度、不间断、均匀滴入湿化液等特点[8]。基于此,本研究在气管插管患者的临床护理中,实施微量泵入乙酰半胱氨酸进行持续气道湿化,旨在探讨其在人工气道湿化中的应用效果,现报告如下。
1 对象与方法
1.1 研究对象
选取医院临床科室2020 年1 月—2022 年10 月气管插管患者100 例为研究对象。纳入条件:行气管插管有创通气治疗,通气时长≥12 h;同意参与研究。排除条件:病情危重;妊娠期;肺部有损伤;重要脏器衰竭;免疫系统疾病或严重感染;对乙酰半胱氨酸药物过敏。将2020 年1 月—2021 年5 月50 例患者作为对照组,将2021 年6 月—2022 年10月50 例患者作为观察组。对照组中男29 例,女21例;年龄35~78 岁,平均52.35±3.56 岁;呼吸科11 例,肺科12 例,肿瘤科10 例,神经内科8 例,重症医学科9 例。观察组中男28 例,女22 例;年龄34~79 岁,平均53.67±2.17 岁;呼吸科13 例,肺科10 例,肿瘤科11 例,神经内科8 例,重症医学科8 例。两组患者上述资料比较,差异无统计学意义(P>0.05),具有可比性。该研究通过医院伦理委员会审批。
1.2 护理方法
1.2.1 对照组 实施常规护理。
(1)心理护理:采用简单、易理解的方式与患者沟通,如手势、卡片、写字板等,向患者及家属做好相关解释工作,说明拔管后功能可恢复正常,并将仪器报警音量调至合理范围内,及时处理报警信息。
(2)气管插管护理:固定并保持管道畅通,防止气道堵塞,有效清除气道分泌物;定时、酌情进行吸痰,如有明显痰鸣音、气道风压升高报警、血氧饱和度下降、套管内有痰液喷出、患者示意有痰咳嗽时进行吸痰处理。
(3)气囊护理:封闭气道,固定气管插管,防止口鼻分泌物进入气道。预防感染护理,严格执行无菌操作,定时检查气囊,防止气囊漏气引起误吸,及时倾倒管道积水,必要时进行口腔冲洗。
(4)气道湿化护理:采用传统人工方法向套管内滴注0.9%氯化钠溶液4~6 ml/h 湿化气道[9]。
1.2.2 观察组 在对照组基础上给予微量泵入乙酰半胱氨酸持续气道湿化护理[10],具体方法为:使用3 ml 吸入用乙酰半胱氨酸溶液联合注射用水50 ml 连接输液延长管,去掉针头,气管插管排气后将软管插入其内4~5 cm,并用胶布固定在气管插管上进行气道湿化,恒速以5~10 ml/h 的量的微量注射泵持续推注。可根据衱液性质调整速度。一般不超过10 ml/h,气管插管72 h 内观察疗效,密切记录两组患者血氧饱和度下降(3%以上)、气道高压持续报警、呼吸困难等指标。
1.3 观察指标
(1)干预前后痰液性状:其评价标准参考《2011年美国呼吸治疗学会气管内吸痰临床指南》[11],分为Ⅰ级:吸痰操作时肉眼可见痰液米汤状或白色泡沫状,容易冲洗干净;Ⅱ级:吸痰管内见少许黏稠痰液黏附,不易冲洗干净;Ⅲ级:痰液吸出困难,或吸出痰液呈黏稠黄色并伴有血性痰痂,吸痰管内黏附痰液难以冲洗干净。痰液性状分级优良为Ⅰ级>Ⅱ级>Ⅲ级。
(2)痰痂堵管症状:主要包括血氧饱和度下降3%以上、痰痂形成、气道高压持续报警以及呼吸困难等。
(3)湿化效果:湿化效果评价标准[12]分为①湿化满意:患者呼吸顺畅,不闻痰鸣音,较为安静,痰液稀薄易吸引或可自行咳出痰液;②湿化过度:痰液呈水样喷出或需不断吸引,痰鸣音较重,患者出现人机对抗、躁动、呛咳、面色发绀、SpO2指标下降;③湿化不足:痰液黏稠,不易咳出或吸出,吸痰管插入不顺畅、有阻力,吸出痰液呈黏稠黄色或伴有痰痂、血痂,患者突发极度烦躁、呼吸困难、大汗淋漓、面色发绀且SpO2指标下降。
1.3 数据分析方法
采用SPSS 21.0 统计学软件进行数据数据分析方法,计数资料比较采用χ2检验,等级资料比较采用Wilcoxon 秩和检验。检验水准α=0.05,P<0.05 为差异具有统计学意义。
2 结果
2.1 两组患者干预前后的痰液性状情况比较
干预前两组患者痰液性状分级比较,差异无统计学意义(P>0.05);干预后,观察组患者痰液性状分级优于对照组患者,差异有统计学意义(P<0.05),见表1。
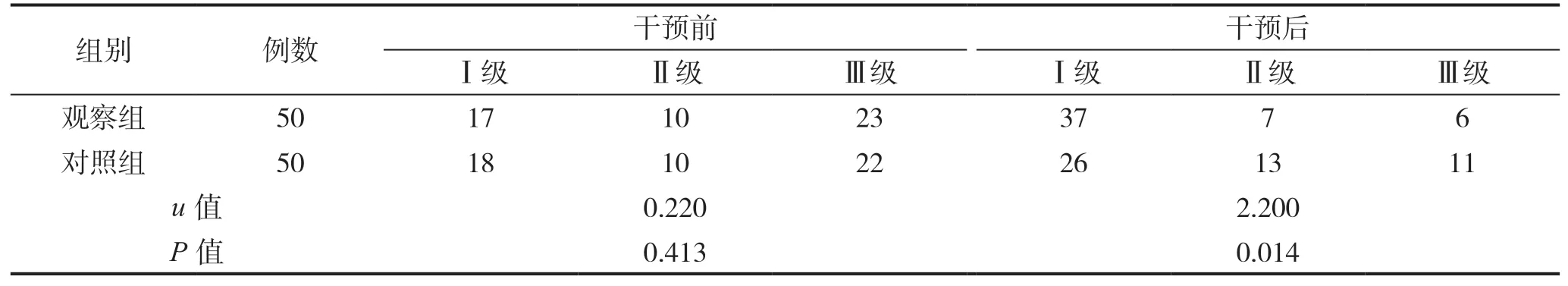
表1 两组患者干预前后的痰液性状情况比较
2.2 两组患者干预后的痰痂堵塞症状情况比较
干预后,观察组痰痂堵塞症状各指标的比例均低于对照组,差异有统计学意义(P<0.05),见表2。
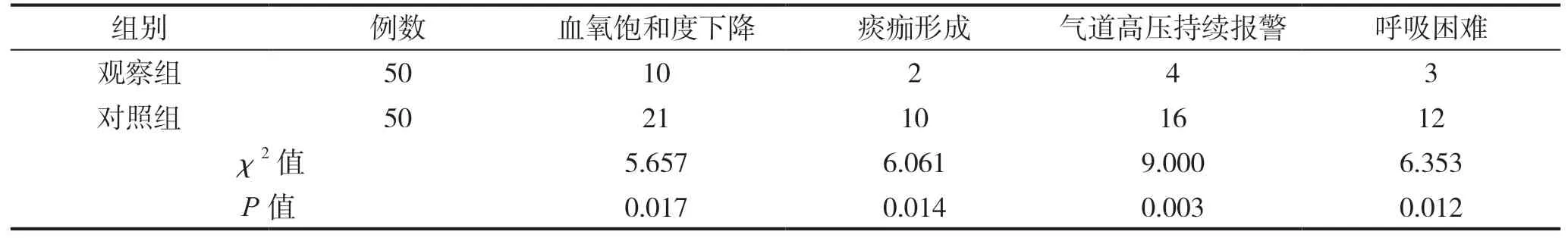
表2 两组患者干预后的痰痂堵管症状情况比较
2.3 两组患者干预后的湿化效果比较
干预后,观察组患者湿化效果优于对照组患者,差异有统计学意义(P<0.05),见表3。

表3 两组患者干预后的湿化满意度情况比较
3 讨论
目前临床建立人工气道多采用经口、经鼻气管插管方式,可有效保障气道通畅,纠正低氧血症,提高急救成功率[13]。但是建立人工气道后,吸入气体未经过加温、加湿、过滤等处理直接进入患者下呼吸道,气道长期吸入干燥气体会造成气道分泌物脱水,极易形成痰痂,严重时可发生堵管,增加患者痛苦[14]。数据表明[15],正常成人每天呼吸道丢失水分约为300~500 ml,建立人工气道后每天气管丢失水分提升到800~100 ml,气管插管时间越长,痰痂发生率越高,且因气道护理不当也可造成痰痂,其发生率约为6.1%。人工气道湿化是指在气管插管、气管切开或呼吸机辅助通气等情况下,通过给予湿化空气或氧气来保持呼吸道湿润,其目的在于保持气道通畅,预防分泌物干燥和堵塞,防止刺激气道,减少气道感染的发生,提高通气效果。目前,人工气道湿化已经成为常规护理措施之一,尤其是在气管插管和气管切开患者中,更是必不可少的呼吸护理手段[16]。但研究表明[17],湿化不足可导致纤毛运动减弱,易形成痰痂发生堵管,湿化过度造成痰液稀薄,易导致患者频繁呛咳、反复吸引痰液引发感染。因此,有效的气道湿化护理对患者获取良好临床治疗结局具有重要意义。研究显示[18],科学合理的气道湿化护理可起到保持气道湿润,稀释痰液,促进痰液排出,预防感染等作用。乙酰半胱氨酸溶液可作用于痰液中的蛋白多肽链,使其二硫键断裂,可提高纤毛运转速度,提升其清除能力,从而达到降低痰液粘稠度,促进其排出体外的作用[19]。
临床医学研究表明[20],机体气道炎症情况下,气道产生大量粗分泌因子间接或直接作用于杯状细胞和肥大细胞,使其分泌高反应,进而分泌过多黏液,导致痰液潴留,堵塞气道。本研究将微量泵入乙酰半胱氨酸持续气道湿化应用于气管插管患者临床护理中,在常规护理基础上给予微量泵入乙酰半胱氨酸持续气道湿化护理,研究结果显示,实施微量泵入乙酰半胱氨酸持续气道湿化干预后,观察组患者痰液性状分级优于对照组患者(P<0.05);观察组患者痰痂堵管症状各指标低于对照组患者(P<0.05);观察组患者湿化效果优于对照组患者(P<0.05),提示微量泵入乙酰半胱氨酸持续气道湿化干预可改善气管插管患者痰液性状,促进痰液排出,减少痰痂形成,降低痰痂堵管的发生,提高湿化效果,究其原因在于,微量泵弥补了间断气道湿化不足,能将湿化液持续、稳定、均匀、缓慢地注入呼吸道,可以有效维持气道的湿润状态,保持痰液润滑性,降低痰液黏稠度,对气道刺激较小,减少咳嗽次数,促进痰液排出,其封闭式干预也可降低医源性感染,具有操作安全、简便、可靠等特点。乙酰半胱氨酸可抗氧化,清除氧自由基,抑制机体炎症细胞释放的活性氧,防止细胞被自由基或毒性物质攻击;微量泵入乙酰半胱氨酸等持续气道湿化干预可以提高湿化效果,保证气道处于良好的湿润状态,提高氧气输送和二氧化碳的排出效率,降低气道阻力,改善氧合和通气状态;此外乙酰半胱氨酸溶液具有溶解浓痰作用,其结构中的巯基可使痰液中的糖蛋白和DNA 纤维断裂,还能促进溶胶层分泌,不仅降低黏痰粘附力,而且可提高纤毛运动,刺激胃迷走神经反射,提高排痰效果[21]。
综上所述,微量泵入乙酰半胱氨酸持续气道湿化干预可显著改善气管插管患者痰液性状,促进痰液排出,减少痰痂形成,降低痰痂堵管的发生,提高湿化效果,值得临床推广应用。但是其应用仍存在一定的局限性:①治疗费用高:微量泵入乙酰半胱氨酸等持续气道湿化干预需要特殊的设备和药品,治疗成本相对较高,不是所有医疗机构和患者都能够承担。②治疗反应不同:不同患者对微量泵入乙酰半胱氨酸等持续气道湿化干预的反应可能不同,有些患者可能会出现过敏反应、药物滞留等不良反应。③治疗时间长:持续气道湿化干预需要较长时间的治疗,特别是对于需要长期气管插管的患者,需要较长时间的持续治疗。④不适用于某些患者:对于某些特殊患者,如存在肺部大量出血、严重心力衰竭等情况,可能不适合使用微量泵入乙酰半胱氨酸持续气道湿化干预。尽管如此,随着医疗技术和设备的不断更新和完善,人工气道湿化治疗技术也在不断发展和改进。今后微量泵入乙酰半胱氨酸持续气道湿化干预在气管插管患者中的应用将逐步趋于成熟和普及,同时还可能出现更加安全、有效、方便的人工气道湿化治疗技术,为呼吸治疗带来更大的进步和发展。

