妇科肿瘤患者PICC 术后深静脉血栓危险因素分析
刘青 马丽
妇科肿瘤患者术后通常采取静脉化疗,以往常用经外周浅静脉穿刺给药,但会造成患者的生理疼痛。在穿刺的时候,还会损伤到血管,引发静脉炎等,对化疗不利[1-2]。经外周穿刺中心静脉置管(PICC)在肿瘤术后化疗中发挥了关键作用,其利用建立良好的静脉通道,有助于降低穿刺时的血管损伤,同时药物稀释度较好,临床上有很高的应用率[3-4]。但肿瘤患者长期PICC 置管可导致术后并发症的发生。其中深静脉血栓是目前妇科肿瘤患者PICC 术后最多发的一种并发症,因此,为了减少妇科肿瘤患者PICC 术围术期的病死率、提高预后效果,分析妇科肿瘤患者PICC 术后深静脉血栓的影响因素并制订相应的干预措施非常重要[5-6]。目前,对PICC 术后深静脉血栓相关影响因素的研究尚无统一定论[7]。基于此,本研究通过临床调查,探讨PICC 术后深静脉血栓的相关危险因素,现报告如下。
1 对象与方法
1.1 调查对象
选取2020 年3 月—2022 年3 月医院收治的妇科肿瘤患者200 例为调查对象,将其PICC 术后并发深静脉血栓的30 例患者作为深静脉血栓组;未并发深静脉血栓的170 例患者作为无深静脉血栓组。纳入条件:患者均行PICC 置管术;医疗病例记录完整者;原发肿瘤者;PICC 置管时间≥1 个月等。排除条件:合并血栓性静脉炎;瘤体远处转移者;穿刺位置皮肤损伤等。本研究设计经医院伦理委员会审批通过。
1.2 调查内容及方法
(1)一般资料收集:根据医院电子病历系统收集两组患者的基础资料,包括年龄、体质量指数(BMI)、全血白细胞(WBC)、纤维蛋白原、凝血时间(TT)、活化部分凝血活酶时间(APTT)、淋巴细胞计数、住院时间、高血压史、置入静脉、分化程度、肿瘤直径、TNM 分期、PICC 留置时间、免疫功能、导管材料、导管位置、单次置管穿刺次数、冠心病史、既往血栓病史、糖尿病史、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏等。
(2)实验室指标检测:术前1 d,采集两组5 ml 空腹静脉血,取3 ml 全血,使用NH21 全自动流式血细胞计数仪检验其全血WBC、纤维蛋白原、淋巴细胞计数指标;另取剩余2 ml 离心,通过酶联免疫吸附试验测定两组TT 以及APTT。
1.3 数据分析方法
采用SPSS 21.0 软件分析处理数据,计量资料用“均数±标准差”表示,两组均数比较采用t检验;计数资料组间率比较采用χ2检验;妇科肿瘤患者PICC 术后深静脉血栓相关因素的多因素分析采用Logistic 回归模型。以P<0.05 为差异有统计学意义。
2 结果
2.1 PICC 术后出现深静脉血栓的单因素分析(计量资料)
深静脉血栓组年龄大于无深静脉血栓组,纤维蛋白原、TT、APTT、淋巴细胞计数低于无深静脉血栓组,组间差异有统计学意义(P<0.05);而两组BMI 值、全血WBC、住院时间比较差异无统计学意义(P>0.05),见表1。
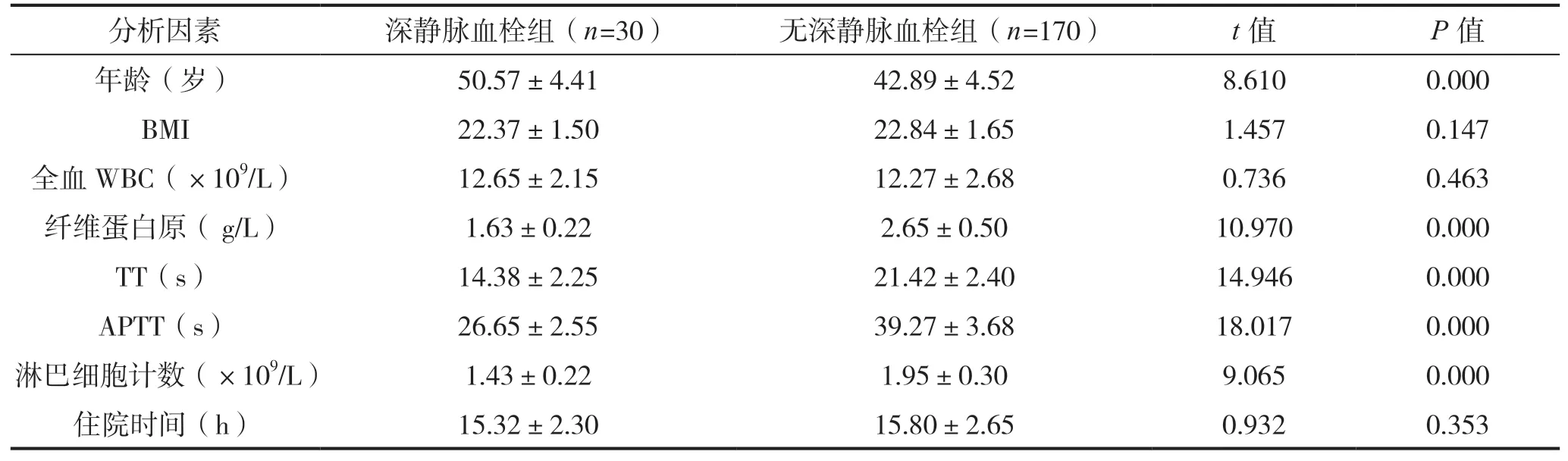
表1 PICC 术后出现深静脉血栓的单因素分析(计量资料)
2.2 PICC 术后出现深静脉血栓的单因素分析(计数资料)
深静脉血栓组置入静脉为头静脉、TNM 分期III~IV 期、PICC 留置时间≥60 d、免疫功能低下、导管材料为硬质纤维导管、单次置管穿刺次数≥2次、既往血栓病史、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏均高于无深静脉血栓组,组间差异均有统计学意义(P<0.05);而两组高血压、分化程度、肿瘤直径、导管位置、冠心病史、糖尿病史占比比较,差异无统计学意义(P>0.05),见表2。
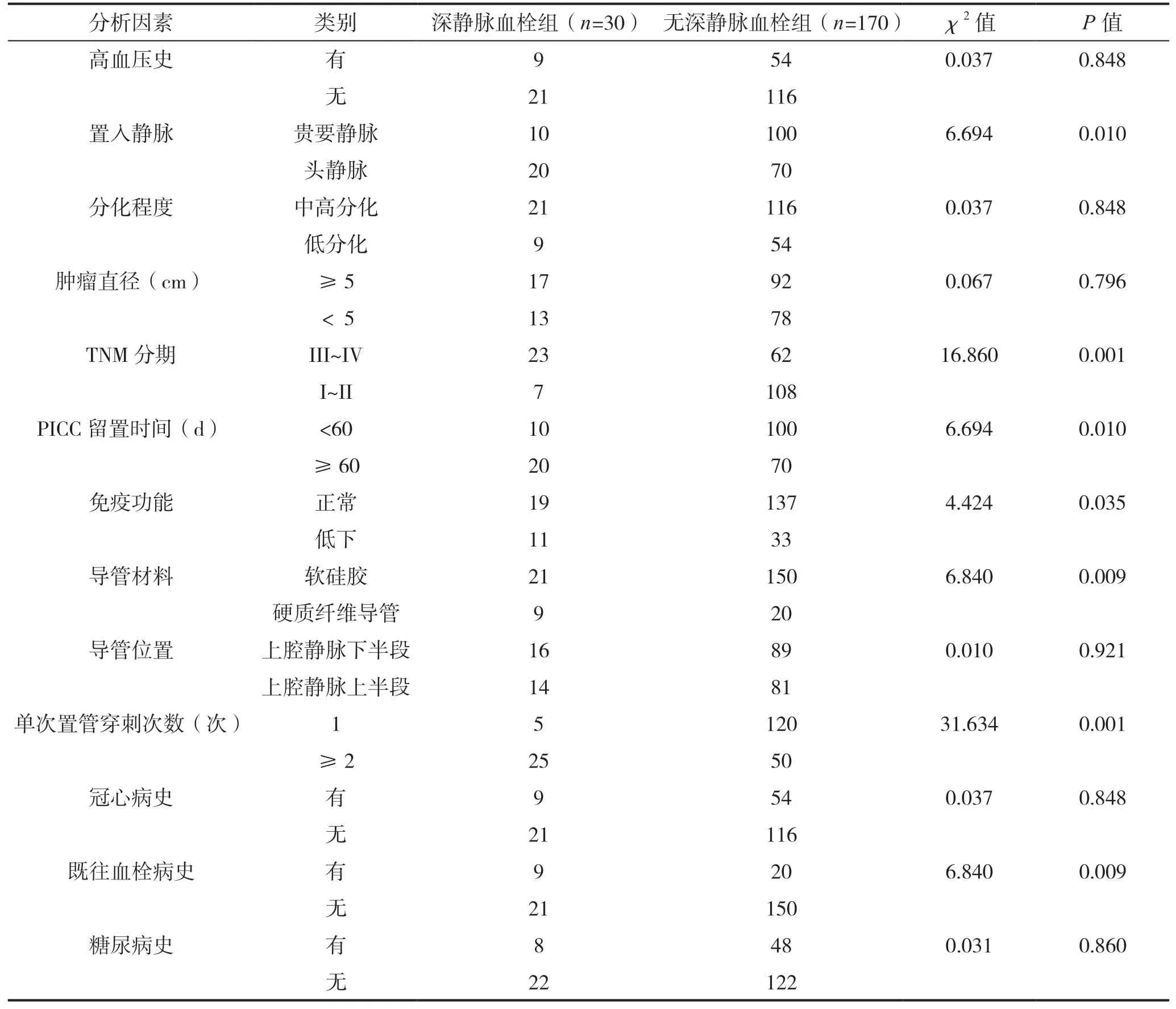
表2 PICC 术后出现深静脉血栓的单因素分析(计数资料)
2.3 PICC 术后出现深静脉血栓的多因素分析
将妇科肿瘤患者PICC 术后并发深静脉血栓作为因变量,将年龄、置入静脉、TNM 分期、PICC留置时间、免疫功能、导管材料、单次置管穿刺次数、TT 指标、APTT 指标、淋巴细胞计数、纤维蛋白原指标、既往血栓病史、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏作为自变量(变量赋值见表3),进行多因素Logistic 回归分析。结果显示,年龄偏大、置入静脉为头静脉、免疫功能低下、TNM 分期III~IV 期、APTT 指标过低、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏是妇科肿瘤患者PICC 术后并发深静脉血栓的影响因素(P<0.05),见表4。
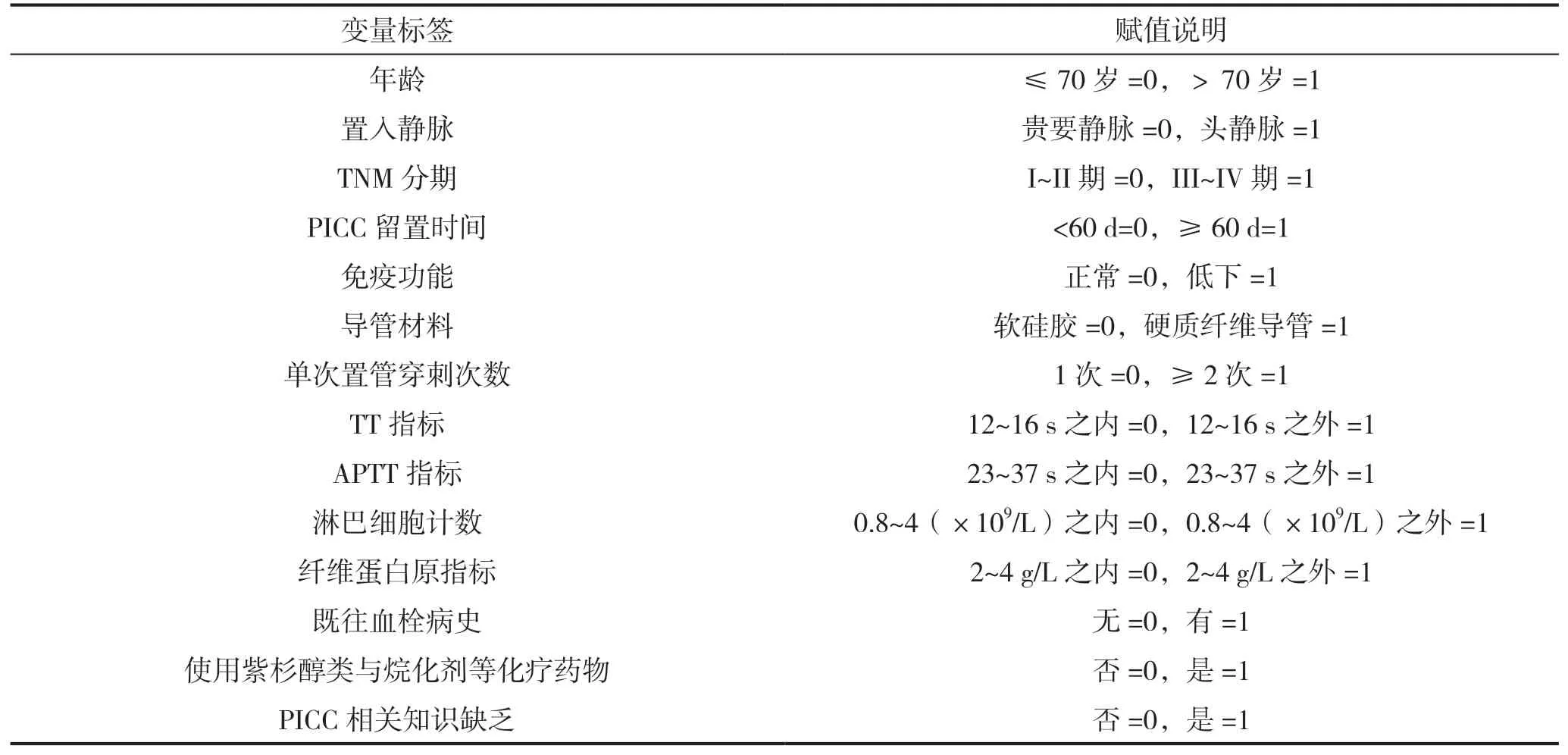
表3 变量赋值表
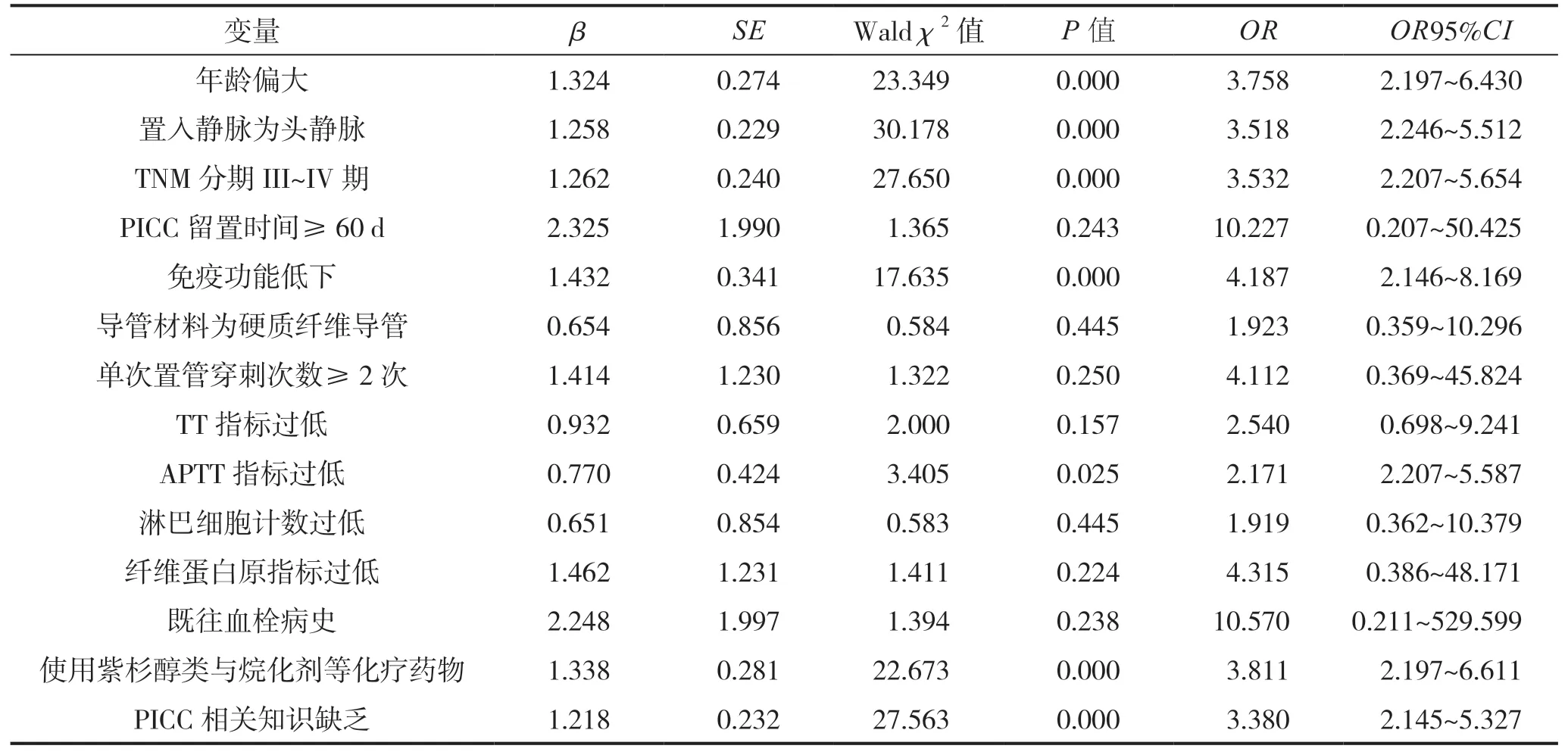
表4 妇科肿瘤患者PICC 术后并发深静脉血栓的危险因素分析
3 讨论
3.1 分析PICC 置管患者发生深静脉血栓的影响因素的重要性
在国内,妇科肿瘤的发生率较高,而且病情恶化程度高,患者整体预后不良。最近几年,随着医学领域的发展,很多妇科病的患者都倾向于选择手术,一是因为手术更直接,二是因为他们更相信现代医学的外科技术[8-9]。尤其是在发现自己体内有肿瘤的时候,第一个想到的就是手术,然而手术并不是完全没有风险的,术后往往会出现一些并发症;由于深静脉血栓的患者比较多,而且这个问题也受到了医学领域的重视,所以目前许多医学领域的专家都在积极的研究如何防止这个术后并发症的发生,以及如果发生了应该怎么处理。由于肿瘤患者术后长时间不能进行正常的运动,因此,血液的回流速度会变慢,特别是下肢静脉血管的血流速度比较慢,如果有血液凝结,就会导致深静脉血栓的发生[10-11]。因此,加强对妇科肿瘤的治疗是非常必要的。PICC 主要指经周围静脉导入,而末端处在中心静脉的深静脉置管技术[12-13]。PICC 因其方便维护、穿刺风险较低和操作简便等特点而被广泛采用。PICC 置管是妇科肿瘤化疗中常用的一种技术,它对患者的伤害很小,可以有效地保护血管,降低刺激性,是妇科肿瘤术后化疗的重要手段[14-16]。但是PICC 术后仍然会发生一些并发症,其中深静脉血栓是最为严重的并发症之一[17-18]。血栓会引起局部组织、器官缺血,一旦脱落,就会顺着血液循环到达心脏、脑血管等部位,从而危及生命。因此,分析术后深静脉血栓的影响因素,对降低妇科肿瘤患者PICC 术后深静脉血栓发生率,改善患者预后尤为关键[19-20]。
3.2 妇科肿瘤患者PICC 术后出现深静脉血栓的影响因素
本研究结果显示,深静脉血栓组年龄大于无深静脉血栓组,纤维蛋白原、凝血时间、活化部分凝血活酶时间、淋巴细胞计数低于无深静脉血栓组;而两组BMI 值、全血WBC、住院时间比较差异无统计学意义。深静脉血栓组置入静脉为头静脉、TNM 分期III~IV 期、PICC 留置时间≥60 d、免疫功能低下、导管材料为硬质纤维导管、单次置管穿刺次数≥2 次、既往血栓病史、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏占比均高于无深静脉血栓组;而两组高血压、分化程度、肿瘤直径、导管位置、冠心病史、糖尿病史占比比较差异无统计学意义。提示妇科肿瘤患者PICC 术后并发深静脉血栓可能与患者年龄、置入静脉、TNM 分期、PICC 留置时间、免疫功能、导管材料、单次置管穿刺次数、TT 指标、APTT 指标、淋巴细胞计数、纤维蛋白原指标、既往血栓病史、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏等相关,这与周琦等[21]研究相符。进一步分析妇科肿瘤患者PICC 术后并发深静脉血栓的影响因素发现,年龄偏大、置入静脉为头静脉、免疫功能低下、TNM 分期III~IV 期、APTT 指标过低、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏是妇科肿瘤患者PICC 术后并发深静脉血栓的影响因素。分析原因可能为,年龄偏大的妇科肿瘤患者,其生理储备功能逐渐衰退,抵抗能力降低,静脉血流减缓,更易诱发术后深静脉血栓;由于头静脉管径较细和扭曲,置管时需呈一定的角度,易造成导管推进困难,从而引起局部血流阻滞,导致PICC 深静脉血栓形成[22-23];由于妇科肿瘤患者免疫功能降低,身体虚弱,需长期进行PICC 置管,这不利于患者的肢体血液循环,更易诱发PICC 相关血栓;TNM 分期III~IV 期患者的肿瘤细胞可以产生相关促凝因子,引起血液黏稠度增加,使血液容易凝结,另外,由于妇科肿瘤患者缺乏抗凝血酶,使得纤维系统的活性降低,造成血小板黏性提高,从而导致深静脉血栓[24-25];APTT 指标作为反应凝血功能的重要指标,其水平过低可导致人体凝血功能下降,血液处于高凝状态,PICC 术后深静脉血栓的可能性增大;使用紫杉醇类与烷化剂等化疗药物容易造成患者凝血因子水平改变,导致纤溶活性降低,进而对内皮细胞造成损伤,导致深静脉血栓;部分患者由于缺乏PICC相关知识,无法正确地活动置管侧肢体,加之长时间输液压迫置管侧肢体,可造成血流缓慢,导致血液瘀滞,形成PICC 深静脉血栓[26-28]。因此,临床应当重视年龄偏大、置入静脉为头静脉、免疫功能低下、TNM分期III~IV 期、APTT 指标过低、使用紫杉醇类与烷化剂等化疗药物、PICC 相关知识缺乏的妇科肿瘤患者,并给予积极的处理措施,旨在降低妇科肿瘤患者PICC 术后并发深静脉血栓的概率[29-30]。
综上所述,妇科肿瘤患者PICC 术后出现深静脉血栓的影响因素包括年龄偏大、置入静脉为头静脉、免疫功能低下、TNM 分期III~IV 期、APTT 指标过低、使用紫杉醇类与烷化剂等化疗药物、PICC相关知识缺乏等,临床需尽早识别影响术后深静脉血栓的相关影响因素,以预防术后并发深静脉血栓。本研究存在观察时间偏短之不足,以后需延长观察时间深入研究。

