射血分数改善/恢复的心力衰竭患者全因死亡率、再住院率及复合终点发生率的Meta 分析
钮岳岳,侯承志,程晓振,艾克热木·艾尔肯,李红萍,冯玲
左心室射血分数(left ventricular ejection fraction,LVEF)是心力衰竭分类的基础,但在既往指南中,心力衰竭的定义及分类标准并不一致[1-3]。《2022 AHA/ACC/HFSA心力衰竭管理指南》[4]指出,应关注LVEF中等及随着时间和治疗而改善的患者,其在既往指南和临床实践的基础上,正式将心力衰竭划分为4种类型:(1)射血分数降低的心力衰竭(heart failure with reduced ejection fraction,HFrEF):LVEF≤40%;(2)射血分数轻度降低的心力衰竭(heart failure with mildly reduced ejection fraction,HFmrEF):LVEF为41%~49%;(3)射血分数保留的心力衰竭(heart failure with preserved ejection fraction,HFpEF):LVEF≥50%;(4)射血分数改善的心力衰竭(heart failure with improved ejection fraction,HFimpEF):基线LVEF≤40%,治疗后LVEF>40%并较基线提高超过10%。《2022 AHA/ACC/HFSA心力衰竭管理指南》[4]发布之前,治疗后LVEF改善或者恢复的心力衰竭患者,被称为射血分数恢复正常的心力衰竭(heart failure with recovered ejection fraction,HFrecEF),此概念由PUNNOOSE 等[5]在2011 年提出,其将基线LVEF<40%,治疗后LVEF≥40%且较基线提高≥5%的心力衰竭定义为HFrecEF。已有研究分析过LVEF改善与心力衰竭患者死亡风险的关系,但结论并不一致[6]。本研究采用Meta分析方法评价HFimpEF/HFrecEF患者的全因死亡率、再住院率、复合终点发生率。本研究方案已在PROSPERO上注册(CRD42022373094)。
1 资料与方法
1.1 文献纳入与排除标准 (1)纳入标准:①研究涉及HFimpEF/HFrecEF患者的预后;②对不同类型心力衰竭有明确的界定标准;③主要结局指标包括全因死亡率,次要结局指标包括再住院率及死亡与住院的复合终点发生率;④具有生存分析的风险比(hazard ratio,HR)值及其95%CI;⑤前瞻性或回顾性队列研究;⑥中、英文文献。(2)排除标准:①研究类型为病例报告、动物实验、综述、Meta分析或会议论文;②重复发表的文献;③无法获取全文的文献;④低质量文献。
1.2 文献检索策略 计算机检索Cochrane Library、PubMed、Embase、Web of Science、中国生物医学文献数据库、中国知网、万方数据知识服务平台、维普网等数据库。检索时限为建库至2023 年1 月。英文检索词包括:“heart failure”“heart dysfunction”“cardiac failure”“cardiac dysfunction”“myocardial failure”“heart decompensation”“decompensation,heart”“recovered ejection fraction”“improved ejection fraction”“increased ejection fraction”“all-cause mortality”“all due to rehospitalization rates”“retrospective cohort studies”“prospective cohort studies”;中文检索词包括:“心力衰竭”“心衰”“心功能不全”“射血分数改善”“射血分数恢复”“射血分数提高”“全因死亡率”“全因再住院率”“回顾性队列研究”“前瞻性队列研究”。选择自由词与主题词相结合的方式进行检索,并根据具体数据库进行调整,通过多次预检索后确定检索策略。
1.3 文献筛选与资料提取 由两名研究者按照文献纳入与排除标准独立进行文献筛选与资料提取,并进行交叉核对,意见不一致时先协商决定,若仍不能达成一致,则由第3名研究者裁定。使用自制电子表格提取资料,包括第一作者、发表年份、国家、研究类型、样本量、年龄、心力衰竭分类标准、随访时间、校正因素数量、结局指标。
1.4 文献质量评价 由两名研究者独立采用纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)[7]进行文献质量评价,该量表包括3个模块共8个条目,满分9分,≥7分为高质量文献、5~6分为中等质量文献、<5分为低质量文献。
1.5 统计学方法 采用Stata 14.0与RevMan 5.4统计学软件进行数据分析。以HR值及95%CI作为效应指标,采用Q检验和I2值评估纳入文献的统计学异质性,若P>0.1且I2<50%表明各文献间不存在统计学异质性,采用固定效应模型进行Meta分析;若P≤0.1或I2≥50%表明各文献间存在统计学异质性,分析异质性来源,采用随机效应模型进行Meta分析;根据潜在统计学异质性来源(发表年份、国家、研究类型、随访时间、校正因素数量)进行亚组分析;使用敏感性分析逐一剔除法检验结果稳定性;对纳入文献≥10篇的全因死亡率,绘制漏斗图,并采用Egger's检验评估其发表偏倚,使用剪补法校正发表偏倚。以P<0.05为差异有统计学意义。
2 结果
2.1 文献筛选结果 初步检索获得文献3 608篇,剔除重复文献436篇,阅读题目、摘要后进行初筛,剔除3 130篇文献,阅读全文进行复筛,剔除31篇文献,最终纳入Meta分析的文献11篇[8-18]。文献筛选流程见图1。
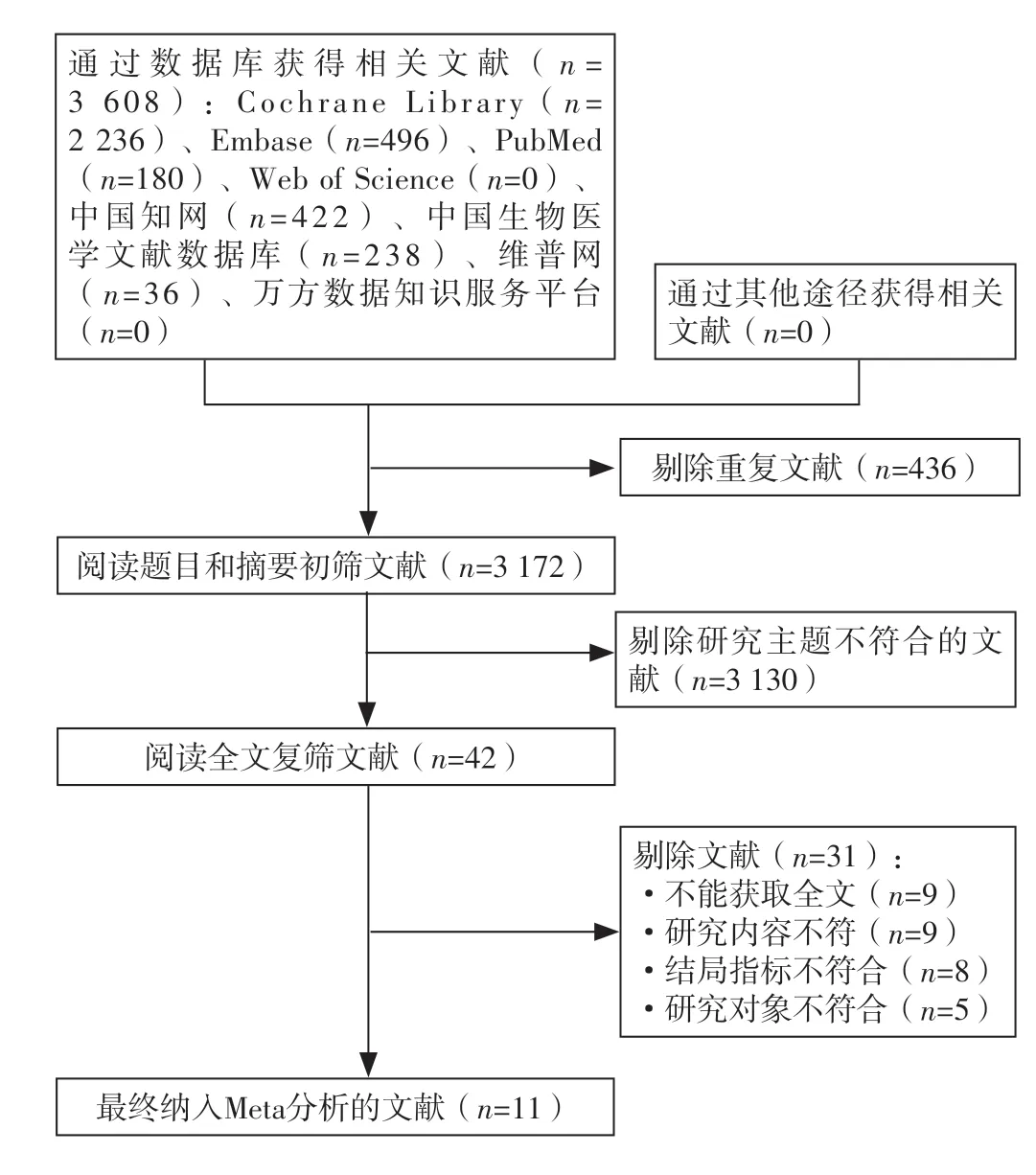
图1 文献筛选流程Figure 1 Literature screening process
2.2 纳入文献的基本特征和文献质量评价 纳入的11篇文献[8-18]中,共包含HFrEF患者5 873例,HFpEF患者1 819例,HFimpEF患者465例,HFrecEF患者1 583例。3篇文献[10,12,15]为前瞻性队列研究,8篇文献[8-9,11,13-14,16-18]为回顾性队列研究。文献质量评价结果显示,1 0 篇文献[8-11,13-18]NOS评分为9分,1篇文献[12]为7分。纳入文献的基本特征和NOS评分见表1。
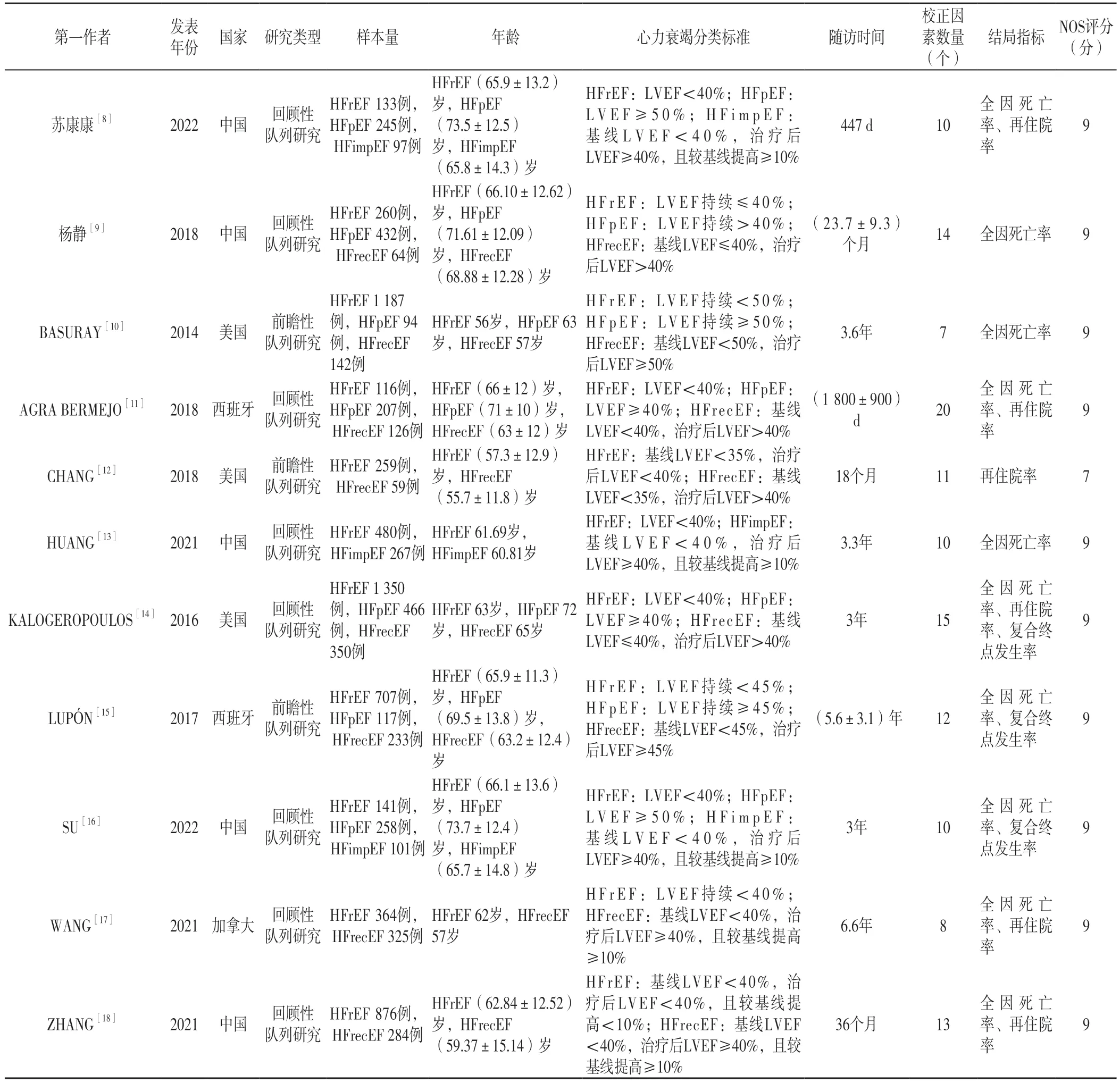
表1 纳入文献的基本特征和NOS评分Table 1 Basic features and NOS scores of the involved literature
2.3 Meta分析
2.3.1 全因死亡率 10篇文献[8-11,13-18]比较了HFimpEF/HFrecEF患者与HFrEF患者全因死亡率,各文献间有统计学异质性(I2=50%,P=0.04),采用随机效应模型进行Meta分析,结果显示,HFimpEF/HFrecEF患者全因死亡率低于HFrEF患者,差异有统计学意义〔HR=2.35,95%CI(1.85,2.99),P<0.000 01〕,见图2。
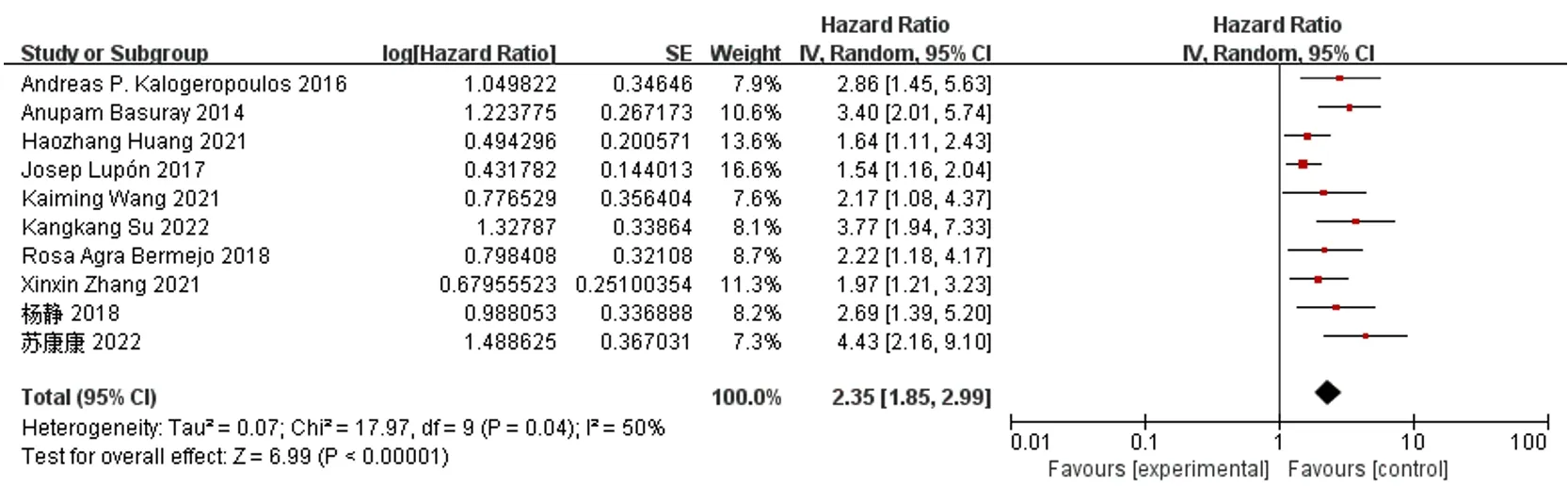
图2 HFimpEF/HFrecEF患者与HFrEF患者全因死亡率比较的森林图Figure 2 Forest plot of comparison of all-cause mortality between HFimpEF/HFrecEF and HFrEF patients
6篇文献[8-11,15-16]比较了HFimpEF/HFrecEF患者与HFpEF患者全因死亡率,各文献间无统计学异质性(I2=0,P=0.49),采用固定效应模型进行Meta分析,结果显示,HFimpEF/HFrecEF患者全因死亡率低于HFpEF患者,差异有统计学意义〔HR=1.99,95%CI(1.56,2.54),P<0.000 01〕,见图3。
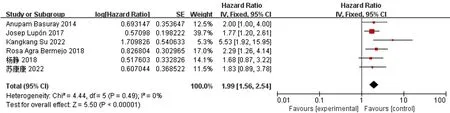
图3 HFimpEF/HFrecEF患者与HFpEF患者全因死亡率比较的森林图Figure 3 Forest plot of comparison of all-cause mortality between HFimpEF/HFrecEF and HFpEF patients
2.3.2 再住院率 5篇文献[8,11-12,17-18]比较了HFimpEF/HFrecEF患者与HFrEF患者再住院率,各文献间无统计学异质性(I2=0,P=0.76),采用固定效应模型进行Meta分析,结果显示,HFimpEF/HFrecEF患者再住院率低于HFrEF患者,差异有统计学意义〔HR=1.61,95%CI(1.41,1.85),P<0.000 01〕,见图4。
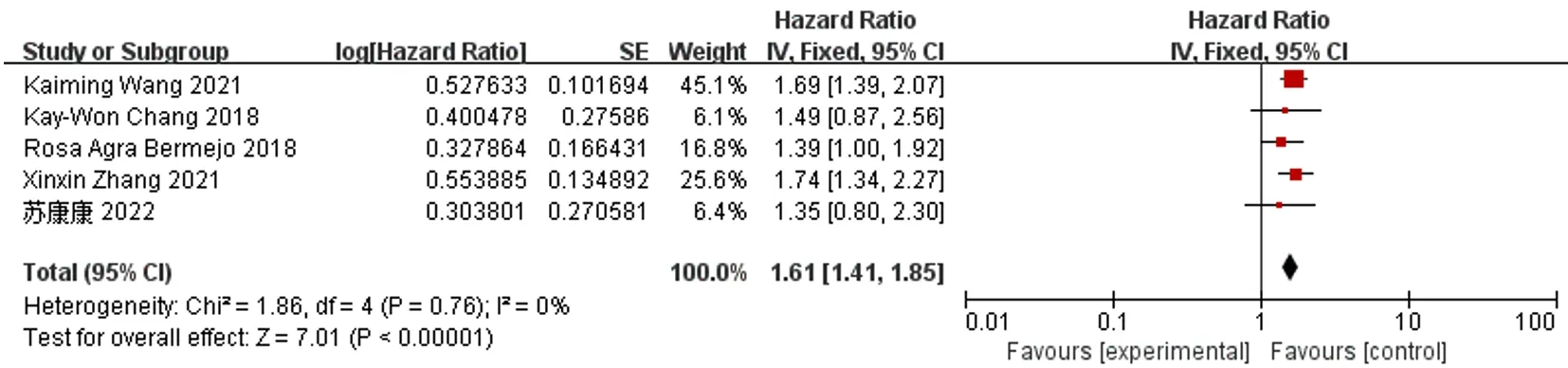
图4 HFimpEF/HFrecEF患者与HFrEF患者再住院率比较的森林图Figure 4 Forest plot of comparison of rehospitalization rate between HFimpEF/HFrecEF and HFrEF patients
3篇文献[8,11,14]比较了HFimpEF/HFrecEF患者与HFpEF患者再住院率,各文献间无统计学异质性(I2=0,P=0.55),采用固定效应模型进行Meta分析,结果显示,HFimpEF/HFrecEF患者再住院率低于HFpEF患者,差异有统计学意义〔HR=1.47,95%CI(1.23,1.76),P<0.000 1〕,见图5。
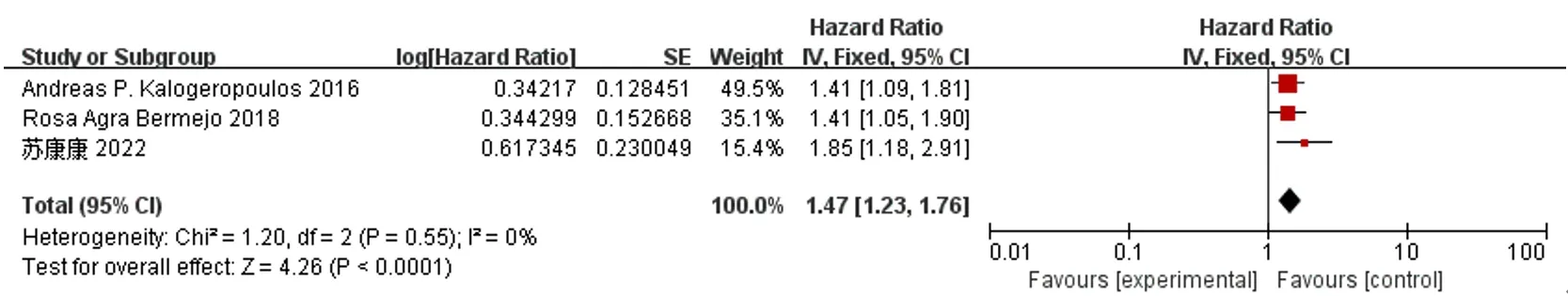
图5 HFimpEF/HFrecEF患者与HFpEF患者再住院率比较的森林图Figure 5 Forest plot of comparison of rehospitalization rate between HFimpEF/HFrecEF and HFpEF patients
2.3.3 复合终点发生率 3篇文献[14-16]比较了HFimpEF/HFrecEF患者与HFrEF患者复合终点发生率,各文献间有统计学异质性(I2=71%,P=0.03),采用随机效应模型进行Meta分析,结果显示,HFimpEF/HFrecEF患者复合终点发生率低于HFrEF患者,差异有统计学意义〔HR=1.75,95%CI(1.28,2.40),P=0.000 5〕,见图6。
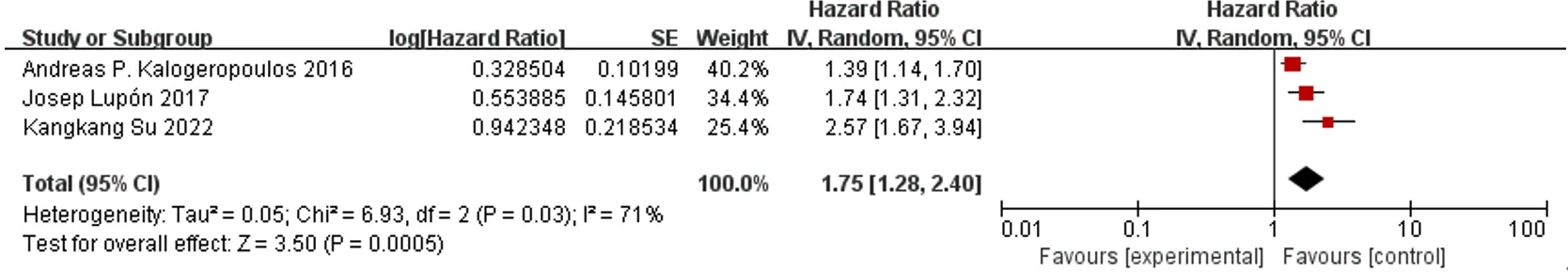
图6 HFimpEF/HFrecEF患者与HFrEF患者复合终点发生率比较的森林图Figure 6 Forest plot of comparison of composite endpoint incidence rate between HFimpEF/HFrecEF and HFrEF patients
2篇文献[15-16]较了HFimpEF/HFrecEF患者与HFpEF患者复合终点发生率,各文献间无统计学异质性(I2=0,P=0.36),采用固定效应模型进行Meta分析,结果显示,HFimpEF/HFrecEF患者复合终点发生率低于HFpEF患者,差异有统计学意义〔HR=1.63,95%CI(1.24,2.16),P=0.000 5〕,见图7。

图7 HFimpEF/HFrecEF患者与HFpEF患者复合终点发生率比较的森林图Figure 7 Forest plot of comparison of composite endpoint incidence rate between HFimpEF/HFrecEF and HFpEF patients
2.4 亚组分析 根据发表年份、国家、研究类型、随访时间、校正因素数量对比较HFimpEF/HFrecEF患者与HFrEF患者全因死亡率的10篇文献[8-11,13-18]进行亚组分析,结果显示,在不同亚组中HFimpEF/HFrecEF患者全因死亡率均低于HFrEF患者,差异有统计学意义(P<0.05),见表2。
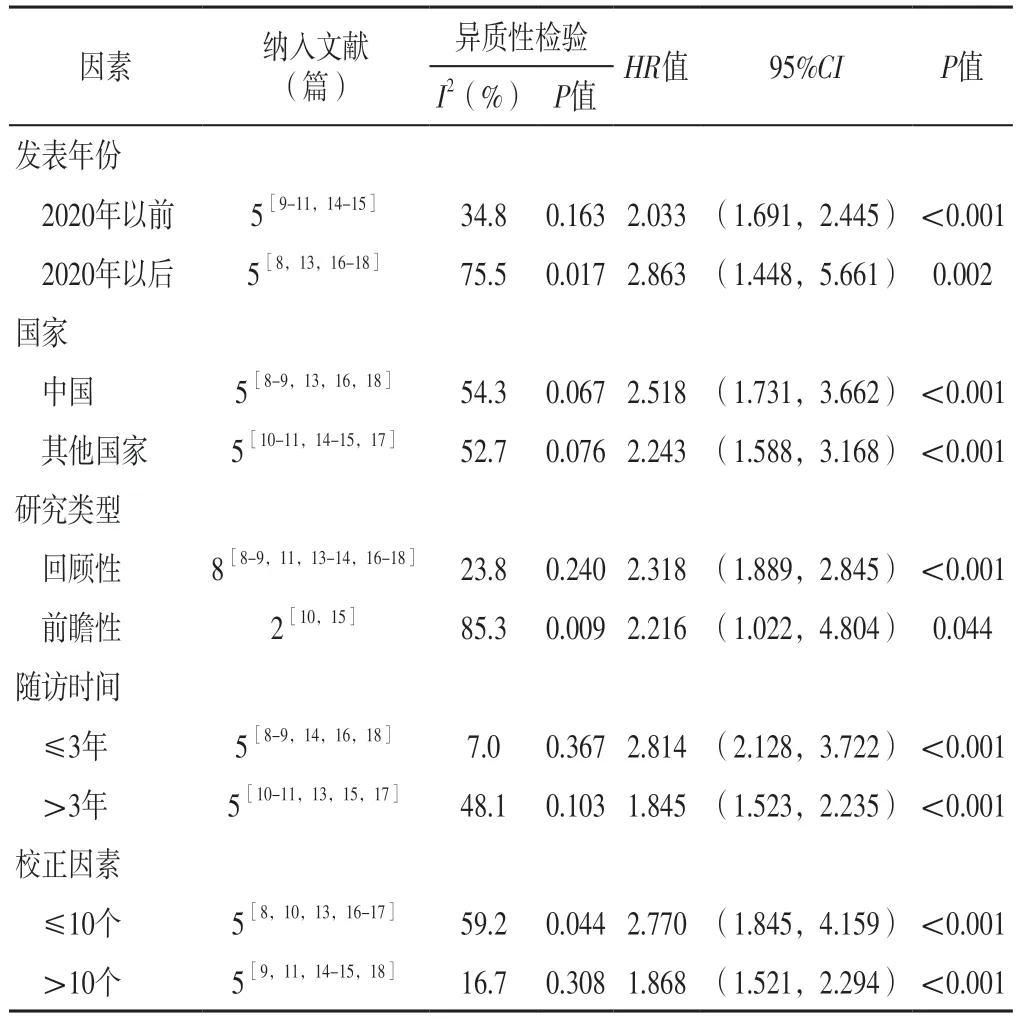
表2 HFimpEF/HFrecEF患者与HFrEF患者全因死亡率比较的亚组分析Table 2 Subgroup analysis of comparison of all-cause mortality between HFimpEF/HFrecEF and HFrEF patients
2.5 敏感性分析 敏感性分析结果显示,逐一剔除比较HFimpEF/HFrecEF患者与HFrEF患者全因死亡率文献后的合并效应量与原合并效应量的结果接近,说明Meta分析结果基本稳健可靠,见图8。

图8 HFimpEF/HFrecEF患者与HFrEF患者全因死亡率比较的敏感性分析Figure 8 Sensitivity analysis of comparison of all-cause mortality between HFimpEF/HFrecEF and HFrEF patients
2.6 发表偏倚 漏斗图分析结果显示,比较HFimpEF/HFrecEF患者与HFrEF患者全因死亡率的10篇文献分布不均匀,提示可能存在发表偏倚,见图9。Egger's检验结果显示,t=4.27,P=0.003,提示存在发表偏倚。使用剪补法校正发表偏倚,经过4次迭代,最后虚拟出5篇文献,15篇文献合并后的HR为5.58〔95%CI(3.87,10.01)〕。
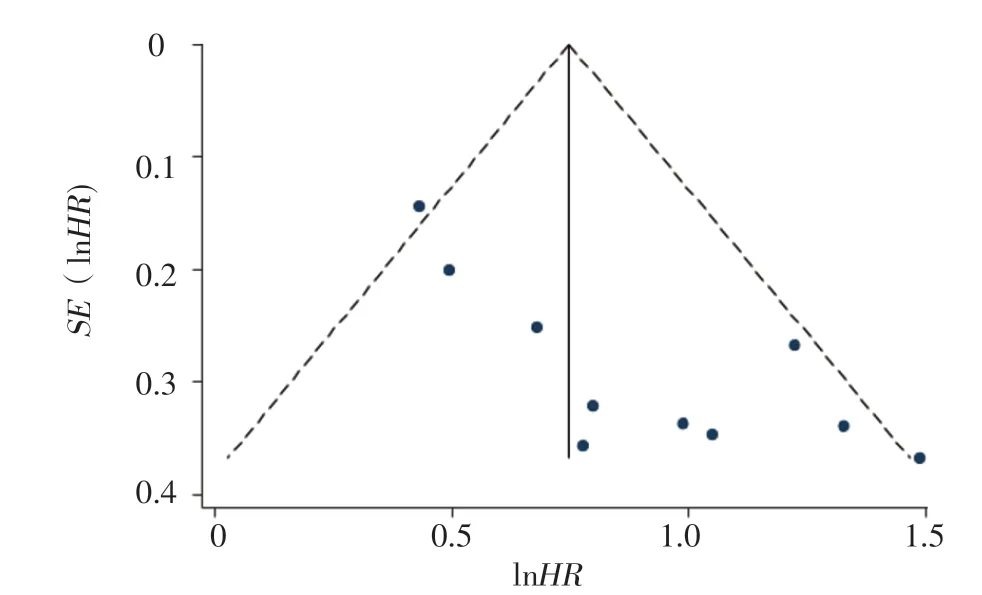
图9 HFimpEF/HFrecEF患者与HFrEF患者全因死亡率比较的漏斗图Figure 9 Funnel plots of comparison of all-cause mortality between HFimpEF/HFrecEF and HFrEF patients
3 讨论
心血管疾病是非传染性疾病致残、致死的主要原因之一,近年来随着人口老龄化的加剧心力衰竭发病率和患病率逐渐升高[19]。此外,心力衰竭是65岁以上老年人住院的主要原因,也是增加医疗保健费用的原因之一[20]。LVEF是评价心力衰竭患者症状和预后的一个重要指标,研究表明,LVEF改善是心力衰竭患者生存的独立预测因素[21]。《2022 AHA/ACC/HFSA心力衰竭管理指南》[4]的发布,使患者和医生更加关注心力衰竭患者LVEF的动态变化情况。
本研究Meta分析结果显示,HFimpEF/HFrecEF患者全因死亡率、再住院率、复合终点发生率低于HFrEF、HFpEF患者。分析原因可能为:首先,HFimpEF/HFrecEF患者可能经历了心脏结构和功能的适应性变化,如心脏重构、心肌代偿性肥厚等,从而使这些患者能更积极地接受治疗,进而改善其预后[22]。其次,炎症和免疫反应在HFimpEF/HFrecEF患者中也可能起到了一定的作用。研究表明,炎症和免疫反应可能与心室功能的改善和整体病程有关[23]。再者,HFimpEF/HFrecEF患者的年龄较小、基础疾病较少可能与较低死亡率和不良事件发生率相关[24]。临床管理的改进(更加频繁的随访、定期监测)也可能是HFimpEF/HFrecEF患者全因死亡率、再住院率、复合终点发生率降低的原因之一[25]。总之,HFimpEF/HFrecEF患者全因死亡率、再住院率以及复合终点发生率降低可能是多个因素综合作用的结果,其具体机制仍需不断研究,从而为临床实践提供更有针对性的指导和治疗策略。
本研究根据潜在统计学异质性来源进行亚组分析,结果显示,在不同亚组中HFimpEF/HFrecEF患者全因死亡率均低于HFrEF患者。本研究部分亚组仍存在统计学异质性,考虑原因可能如下:首先,所纳入文献对HFimpEF、HFrecEF、HFrEF、HFpEF的定义不同,可能导致所纳入心力衰竭患者的基线资料有差异;其次,已发表的研究常倾向于报道阳性结果,这也可能导致结果存在差异。
目前尚不清楚LVEF改善的主要机制,研究者认为,可以通过神经阻滞、血运重建和再同步治疗等方法促进“心脏反向重塑”,进而改善心力衰竭患者左心室大小和功能[26]。临床研究发现,对于伴有某些基础疾病(如急性心肌炎、围产期心肌病、某些癌症治疗相关的心功能不全、心动过速诱发的心肌病所导致的LVEF降低)的患者,治疗基础疾病后,其左心室结构和功能的恢复率高达40%~57%[27]。
本研究存在一定的局限性:(1)纳入的文献中HFimpEF和HFrecEF的定义不统一;(2)纳入文献数量较少;(3)本研究部分合并效应值存在统计学异质性;(4)HFimpEF/HFrecEF患者全因死亡率、再住院率、复合终点发生率会受到人口学特征、生活方式等因素的综合影响。
综上所述,现有证据显示,HFimpEF/HFrecEF患者全因死亡率、再住院率、复合终点发生率低于HFrEF、HFpEF患者。LVEF具有可逆性,其可以作为心力衰竭患者预后的预测指标。临床上应加强对LVEF的动态监测,且早期干预对延缓疾病转归及降低心力衰竭患者死亡风险具有重要意义。
作者贡献:钮岳岳进行文章的构思与设计,论文撰写,统计学处理;侯承志、程晓振进行资料收集,论文的修订;艾克热木·艾尔肯、李红萍进行资料整理;冯玲负责文章的质量控制及审校,对文章整体负责、监督管理。
本文无利益冲突。

