基于时机理论的溶栓护理策略对老年急性脑梗死预后影响
徐 步,余传庆,朱 蕾,陈静雅
急性脑梗死(acute cerebral infarction,ACI)是老年人常见的一种疾病,如不及时就诊治疗,可导致偏瘫、失语等功能障碍[1],加重家庭和社会负担。研究[2]显示,截至2019年,我国缺血性脑卒中发病率由2005年117/10万升高至145/10万,同时人口老年化程度进一步加深。高血压是老年卒中最常见的危险因素之一,同时也是引起静脉溶栓后颅内出血的重要风险[3]。血压变异性(blood pressure variability,BPV)[4]是指一段时间内的血压波动。研究[5]证实ACI病人静脉溶栓后短时间内BPV波动与预后呈负相关。国外学者[6]2007年提出时机理论(timing theory,TIR),将疾病划分5个时期,即疾病急性期、病情稳定期、出院准备期、出院调整期、调整适应期,不同时期提供有针对性的干预和教育,满足病人的照顾需求。国内学者将时机理论运用于酒精性肝病[7]、慢性牙周炎[8]、中青年脑卒中[9]等病人,经证实可促进病人身心康复,取得更佳护理效果。本研究构建基于时机理论的溶栓护理策略,并评价其对老年脑梗死静脉溶栓病人血压及预后效果,以期为降低老年病人溶栓并发症和提高溶栓后生活质量提供科学依据。
1 对象与方法
1.1 研究对象 选择2019年1月至2021年2月在我院神经内科95例行ACI静脉溶栓的老年病人作为研究对象。按照入院时间分为2组,其中2019年1月至2020年1月入院的47例为对照组,男29例,女18例,年龄61~89岁;2020年2月至2021年2月入院的48例为观察组,男26例,女22例,年龄62~87岁。纳入标准:(1)符合ACI诊断标准[10];(2)年龄≥60岁;(3)有静脉溶栓适应证;(4)自愿参加本研究;(5)采用重组组织型纤溶酶原激活剂(recombinant tissue plasminogen activator,rt-PA)溶栓的病人。排除标准:(1)静脉溶栓禁忌证者;(2)中、重度认知功能障碍不能配合者。本研究通过医院伦理委员会审批。2组溶栓前收缩压(S0)、舒张压(D0)、美国国立卫生研究院卒中量表(NIHSS)、改良Rankin量表(mRS)、日常生活活动能力(ADL)、入院到开始静脉溶栓治疗时间(DNT)及其它基本资料比较差异均无统计学意义(P>0.05),具有可比性 (见表1)。

表1 2组临床资料比较
1.2 研究方法
1.2.1 对照组 对照组病人给予ACI溶栓后常规护理,包括24 h血压监测,观察溶栓后不良反应及病情变化,并按医嘱进行治疗,做好基础护理,预防老年病人压力性损伤、坠积性肺炎和便秘等。
1.2.2 观察组
1.2.2.1 组建TIR溶栓策略团队 成员由2名老年病科专家、2名神经内科专家、2名脑心健康管理师、2名溶栓专职护士、1名康复师和1名康复护士组成。团队成员均进行培训,熟练掌握时机理论、溶栓护理等相关知识,沟通能力良好。根据时机理论的5个时期,检索万方医学网、中国知网、Medline、PubMed等国内外数据库,收集静脉溶栓领域的试验研究[11]、系统评价、临床实践指南等证据级别较高的临床资料[12-13],主要证据来源于文献或指南,构建基于TIR的溶栓护理策略。
1.2.2.2 实施基于TIR的溶栓护理策略 (1)疾病急性期:溶栓1~2 d,此阶段老年病人易发生病情变化,安排溶栓专职护士严密观察生命体征及瞳孔、意识等变化,尤其观察溶栓后24 h血压变异情况,对血压波动较大,收缩压≥180 mmHg和/或舒张压≥100 mmHg[14],及时给予乌拉地尔、艾司洛尔及卡托普利等降压治疗。避免易引起血压波动的因素如情绪激动、缺氧、膀胱充盈、疼痛、恶心、便秘等,同时稳定病人心理状态,减少不良刺激。注意观察老年病人有无牙龈、皮肤及黏膜出血,有无消化道出血等溶栓并发症。当主诉头痛,出现呕吐等症状时,及时行头颅CT检查,以排除颅内出血[15]。(2)病情稳定期:溶栓3~6 d,溶栓策略团队每日安排成员联合查房,动态掌握病人病情进展,对老年病人实施溶栓治疗24~48 h后,生命体征稳定,无严重出血并发症,即可进行言语、肢体、吞咽等康复训练[16],康复师根据量表评定制定个性化康复方案,康复护士床旁督促病人训练,每日 3 次,每次20~30 min,同时鼓励病人主动参与,提高康复效果。(3)出院准备期:对计划出院的病人,脑心健康管理师对病人进行全面的身心评估,国外学者Siebens于2001年首次提出领域管理模式[17],根据该模式建立脑卒中病人延续护理服务指标,对病人进行各项护理指导,包括复发风险、认知管理、情绪管理、应对方式、沟通交流、躯体功能、生活环境等指导,并在出院3 d内进行病人及家庭主要照顾者首次自我掌握情况的评估,未掌握部分加强指导,直至病人掌握。(4)出院调整期:出院1个月内为巩固阶段,通过每周的电话回访、微信、视频等手段,了解老年病人饮食、用药、康复、安全等情况,督促建立遵医行为,循序渐进落实康复护理措施,同时利用互联网医院平台设立卒中线上咨询,为病人提供健康指导,提高治疗依从性。(5)调整适应期:出院1~3个月,建立医患联盟,脑心健康管理师全程参与管理,为病人创建电子家庭健康管理档案,进行脑卒中复发风险评估,制定卒中二级预防干预计划和方案,进行卒中二级预防知识宣讲,3个月面访一次,进行全面评估并制定下一步康复计划。
1.3 评价指标
1.3.1 血压变异性(BPV)相关指标[18]24 h内血压标准差(SD)和血压连续变异(SV),SV为相邻血压差值平方均值的平方根。计算公式为:
1.3.1.1 溶栓24 h内平均收缩压(Smean)和平均舒张压(Dmean) 监测 血压监测频率为溶栓后2 h内每15 min 1次、3~6 h内每30 min 1次、7~24 h内每小时1次。
1.3.1.2 SD 包括收缩压标准差(SSD)、白昼收缩压标准差(Sday-SD)、夜间收缩压标准差(Snight-SD)及舒张压标准差(DSD)、白昼舒张压标准差(Dday-SD)、夜间舒张压标准差(Dnight-SD)。
1.3.1.3 SV 包括收缩压连续变异(SSV)、白昼收缩压连续变异(Sday-SV)、夜间收缩压连续变异(Snight-SV)及舒张压连续变异(DSV)、白昼舒张压连续变异(Dday-SV)、夜间舒张压连续变异(Dnight-SV)。
1.3.2 溶栓并发症 分别统计2组牙龈出血、消化道出血、颅内出血并发症发生率。
1.3.3 住院效率 分别统计2组住院时间和住院费用,住院时间以天为单位计算,住院费用以万元为单位计算。
1.3.4 神经功能评估 溶栓开始前、溶栓后24 h、出院当天对病人进行NIHSS评分[19],包括意识、视野、构音、共济失调等方面共11个项目,总分0~42分,神经功能受损与分值呈正相关关系。
1.3.5 康复效果评估 采用mRS[20]在病人溶栓前、出院当天、出院后3个月进行评定,分值0~6分,2分及以下提示预后良好,3分及以上提示预后不良。采用Barthel指数[21]在溶栓前、出院当天、出院后3个月对病人进行日常生活活动能力(ADL)评定,包括修饰、膀胱控制、移动(水平面)和楼梯等方面,0分表示完全依赖,100分表示完全自理。
1.4 统计学方法 采用t检验和χ2检验。
2 结果
2.1 2组病人血压变异及出血并发症情况比较 2组病人Smean、Snight-SD、Snight-SV、Dmean、Dnight-SD、Dnight-SV及牙龈出血发生率比较差异均无统计学意义(P>0.05),观察组病人SSD、SSV、Sday-SD、Sday-SV、DSD、DSV、Dday-SD、Dday-SV及消化道出血、颅内出血发生率均低于对照组(P<0.05~P<0.01) (见表2~3)。
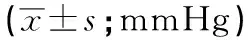
表2 血压变异情况的比较
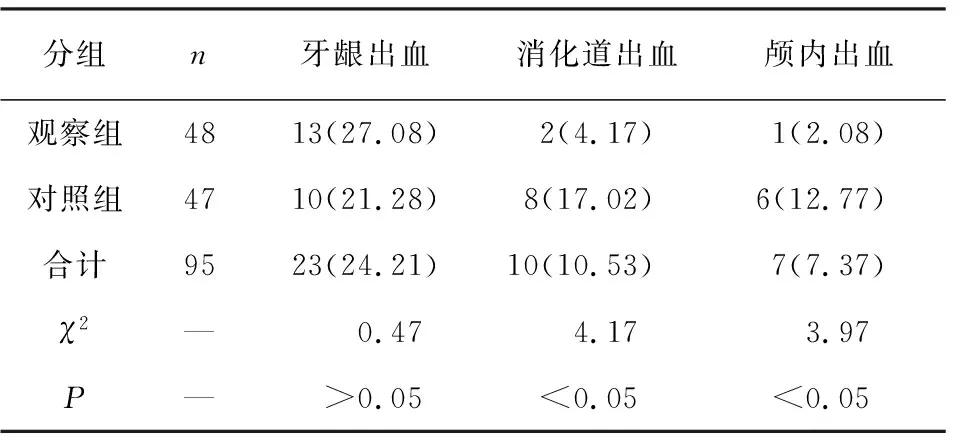
表3 2组病人溶栓并发症情况的比较[n;百分率(%)]
2.2 2组病人住院情况的比较 观察组住院时间和住院费用均明显低于对照组 (P<0.01) (见表4)。

表4 2组病人住院时间和住院费用的比较
2.3 2组病人神经功能和康复效果的比较 2组溶栓后24 h NIHSS评分、出院时mRS评分比较差异均无统计学意义(P>0.05),观察组出院时NIHSS评分低于对照组(P<0.01),ADL评分高于对照组(P<0.01);溶栓后3个月,观察组mRS评分低于对照组,ADL评分和预后良好率均高于对照组(P<0.01和P<0.05) (见表5)。
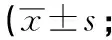
表5 2组神经功能和康复效果的比较分)
3 讨论
基于TIR的溶栓护理策略可减少血压变异,降低溶栓并发症。BPV是老年静脉溶栓病人预后的相关因素。高血压是老年卒中最常见的病因,缺血性脑卒中可能导致老年病人中枢神经受损而出现植物神经功能调节异常,从而进一步导致BPV增大,引起血管壁内膜炎症反应,导致脑卒中发生。研究[22]发现,收缩压在静脉溶栓24 h内控制范围140~159 mmHg,早期神经功能恶化率低,可见BPV与脑卒中相互影响。老年病人交感神经调节功能下降,精神紧张、焦虑、压力、环境刺激等因素均可引起交感神经兴奋,促使肾素释放增多,引起血压增高。研究[23]表明ACI病人溶栓后24 h内BPV与颅内出血、死亡等不良事件或转归相关,早期血压变异大,会引起脑组织再灌注损伤,增加出血并发症风险,说明溶栓后早期血压管理非常重要。本研究充分运用TIR的5个阶段,在疾病急性期安排溶栓护士进行专职护理,密切观察血压变化及有无出血倾向,加强和病人双向沟通,主动询问有无不适主诉,及时消除引起血压升高的诱发因素如尿潴留、疼痛不适等。保持病室安静,减少外界刺激,避免情绪激动。血压波动较大者及时给予降压干预,维护血压在正常范围内波动。病情稳定期,溶栓策略团队联合查房,对病情变化及时、准确地掌握,针对老年病人制定血压综合管理方案,药物治疗和非药物治疗有效结合,维护血压平稳。结果显示观察组病人24 h内血压标准差、血压连续变异、白昼血压标准差、白昼血压连续变异及消化道出血、颅内出血发生率明显低于对照组(P<0.05~P<0.01),说明基于TIR的溶栓护理策略可减少血压变异,降低出血并发症。
基于TIR的溶栓护理策略可提高住院效率,改善预后,促进病人康复。黄燕等[24]应用TIR与供需匹配相结合的方法干预脑卒中病人,可提高病人自我护理能力。早期康复可促进病人神经功能恢复[25]。脑心健康管理师进行全程管理[26],可减轻神经缺损程度,加快康复进程,提高社会功能。本研究基于TIR,将病人分期进行干预,疾病急性期重点关注血压变异和溶栓并发症;病情稳定期重点关注病人康复,团队成员根据康复量表评定,实施早期康复护理;出院准备期对病人进行全面评估,制定个性化出院指导,通过医患联盟增强病人抗病信心;出院调整期和调整适应期,脑心健康管理师主动参与随访,督促病人建立遵医行为、坚持康复训练。结果显示,运用基于TIR的溶栓护理策略,观察组出院当天NIHSS评分、溶栓后3个月mRS评分明显低于对照组,观察组出院当天和溶栓后3个月ADL评分明显高于对照组,且观察组住院时间更短,住院费用更低(P<0.05~P<0.01)。进一步分析发现观察组预后良好率显著高于对照组(P<0.05),与观察组5个时期分工明确,积极合作密切相关。充分反映组建TIR溶栓团队并构建护理策略,可提高康复效果,显著改善预后,节约医疗成本。
综上所述,对老年ACI静脉溶栓病人采用基于TIR的溶栓护理策略可降低其血压变异和并发症发生率,促进病人康复。同时,基于TIR的溶栓护理策略要体现个性化,细致规范的管理能使老年病人更加获益。由于本研究只在单中心神经内科开展,干预的老年病人例数较少,研究的代表性尚需进一步证实,下一步在其他医院进行多中心应用,完善基于TIR的溶栓护理策略,建立本地区卒中地图医院老年ACI病人静脉溶栓基于TIR的溶栓护理策略,使区域专科护理措施更加规范化。

