新活素前置应用对急性心肌梗死急诊PCI病人预后影响的临床研究
吴 纲,李雪冬,曹 超,王 真,邵胜胜,胡业梅
近年来,冠心病的发病率不断上升,2019年推算中国现患冠心病人数约1 139万[1],随之急性心肌梗死(acute myocardial infarction,AMI)发病率也大幅提高,2002-2018年中国AMI死亡率总体呈上升趋势[1]。AMI病人发病早期接受急诊经皮冠状动脉介入治疗(PCI),可以改善梗死血管血流,改善梗死部位心肌缺血坏死状况,但仍有部分AMI 病人在PCI术后出现心源性休克、心力衰竭等情况,流行病学调查[2-3]显示AMI导致的心力衰竭概率高达32.41%,是目前AMI病人死亡的最重要的原因之一。研究[4]发现,急诊PCI术后可以使梗死相关血管血流再通,但不能逆转AMI后神经内分泌系统激活所导致的心室重构及心功能恶化。冻干重组人脑利钠肽(BNP)(新活素)与人体的内源性BNP相似,目前已经普遍被临床应用于心力衰竭的治疗,BNP不仅具有扩张血管、利尿排钠等作用,同时还可以拮抗神经内分泌系统,从而更好地抵抗炎症因子和应激反应带来的心脏结构改变[5]。我院对AMI病人入院后即使用BNP治疗,观察发现可以明显改善AMI病人的预后,进而减少急性心力衰竭等危及生命事件发生,减少病人入院时间及治疗费用,取得良好的临床效果。现作报道。
1 资料与方法
1.1 一般资料 选取2020-2021年我科住院治疗的AMI并行急诊PCI治疗的病人共88例作为研究对象,所有入选病人均符合急诊PCI手术指征:(1)发病时间在12 h以内的ST段抬高型心肌梗死;(2)发病时间在12~24 h但仍伴有不缓解胸痛、持续ST段抬高或新发左束支传导阻滞的ST段抬高型心肌梗死;(3)出现胸痛持续发作伴随ST段动态改变、严重心律失常等情况的需行急诊PCI治疗的非ST段抬高型心肌梗死。排除标准:心源性休克、血压≤90/60 mmHg、活动性出血、主动脉夹层、心包炎和心内膜炎、肝肾功能衰竭、怀孕或哺乳期病人及对BNP药物过敏等情况。
按入排标准纳入后,采用随机数字的方法将88例病人分为观察组43例和对照组45例,年龄33~87岁。2组病人一般基线资料比较差异无统计学意义 (P>0.05),具有可比性(见表1)。所有研究对象选取均严格遵循伦理学原则,秉持公平、保护、控制风险、无利益冲突等原则,术前均充分进行知情告知并签署知情同意书。

表1 2组病人的一般资料比较(n)
1.2 方法 所有病人入院后均给予双联抗血小板、调脂等药物强化治疗,入院后及时送入导管室行急诊PCI治疗,观察组病人确诊后即启动BNP(成都诺迪康生物制药有限公司,国药准字 S20050033)治疗,首先以1.5 μg/kg静脉推注,后开始以0.007 5 μg·kg-1·min-1的速度连续静脉泵入,输液过程中根据血压情况调整输液速度,对照组不使用BNP治疗。
1.3 观察指标 (1)心功能:术后及术后3个月心脏超声结果比较,包括左心室射血分数(LVEF)、左心室舒张末期容积(LVEDV)、左心室舒张末期内径(LVEVD)等指标。(2)治疗前后(入院时和术后1个月)。氨基末端脑利钠肽前体(NT-ProBNP)水平。(3)心肌微循环:对2组病人治疗后的心肌梗死溶栓血流分级(TIMI分级)以及造影检查中的计帧值进行比较。计帧值=采集图像过程中的实际帧数(速度设定为15帧/秒)×30/15。(4)对2组病人术后3个月内发生发生心肌梗死、恶性心律失常(室速室颤)、心力衰竭、心源性猝死等不良心血管事件情况进行比较。
1.4 统计学方法 采用t(或t′)检验和χ2检验。
2 结果
2.1 2组病人的心功能比较 治疗前,2组病人LVEF、LVEDV、LVEVD差异均无统计学意义(P>0.05),术后3个月观察组LVEF明显高于对照组(P<0.01),LVEDV、LVEVD明显低于对照组(P<0.01)(见表2)。

表2 2组病人的心功能比较
2.2 2组病人的NT-ProBNP水平比较 治疗前2组病人的NT-ProBNP水平,差异无统计学意义(P>0.05)。治疗后,2组均明显低于治疗前(P<0.01),且观察组NT-ProBNP水平明显低于对照组(P<0.01)(见表3)。
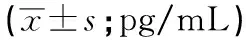
表3 2组病人的NT-ProBNP水平比较
2.3 2组病人的微循环比较 使用BNP治疗后,观察组病人的TIMI血流分级明显高于对照组(P<0.01),计帧值低于对照组(P<0.01)(见表4)。

表4 2组病人的心肌微循环比较
2.4 2组病人的不良事件比较 使用BNP治疗的观察组病人发生心肌梗死、恶性心律失常、心力衰竭及心源性猝死等心脏不良事件的总发生率低于对照组(P<0.05)(见表5)。
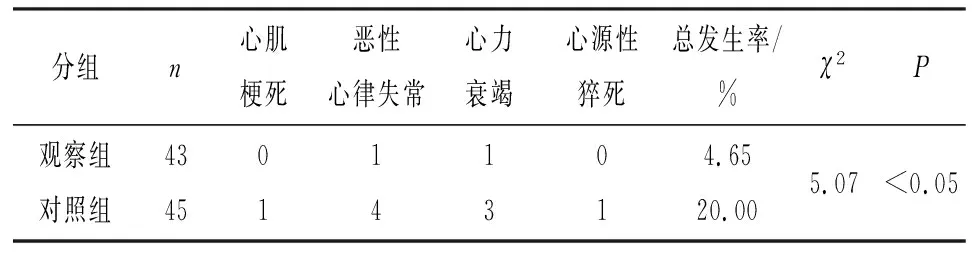
表5 2组病人的不良事件比较(n)
3 讨论
ARIC研究纳入9 243例基线无心血管疾病的病人,其中10.6%的受试者在中位随访13年时首次心力衰竭住院,结果提示,与无心梗病史相比,心梗后病人发生心力衰竭的风险显著增高[6]。无论是STEMI还是NSTEMI病人,住院期间的心力衰竭发生率分别为13.6%和14.8%、1年后心力衰竭发生率分别为23.4%和25.4%。一旦进展为心力衰竭,病人死亡风险将增加1.5倍[7],心梗病人即使已行PCI,发生心力衰竭风险仍然倍增[8]。
BNP主要由心室合成,是一种重要的扩血管激素,心室壁张力增加和容量负荷增大都会促进其分泌,心力衰竭的标志就是BNP绝对或相对不足。冻干重组人BNP通过DNA基因重组技术人工合成,与BNP具有相同的生物活性,临床应用该药物可以弥补内源性BNP的不足,目前已广泛应用急性失代偿性心力衰竭病人的临床治疗,近年来其在AMI病人中的应用成为临床的热点。美国加州大学医学中心曾通过“冠状动脉造影及血管内超声”的方法,研究发现冻干重组人BNP可以改善冠状动脉血液动力学情况,静脉给药30 min后可使冠状动脉管腔扩大15%,冠状动脉循环阻力下降23%,冠状动脉血流增加35%,心肌耗氧量也下降8%。后续的多项临床研究已经证实,BNP可选择性扩张血管,利尿排钠,抑制肾素-血管紧张素-醛固酮系统(RAAS)、交感系统、利钠肽系统的过度激活,从而显著降低肺循环阻力及冠状动脉阻力。
目前,国内对AMI并发心力衰竭后应用BNP的研究很多,均得到了有益结果,但是应用时机基本上还是局限在AMI后已经出现心功能不全或者急性左心衰竭的病人。对于AMI病人无论是否出现心力衰竭均前置使用BNP,用于治疗和预防心梗后心力衰竭的探讨相对较少。心室重构是心梗后进展为心力衰竭的重要病理生理基础,心室重构越严重,病人死亡或心力衰竭住院风险越高。目前,AMI的治疗重点已经从PCI术逐步转向术后如何防治心室重塑及心功能的恢复上来[9]。
神经内分泌系统在心梗后心脏重构过程中发挥重要作用,心梗后神经内分泌系统的过度增强会导致心肌细胞水平的重塑和心肌纤维化,从而加重心肌的损害[10]。除了RAAS和交感系统,BNP在心衰心室重构中也发挥着一定的作用,在这个过程中,心肌的炎症反应也是心力衰竭发生发展的重要原因。所以在AMI 疾病进展的早期,除了尽早实现心肌再灌注以外,及时对左心室结构的重建进行早期干预,对于预防心肌梗死后心衰具有重要价值[11]。本研究发现,对AMI急诊PCI术病人提前使用BNP治疗后,可以提前抑制神经内分泌系统过度激活;在心肌细胞水平,可以抑制AMI后心肌的炎性反应[12],预防急诊PCI术后冠脉微循环障碍的发生;BNP通过其对心肌纤维细胞的维持作用,也降低心肌损伤发生率,更进一步降低了心脏肥厚增生等情况的发生[13-14];同时通过BNP排钠利尿作用可以减轻机体的水肿情况,改善局部病灶部位的血液循环及心肌灌注,进一步缩小心肌梗死面积,改善心室功能[15],从而改善病人预后。
综上所述,BNP前置应用于AMI急诊PCI病人后,与常规治疗方案相比优势明显,病人获益更多,可以作为一种值得借鉴的经验在临床推广。

