基于“寒气生浊,热气生清”理论探讨溃疡性结肠炎的治疗*
赖素玉,任冰,赵姿婷,曾译贤,阮梦怡,万祖霖,李佳琦,王晓锋
中国中医科学院广安门医院,北京 100032
溃疡性结肠炎(ulcerative colitis,UC)是以腹泻、黏液脓血便、里急后重为主要临床表现的肠道疾病,病变以结肠黏膜连续性、弥漫性慢性炎症改变为特点[1-2]。研究表明,UC近年来发病率逐年上升[3],成为消化系统疑难病之一。目前UC的发病机制尚不明确,且病程迁延、反复发作,西医治疗药物包括5-氨基水杨酸、糖皮质激素,以对症治疗为主,促进UC临床缓解,但总体疗效一般。UC病情缠绵,或将成为终身性疾病,中医药是一种综合治疗手段,在控制UC疾病进展、改善症状、减少复发方面具有明显优势。
溃疡性结肠炎属于中医“飧泄”“肠澼”“久痢”“肠风”范畴,其病位在肠,与脾胃、肝、肾、肺多脏腑密切相关,且以脾胃为主。后世医家对其各有见解,如张仲景从六经论治“下利”,刘河间从调和气血论治“泻痢”,喻嘉言从逆流挽舟论治“泄痢”,张景岳则提出从“寒热”论治“痢”等。寒热本为阴阳两端,阴阳反作则疾病发生也。本文基于《黄帝内经》“寒气生浊,热气生清”理论[4],以“本于脾胃”为切入点,探讨溃疡性结肠炎的病因病机及治疗。
1 “寒气生浊,热气生清”理论源流及内涵

《素问·阴阳应象大论》阐明自然规律:“寒气所生浊阴出于下窍,热气所生清阳出于上窍”。若违反其规律,则产生飧泄、濡泄也。泄泻本为实,病情缠绵加重甚则癌变,泻久成痢,由实致虚,故UC属于虚实夹杂之病。泄泻多因脾胃虚弱导致水谷不分,清浊不分困于中焦;UC“屡发暂愈”,湿滞内停日久,留于肠中,阻碍气机,导致脂络受伤,病在下焦。脾为生化之源,胃为水谷之海,脾胃充盛则肺有所养,肺气盛则水液代谢正常,水升则火降,水火既济则濡养周身,脾胃若虚,四脏俱无生气[5]。究其本源,不外乎水火土三气:其中土者脾胃,居中央生湿,湿气与寒热二气相合,寒热交错则飧泄始生;木亦能泻,责之脾土本虚,肝气上逆伤及脾土,泻痢生也;金水亦能泻,责之金水同气,因水气之清而肺金失其燥性,乃生泄泻(详见图1)。因此,治疗UC疾病时应从“寒热二气”病机出发,加之运化脾胃,才能分清化浊、固本清源。
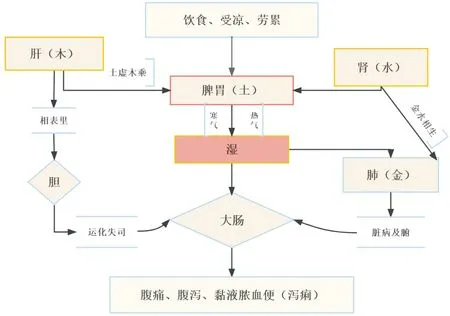
图1 “寒热二气”影响UC发生、发展与脏腑之间的联系
2 从“寒气生浊,热气生清”分析UC病机
《素问·六元正纪大论》云:“寒湿之气,持于气交,民病寒湿,发濡泻血溢……寒气行,雨乃降,民病注下……民病寒中,外发疮疡,内为泄满……火郁之发,民病注下。”《黄帝内经》将“寒”“热”“湿”作为UC的三种病理因素,明代医家张景岳又将上述三因比作“水”“火”“土”三气,其中“水火”二气损伤脾土。水为阴,火为阳。水气致病,浊阴下降,寒湿之邪乘虚而入,多表现为UC发作时腹痛肠鸣溏泄,在内镜观察下多见黏膜不甚红肿,病变处糜烂或溃疡形成;火气致病,清阳不升,挟热下行,火热之邪灼伤血络,多表现为UC发作时暴注下迫、里急后重、严重者可见血便,内镜下多呈黏膜充血、红斑,出血黏附在糜烂黏膜表面。所谓五行之性,不病于寒则病于热,寒热交攻则脓血相杂。
由此可见,UC以脾、肝、肾三脏为之机要,加之金水相生,湿浊之邪困于太阴,则燥性大行,寒清于中,肺脾两虚也可生肠鸣腹泻。基于“寒气生浊,热气生清”理论,将脾土生湿作为UC病机之关键[6],肝木乘脾、肾虚失司、肺金壅郁,导致清浊不分,脂络受伤,轻则泄泻不止,重则脓血相间,则UC疾病发生、发展。
2.1 脾土受邪,湿浊内生脾属土,与胃相表里。脾为湿土,喜燥恶湿。脾胃亏虚,更碍脾之运化,如此恶性循环,UC久治难愈。王节斋在《明医杂著·枳术丸论》云:“损伤脾胃……元气斯弱,百邪易侵……泻痢作矣。”脾虚湿浊阻中,无湿不作泻,湿浊下降,又与脾欲升之势相反[7],常使水湿滋留于肠道,故泻痢皆兼于湿。寒气兼湿,脾困不能为胃行其津液,胃气受损则无力腐熟水谷,水谷精微不得荣养周身,临床可见患者腹中拘急而痛,纳呆食少,伴面黄肌瘦、乏力,舌质淡胖,苔白腻,脉沉滑。湿邪留恋日久化热,火热之邪迅疾腐烂溃败肉食,肠道怫热郁结则化为脓血,临床可见患者腹胀痛,大便带血有黏液、量多,舌质红,苔黄腻,脉滑。时人患病多因饮食劳倦或“以酒为浆,以妄作常”的不良方式损伤脾胃,寒热失调,则病损组织细胞无力修复,成溃疡缠绵难愈之顽症。
2.2 肝木受邪,风气大行脾胃实,可见土壅木郁;脾胃虚,则土虚木乘。肝脾不和,气机阻滞,疏泄失司。《灵枢·经脉》曰:“肝所生病,胸满呕逆,飧泄、狐疝。”肝气横逆犯脾,脾虚无力运化水谷,临床可见患者胸胁胀满疼痛,食少腹胀便溏,甚者腹痛作泻。肝与胆相表里,胆汁下入肠中,以助运化。今清气下降不升,乃风邪久干肠胃,令少阳春升之胆气无法化物,乃为洞泄。风为百病之长,常兼夹而为病,木郁则发热,土虚则生寒,当辨其寒热气滞之属也。偏于风热者,木火之邪伤土,肝气上逆邪犯脾胃,上可见呕吐吞酸,下可见泄利不止[8];偏于气滞者,病位在肝,女性易患此病,其思虑较多易导致肝郁气滞。肝郁型UC治疗中常受情绪波动影响,治疗效果易反复,情绪不佳是UC形成与发展的重要因素。
2.3 肾虚失司,水寒下乘肾属水,开窍于前后二阴。中医学认为,水液升降失常是肾虚腹泻的主要机理。水液亦有清浊之分,肾气上腾下达,使清者上升、浊者下降,升降得序则排泄正常;若肾虚失于固摄,代谢废物在肠中蓄积,导致清阳不升、浊阴不能出于下窍,表现为排泄失司。正如《素问·至真要大论》所云:“太阴之复,则湿变乃举,甚则入肾,窍泻无度。”复者,所胜之气制水,湿气郁久而复发。肾虚泄泻,临床可见患者黎明腹痛即泻,泻后痛减,可见便溏夹有冻状黏液,肾阳虚衰则阴寒内生,患者常伴有腰膝酸软、肢冷、脉细无力等一派虚寒征象,张景岳称“久泻无火”,土湿水寒。病因先天不足或色欲所伤。脾为后天之本,肾为先天之本,两者之间相互补充[9]。肾阳虚寒,先天之本所伤,舌质淡红,苔白腻、边有齿痕,脾肾两虚,久病虚实寒热夹杂,UC持续加重,常发展为慢性UC。
2.4 肺金壅郁,燥性失敛肺属金,与大肠相表里,与天之燥气相应。大肠主阳明燥金,传化糟粕而排出体外。《素问·四气调神大论》云:“秋三月……逆之则伤肺,冬为飧泄。”因秋月之伤肺,伤于肺之燥也,在肺为咳嗽,在大肠则为飧泄,二者实则同病也[10]。大肠的传导功能依赖于肺气的宣发肃降,欲调整大肠的传导功能,亦要调整肺的宣降功能。上燥则化火化热,肺金受热,加之脾虚无力运化,水谷急走大肠,临床上多表现为咳嗽剧烈,腹泻夹黏液脓血便。下燥则化水化寒,脾阳素虚,复感寒燥邪气,湿、燥、寒三者共同作用,临床可见患者腹满而咳,下利清谷,乏力气短,舌质暗淡,苔白腻,脉沉细无力,符合肺脾两虚之象。中医学认为,下利色红多属热,下利色白多属寒,也为后世医家通过辨色分寒热诊疗UC疾病提供借鉴。
3 “寒气生浊,热气生清”理论对溃疡性结肠炎诊治的指导
基于“寒气生浊,热气生清”理论,溃疡性结肠炎的病机为寒热盛衰失衡,阴阳失调,脾失健运,以清浊不分所致的腹痛腹泻,甚或下利脓血作为其主症。针对此病机,寒者温之,热者清之,兼以补脾。UC的治疗应以调和脏腑寒热为法,权衡阴阳为要,以期实现UC的控制与恢复(详见表1)。

表1 基于“寒气生浊、热气生清”指导UC的诊断、治疗、复发因素
3.1 补脾运湿,分清化浊脾虚湿蕴是UC的一种常见证型,主要表现为腹泻便溏、纳差。脾主四时,故四季皆可发生。脾胃乃气机升降之枢纽,脾主升清,胃主降浊。脾土虚衰,清气不升,湿浊内生,胃不能消化水谷,则糟粕不聚。针对脾虚湿蕴之病机,《景岳全书》云:“然湿证虽多,而辨治之法,其要惟二:则一曰湿热,一曰寒湿而尽之矣。”由此可见,治疗脾虚之UC可从湿热和寒湿两个角度进行。
临床可通过辨口渴来区分UC的寒热属性,若脾胃寒热错杂,临床常表现为口渴饮热,苔黄白而腻,治宜半夏泻心汤之类。其中黄芩、黄连苦寒以清热,而半夏、干姜辛温而散,人参、大枣、甘草顾护脾胃。脾胃若伤于寒湿,口干虽欲饮,但饮水量不多或反欲饮热,治宜平胃散之类,君药苍术祛寒兼祛湿,再以陈皮、厚朴为臣燥湿健脾,若湿气较重,可合用五苓散,利湿兼健脾[11-12]。若伤于湿热,此时患者口大渴而烦热喜冷,治宜芍药汤之类,选用黄芩、黄连入大肠经,清热燥湿,以除湿热之因;芍药与当归配伍兼顾湿热之邪耗血之弊,体现“调血则便脓自愈”;再配伍槟榔,重在行气导滞,体现“调气则后重自除”[13-14]。若热毒深重,下痢脓血,渴欲饮水者,治宜白头翁汤[15]。此外,还可进一步结合电子结肠镜检查结果,查看肠黏膜损伤情况,以及服药后溃疡愈合程度加以综合判断。
3.2 补脾柔肝,疏风止泻UC作为反复发作的疾病,日常生活中常因伤于风邪,或情志诱发则引发腹泻[16]。此病常见先腹痛或胁痛,后肠鸣泄泻,得泻痛减,又称之为痛泻,多发于夏月。郁怒伤肝,所生者受病,脾气既虚,变化为飧泄。土旺于夏,但木旺于春而绝于夏,故《黄帝内经》曰:“春伤于风,夏生飧泄”。肝木克土,脾气受伤,针对此肝郁脾虚之病机,应补脾之虚,同时顺肝之气,补脾柔肝乃是治疗痛泻型UC之法。
此病当分虚实,其中年龄以及病程可供参考。若年少而形体壮实,病程较短的患者,可使用痛泻要方、四逆散之类。其中痛泻要方中白术苦温、健脾利湿,白芍酸寒柔肝止痛,陈皮醒脾燥湿,防风助脾止泻;四逆散中柴胡、枳实、白芍功可疏肝行气,全方共奏补脾柔肝,疏风止泻之功[17]。若年老脾胃虚寒、病程较长的患者,治应温脾散寒,临床可以选用吴茱萸汤,方中生姜、吴茱萸散寒止痛,人参、大枣调和脾胃,全方共奏温中补脾、散寒止泻之效。现代研究表明,吴茱萸汤能够提高脾胃虚寒型UC的治愈率[18]。若伤于风热邪气,不论老少,理应疏风泄热,可用丹栀逍遥散之类。现代研究发现,疏肝健脾法能调节肠道运动,从而调节肠黏膜免疫抗炎机制[19]。此外,采用调理情志的方法可稳定UC病情,远期疗效好。
3.3 温肾散寒,补脾涩肠UC若治疗不当或久病迁延,易表现为滑脱不禁,此乃久泻伤肾,肾失其固摄,常见脐周疼痛且喜温喜按,多发生于冬令。因其日间及上半夜多正常,近五更时复作泻,称之为脾肾泻或五更泻[20]。此因命门之火虚衰,寒水独治,肾失其闭藏之职。针对脾肾阳虚之病机,“温肾”原则应贯穿整个肾虚型UC治疗过程[21]。
治疗脾肾阳虚型UC时,若腹泻时间较短,则以健脾止泻为主,仍用四君子汤、参苓白术散等方药治疗。现代医学研究表明,参苓白术散具有抑制炎症因子表达、改善结肠损伤的作用[22]。若久泻肾虚者,当补肾助阳,治宜“八味地黄汤”,其中桂枝、附子少气生火,临床使用时可根据患者不同情况随证加减。若脾肾气血不足患者,使用十全大补汤、四神丸可补益气血、涩肠固脱。动物实验表明,四神丸对于脾肾阳虚型大鼠具有调节机体免疫、自噬的作用,从而修复肠道黏膜损伤[23]。健脾补肾法能将局部病变与整体失调有机结合[21],为探究中医药干预UC提供了新思路。
3.4 清燥润肺,涩肠止泻肺与大肠相表里,若患者肺气本虚,易相兼为病。受凉则发病者,寒气上乘于肺而为咳,若严重者则上行极而下为腹痛、腹泻。《中藏经》言:“肺病久则传入大肠。”UC病位在肺,发作咳嗽时常伴腹泻,严重者临床上可见一咳则诱发一泻。针对脾虚肺燥之病机,润燥止泻为关键,若有肺燥作泻者,润肺兼润其肠,则泄泻自止。
患者肺气本虚,无力升提,故肛门下坠感明显,在治疗时应先补肺脾之气,临床上可用玉屏风散一类药物,祛邪不伤正。若患者偏于寒燥,当散寒除燥,张景岳提出:“秋多阴湿之气,治宜兼燥”,可选用麻黄附子细辛汤治疗UC,取“辛以润之”之意,使肺气下降,肾润泽而不燥,可使用苍术、白术以燥脾湿,附子、干姜、细辛等温药散寒;若患者感邪偏于燥热,热邪束肺,当可清热逐湿、止咳润肠,盖肺与大肠相表里,如用葛根芩连汤解表清里,佐以桔梗、杏仁等润肺止咳,肺脾同补,进一步固摄肠腑,脏腑合治,固本防复。
4 验案举隅
患者,男,49岁,2022年9月6日初诊。主诉:腹泻半年余。患者长期饮食不节,嗜食肥甘厚味,于半年前开始腹部胀闷不舒,腹痛作泻,每日5~6次,多数不成形,伴有黏液脓血,便后常有里急后重感。患者平素工作繁忙,情绪较急躁,自觉胸中有不明热感、烦躁、乏力,双下肢冰凉,口干喜热饮,舌苔黄白而腻,口舌黏腻,脉缓而弦。2022年8月29日行电子结肠镜检查:距肛门3~17 cm直肠—乙状结肠见多发溃疡灶,范围0.2~0.4 cm。西医诊断:溃疡性结肠炎。中医诊断:湿热痢;证属脾虚湿困,寒热错杂。治以平调寒热,祛湿止痢,兼以疏肝理气。以半夏泻心汤加减化裁,处方:法半夏10 g,黄连6 g,干姜10 g,黄芩10 g,党参15 g,炙甘草6 g,大枣3枚,广木香10 g,枳壳10 g,厚朴10 g,白头翁15 g,柴胡10 g,牛膝10 g。21剂,水煎服,每日1剂,早晚分服。嘱患者清淡饮食,服药期间忌食生冷、辛辣、油腻之物。
2022年9月28日二诊:服上药并配合中药灌肠21剂后,患者诸症状明显减轻,大便成形,每日 1~2次,无黏液、无腹痛,里急后重感改善。患者腹胀气滞消失,胸中烦躁感较前减退,双下肢自觉体感温度增高,舌淡红,苔薄白,脉缓稍弦细。遵效不改方之原则,仍守原方隔日服1剂,14剂,煎服法同上。并停用中药灌肠,嘱每天早晨空腹服用参苓白术散冲剂1包以巩固疗效。注意饮食起居,嘱其服用完毕后可行电子结肠镜复检。
2022年10月30日三诊:如上治疗近2个月,大便已成形,每日1行。自觉症状消失,无任何不适。情绪平和,能携家人周末郊游,舌质淡红苔润。于2022年10月16日行电子结肠镜复检:溃疡灶黏膜基本愈合,结肠袋变浅。
2023年2月20日末次电话随访,患者诉病情稳定,大便基本成形,偶有饮食不当时腹泻,自行服用参苓白术散冲剂可缓解。嘱患者保持心情舒畅,调整饮食结构,适当锻炼,1年后再次复查肠镜。
按:患者为中老年男性,平素工作压力大,气机不畅,加之饮食不节,脾胃失和。王节斋有言:“脾土不及,气虚不运,食少化迟而生湿”,脾虚水湿内停,气机阻滞,故见腹部胀满。湿气蕴久化热则肠络受伤;大肠传导功能失常,则可见腹泻、黏液脓血便。气机运化不畅,水液不能上输于口,患者口干。又因饮食生冷,更伤脾胃,寒湿停于肠中,可见腹中急痛,寒湿下行则双足冰凉,舌苔黄白而腻提示寒热并存,脾胃同病。初诊便以半夏泻心汤为主方加减,取其温清并施,寒热平调,兼有补虚疏肝之意。方中牛膝引热下行,广木香温以行气,枳壳寒以宽肠,加之柴胡、厚朴疏肝行气,其中人参、大枣、甘草为张仲景调和脾胃之常用组合。中药汤剂,若辨证得当,则力大功专。盖因患者下利脓血,湿热之象较重,加以白头翁清热止痢。临床治疗时也可配合使用药物保留灌肠,使结肠能直接吸收药物,综合为治,协同取效。由于此病容易反复,应多次服药,持之以恒,定期观察,可以取得近期疗效,控制病情。
5 结语
综上所述,基于《黄帝内经》“寒气生浊,热气生清”理论,脾土生湿是UC病机之关键,中州之土既虚,加之寒热失衡,导致肝木受风、肾水失司、肺金壅郁;清浊不分,脂络受伤,肠道传导失司为UC的病机特点;腹痛腹泻、下痢脓血为其主症。根据《景岳全书·泄泻》“泻痢不外乎水火土三气”,在治疗UC疾病时,应以调和脏腑寒热为法,权衡阴阳为要,治当运脾为主,佐以柔肝疏风、温肾涩肠、润燥止泻之法,促使寒热之邪有所出,则清浊可分,UC早日向愈。“寒气生浊,热气生清”理论从五行出发,运化脾胃以固后天之本,脾胃健运才能分清化浊、固本清源,为临床治疗UC 提供了新思路。

