2型糖尿病患者糖化血红蛋白与血脂、血压水平及并发症的关系探究
龚文


【摘要】 目的 探究2型糖尿病患者糖化血红蛋白与血脂、血压水平及并发症的关系。方法 将2021年1月—12月期间收治的180例2型糖尿病患者纳入研究,将糖化血红蛋白浓度>7%作为试验组(n=100),糖化血红蛋白浓度≤7%作为对比组(n=80),比较2组患者的空腹血糖、血脂、血压水平以及并发症发生情况,分析糖化血红蛋白与血脂、血压水平和并发症之间的相关性。结果 试验组空腹血糖、舒张压、总胆固醇(TC)、甘油三酯、低密度脂蛋白胆固醇水平均高于对比组,高密度脂蛋白胆固醇水平低于对比组(P<0.05),收缩压与对比组无明显差异(P>0.05);2组的糖化血红蛋白与空腹血糖、TC、甘油三酯、舒张压均呈正相关,与高密度脂蛋白胆固醇均呈负相关(P<0.05),且试验组糖化血红蛋白与血脂水平相关性更明显;试验组糖尿病视网膜病变、糖尿病周围神经病变、糖尿病肾病、冠心病的发生率均高于对比组(P<0.05),脑梗死、脂肪肝、糖尿病足与对比组无明显差异(P>0.05)。结论 2型糖尿病患者糖化血红蛋白与血脂、血压水平及并发症存在相关性,具体表现为糖化血红蛋白水平越高,TC、甘油三酯、低密度脂蛋白胆固醇水平越高,高密度脂蛋白胆固醇水平越低,提示越有可能发生并发症,需重点关注。
【关键词】 2型糖尿病;糖化血红蛋白;血脂;血压;并发症;相关性
中图分类号:R587.1 文献标识码:A
文章编号:1672-1721(2023)14-0062-03
DOI:10.19435/j.1672-1721.2023.14.021
目前随着人们生活水平的提高,加上不规律的作息,糖尿病逐渐成为常见的慢性疾病,患病率在近年显著上升,且患者不再局限于中老年人。糖尿病包括1型糖尿病与2型糖尿病两种类型,2型糖尿病占主导地位,1型糖尿病的患病率低,多在幼年以及青少年时期发病[1]。糖化血红蛋白是反映血糖水平的重要指标,结构稳定,对于2型糖尿病患者,及时检测糖化血红蛋白能够有效判断血糖控制效果,其浓度用占成人血红蛋白的百分比代表[2]。在正常情况下,糖化血红蛋白浓度为4%~6%,有研究指出,与低糖化血红蛋白变异指数患者相比,高糖化血红蛋白变异指数患者更容易发生糖尿病慢性并发症与糖尿病视网膜病变,说明2型糖尿病患者糖化血红蛋白与并发症存在一定关系[3]。而2型糖尿病的发生与营养过剩、体力活动不足等因素相关,患者多表现为肥胖,血脂水平高于健康人。本次研究旨在探究2型糖尿病患者糖化血红蛋白与血脂、血压水平及并发症的关系,报告如下。
1 资料与方法
1.1 临床资料 将2021年1月—12月期间收治的180例2型糖尿病患者纳入研究,把糖化血红蛋白浓度>7%作为试验组(n=100),糖化血红蛋白浓度≤7%作为对比组(n=80)。试验组中男58例,女42例,年龄25~82岁,平均年龄(64.16±1.08)岁,病程3~15年,平均(7.85±0.42)年;对比组中男41例,女39例,年龄47~83岁,平均年龄(64.18±1.10)岁,病程3~14年,平均(7.82±0.40)年。2组基本信息差异不具备统计学意义(P>0.05)。
纳入标准:(1)参照《中国2型糖尿病防治指南(2020年版)》[4],所有患者均诊断为2型糖尿病;(2)病程≥3个月;(3)自愿签署知情同意书;(4)医学伦理委员会批准研究开展,批准号为20200986;(5)临床资料完整;(6)具有基本的沟通能力。
排除标准:(1)1型糖尿病患者;(2)病程<3个月;(3)临床资料不完整;(4)听力障碍患者,导致沟通困难;(5)癌症患者;(6)近2周内发生过与糖尿病相关的急性并发症,如严重低血糖症、糖尿病乳酸性酸中毒等。
1.2 方法 空腹8~12 h,采集静脉血3 mL,具体检测步骤如下:(1)糖化血红蛋白浓度测定:用乳胶免疫凝集法检测,仪器为AC6601糖化血红蛋白分析仪。(2)空腹血糖测定:检测方法为葡萄糖氧化酶法,仪器为迈瑞BS-2000M全自动生化分析仪,正常范围为3.9~6.1 mmol/L,当空腹血糖水平两次超过7.0 mmol/L,可诊断为糖尿病。(3)血脂水平测定:包括TC、甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇,其中TCHO检测方法为酶比色法,正常范围为2.8~5.17 mmol/L;甘油三酯检测方法为比色法,正常范围为0.56~1.7 mmol/L;高密度脂蛋白胆固醇检测方法为酶比色法,正常范围为0.9~2.19 mmol/L;低密度脂蛋白胆固醇检测方法为酶比色法,正常范围为0~3.1 mmol/L,仪器为迈瑞BS-2000M全自动生化分析仪。(4)血压水平测定:包括收缩压和舒张压,检测前提醒患者休息5~10 min,然后取坐位上臂血压,仪器为鱼跃医用电子血压计,收缩压正常范围为<120 mm Hg,舒张压正常范围为<80 mm Hg。(5)并发症诊断:糖尿病视网膜病变诊断标准为由专业的眼科医生对患者展开眼底拍照或是荧光素眼底血管造影,当眼底出现出血、微血管瘤以及渗出等,加上糖尿病病程超过1年,即可确诊;糖尿病周围神经病变诊断标准为患者已经出现感觉障碍、对侧对称性的四肢麻木等症状,并且神经电生理检查为异常;糖尿病肾病诊断标准为患者24 h尿蛋白定量超过0.5 g,同时连续>2次,肾功能进行性下降,排除其他可能造成尿蛋白增加的原因;脑梗死診断标准为头颅CT提示明显的缺血梗死灶,存在嗜睡、肢体运动障碍等症状;冠心病的诊断标准为患者存在明显的心绞痛症状,同时无主动脉瓣病变,具有陈旧性心肌梗死病死或急性心肌梗死病史,冠状动脉造影检查发现有≥70%冠脉狭窄;脂肪肝诊断标准为无饮酒史,存在消化不良、肝区隐痛等症状,血清转氨酶以及谷氨酰转肽酶水平上升,有血脂紊乱、空腹血糖升高等代谢综合征,且排除药物性肝病、病毒性肝炎等特定疾病;糖尿病足诊断标准为在糖尿病基础上,数字减影血管造影提示血管狭窄,并伴有足部疼痛、足部动脉搏动减弱或是消失等下肢缺血症状。
1.3 观察指标 比较2组患者的空腹血糖、血脂、血压水平以及并发症发生情况,分析糖化血红蛋白与血脂、血压水平和并发症之间的相关性。
1.4 统计学方法 采用SPSS 22.0统计学软件进行数据分析,计量资料以x±s表示,行t检验,计数资料以百分比表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
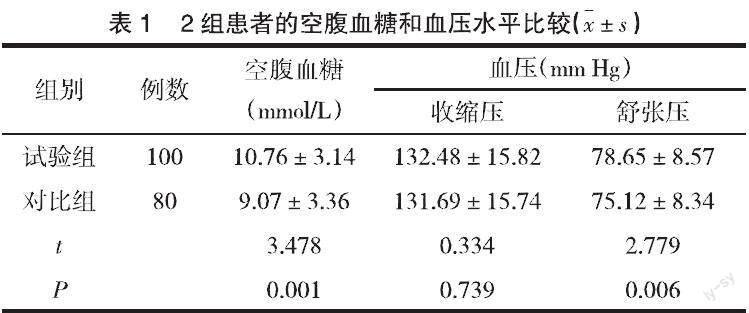
2.1 2组患者的空腹血糖和血压水平比较 试验组的空腹血糖和舒张压均高于对比组(P<0.05),收缩压与对比组无明显差异(P>0.05),见表1。
2.2 2组患者的血脂水平比较 试验组TC、甘油三酯、低密度脂蛋白胆固醇水平均高于对比组,高密度脂蛋白胆固醇水平低于对比组,均有明显差异(P<0.05),见表2。
2.3 2组糖化血红蛋白与空腹血糖、血脂和血压水平的相关性分析 2组的糖化血红蛋白与空腹血糖、TC、甘油三酯、舒张压均呈正相关,与高密度脂蛋白胆固醇均呈负相关(P<0.05),且试验组糖化血红蛋白与血脂水平相关性更明显,见表3。
2.4 2组患者的并发症发生情况比较 试验组糖尿病视网膜病变、糖尿病周围神经病变、糖尿病肾病、冠心病的发生率均高于对比组,有明显差异(P<0.05);脑梗死、脂肪肝、糖尿病足与对比组无明显差异(P>0.05),见表4。
3 讨论
2型糖尿病是糖尿病的主要类型,因为多发生在成年人中,临床称为成人发病型糖尿病,体内胰岛素分泌量过低或不能有效利用胰岛素是诱发疾病的主要原因[5]。在人口老龄化影响下,我国2型糖尿病患者众多,引起临床重视,当血糖长时间处于高水平状态,患者不仅出现典型的“三多一少”症状,同时心血管系统、消化系统以及心理上均出现不同程度的障碍,如心悸、易饥饿、抑郁、记忆力降低等[6]。糖化血红蛋白对2型糖尿病患者有重要意义,相比于血糖水平,其不受空腹、降糖药物和胰岛素等因素干扰,可以准确反映3个月内的平均血糖水平,除用于监测血糖控制效果外,还将其用于糖尿病诊断,当糖化血红蛋白超过6.5%,说明存在糖尿病的可能性,为临床诊断提供依据。金玉琴等[7]在研究中发现,在2型糖尿病患者中,高浓度的糖化血红蛋白患者合并血管并发症发生率高于正常浓度糖化血红蛋白患者,代表观察2型糖尿病患者的糖化血红蛋白浓度变化情况,能够及时预测相关并发症发生。
本次研究中,2组的糖化血红蛋白与空腹血糖、TC、甘油三酯均呈正相关,与高密度脂蛋白胆固醇均呈负相关(P<0.05),且试验组糖化血红蛋白与血脂水平相关性更明显,说明2型糖尿病患者的糖化血红蛋白与血脂水平密切相关。糖化血红蛋白是检测血糖水平的重要指标,为血红蛋白与血清中葡萄糖在一定条件下结合的产物,新生红细胞中形成的血红蛋白可携带少量葡萄糖进入循环,由于葡萄糖能够自由渗透入红细胞,使其不可逆附着在血红蛋白上,实际附着速度受血糖浓度影响,人体每天有少量红细胞被破坏,同时产生相同数量的红细胞,使糖化血红蛋白浓度呈动态变化[8]。当2型糖尿病患者糖化血红蛋白浓度超过正常范围,表示血糖控制效果不佳,红细胞中的血红蛋白与糖产物偏高,血红蛋白同葡萄糖的结合率增加,血糖的调控能力降低,导致病情恶化。而大部分2型糖尿病患者本身存在脂代谢异常,TC、甘油三酯、低密度脂蛋白胆固醇水平高,高密度脂蛋白胆固醇水平低,一旦糖化血红蛋白浓度升高,随着病情加重,脂代谢异常现象更突出[9]。祖亚等[10]研究表明,2型糖尿病患者糖化血红蛋白与血脂谱、空腹血糖以及餐后2 h血糖均有相关性,可将其用于预测血脂水平。本次研究显示2组的糖化血红蛋白与舒张压均呈正相关,说明2型糖尿病患者糖化血红蛋白与血压水平之间的关系不大。本次研究显示试验组糖尿病视网膜病变、糖尿病周围神经病变、糖尿病肾病、冠心病的发生率均高于对比组(P<0.05),说明2型糖尿病患者的糖化血红蛋白浓度与并发症的发生密切相关。原因为糖化血红蛋白可反映检测前2~3个月的平均血糖水平,高浓度的糖化血红蛋白代表平均血糖水平高,可导致相关器官组织发生病变,从而对心脏、肾脏、眼睛、神经系统等器官造成危害,诱发相关并发症。另有研究表明,老年2型糖尿病患者并发认知功能障碍的风险与血糖波动有一定关系,认知功能障碍患者糖化血红蛋白浓度高于非认知功能障碍患者,进一步说明糖化血红蛋白在评估并发症发生风险上有明显优势[11]。
综上所述,2型糖尿病患者糖化血红蛋白与血脂、血压水平及并发症存在相关性,具体表现为糖化血红蛋白水平越高,TC、甘油三酯、低密度脂蛋白胆固醇水平越高,高密度脂蛋白胆固醇水平越低,提示越有可能发生并发症,需重点关注。
参考文献
[1] 范译丹,华杰,范源.2型糖尿病患者合并非酒精性脂肪肝与血脂异常及中医辨证分型的关系[J].现代中西医结合杂志,2019,28(18):1955-1958,1963.
[2] 许金鹏,许礼发,黄开泉,等.糖化血红蛋白A1c(HbA1c)联合尿五蛋白测定对诊断2型糖尿病病人是否存在早期肾损害的应用价值研究[J].医学动物防制,2019,35(8):730-735.
[3] 顾淑君,张秋伊,周正元,等.糖化血红蛋白变异指数与2型糖尿病患者糖尿病慢性并发症的相关性研究[J].华南预防医学,2021,47(4):431-435.
[4] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版)[J].国际内分泌代谢杂志,2021,41(5):482-548.
[5] 章梓格,孙文利.糖化血红蛋白变异指数与2型糖尿病下肢动脉病变的相关性研究[J].湖南师范大学学报(医学版),2021,18(6):100-104.
[6] 秦晓丹,邢桂红,候晓云,等.血清PCSK9、IL-18水平与2型糖尿病患者并发大血管病变的关系[J].山东医药,2020,60(34):34-37.
[7] 金玉琴,沈菁,吴秀萍,等.胱抑素C、糖化血红蛋白及尿微量白蛋白与2型糖尿病血管并发症关系的探讨[J].徐州医科大学学报,2020,40(5):370-372.
[8] 彭方书,赵晓溪,吕燕,等.2型糖尿病合并高血压患者动态血糖与昼夜动态血压波动的关系[J].中国医药导报,2020,17(26):113-116.
[9] 寿广丽,朱方方,许媛媛,等.2型糖尿病合并急性腦梗死患者糖化血红蛋白与血清相关炎症因子及颈动脉粥样硬化斑块的相关性研究[J].齐齐哈尔医学院学报,2021,42(20):1757-1760.
[10] 祖亚,李晓东,白志瑶,等.初诊2型糖尿病患者糖化血红蛋白与血脂谱、空腹血糖及餐后2 h血糖的相关性研究[J].实用检验医师杂志,2020,12(3):139-142.
[11] 丁文萃,王丽晖,杨洁,等.血糖波动与老年2型糖尿病患者并发认知功能障碍的关系研究[J].解放军医药杂志,2019,31(9):48-50,59.
(收稿日期:2023-02-10)

